Articolazione scapolo omerale: anatomia e biomeccanica
Indice dell’articolo: Anatomia dell’articolazione scapolo-omeraleIl ritmo scapolo-omeraleDiscinesia della scapola: uno sguardo evidence-basedConclusioneBibliografia La spalla rappresenta uno dei distretti articolari più…
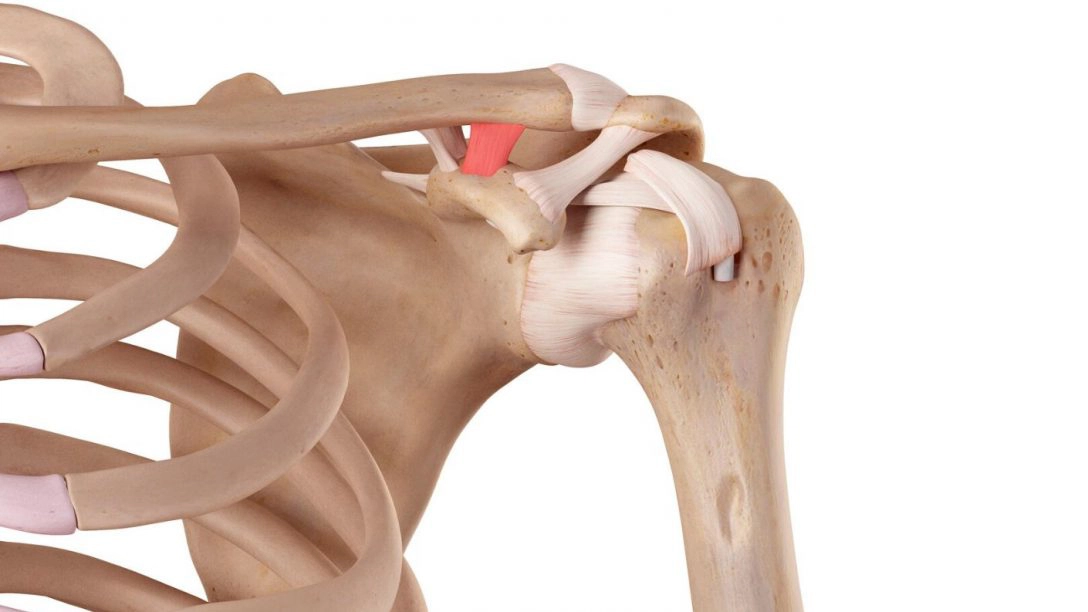
La spalla rappresenta uno dei distretti articolari più complessi del corpo umano. Costituita da quattro articolazioni (sterno-claveare, scapolo-omerale, scapolo-toracica, acromion-claveare), la spalla è l’articolazione più mobile del corpo umano, cosi da permettere con i suoi 3 gradi di libertà movimenti complessi per la manipolazione di oggetti e interazione con l’ambiente. La grande libertà di movimento è gestita da una complessa sinergia operata da muscoli e legamenti. In questo articolo ci concentreremo maggiormente sull’articolazione scapolo omerale.
Anatomia dell’articolazione scapolo-omerale
L’articolazione scapolo omerale è costituita da diverse subunità, maggiormente rappresentate dalla fossa glenoidea della scapola e dalla testa dell’omero.
In questo complesso, ha grandissima importanza il cercine glenoideo, struttura anatomica dalla forma ad anello formata da fibre collagene, che riveste l’intero perimetro della fossa glenoidea e fa parte di un’unità funzionale e strutturale [1] con: capsula articolare, legamenti gleno-omerali, capo lungo bicipite brachiale, capo lungo tricipite brachiale.
La sua funzione prevede:
- Ampliare della superficie di contatto (all’incirca di un terzo).
- Aumentare la congruenza articolare.
- Distribuire meglio il carico e fornire maggior stabilità durante i movimenti.
- Aumentare la profondità glenoidea del 50%
Esistono differenti varianti anatomiche del cercine glenoideo, e alcune di queste possono predisporre a lesioni di tipo SLAP (Superior Labral Tear from Anterior to Posterior) [2].
A livello dell’articolazione gleno-omerale, si possono riscontrare varie borse sinoviali. Strutture riccamente innervate, e di conseguenza possibili fonti nocicettive, permettono lo scivolamento dei tessuti e la dispersione dei carichi [3]. In letteratura c’è grande variabilità di numero, localizzazione e nomenclatura, rendendo la loro identificazione a volte poco chiara.
La capsula articolare dell’articolazione scapolo-omerale è tendenzialmente lassa, e forma nel polo inferiore un recesso, detto tasca ascellare, fornendo ulteriore mobilità. La capsula si inserisce su una porzione importante della grande tuberosità omerale, ed ha rapporti molto stretti con i muscoli che compongono la cuffia dei rotarori [4].
I legamenti sono 3, e la loro funzione è direttamente collegata alla posizione:
- Legamento Gleno-omerale, suddiviso in 3 unità funzionali: superiore, medio ed inferiore. Tutti e tre aderiscono alla parte esterna della capsula, ed entrano in tensione in differenti posizioni: l’inferiore limita intra- ed extra-rotazione con braccio abdotto a 90*; il medio riduce la rotazione esterna con braccio abdotto a 45*; il superiore limita la traslazione inferiore della testa dell’omero e contribuisce a formare la pulley bicipitale.
- Legamento coraco-omerale, formato da due bande che si fondono con la capsula articolare e con le fibre dei muscoli sottoscapolare e sottospinato.
- Legamento coraco-acromiale, che evita lo scivolamento craniale dell’omero e fornisce propriocezione alla spalla, grazie all’alta densità di propriocettori presenti.
I muscoli che caratterizzano l’articolazione gleno omerale appartengono alla cuffia dei rotatori, e sono:
- il sovraspinato, che origina dalla fossa sovraspinata e si inserisce sulla faccetta superiore della grande tuberosità omerale;
- il sottospinato, che origina dalla fossa infraspinata e termina con le sue fibre sulla faccetta mediale della grande tuberosità omerale.
- il piccolo rotondo, che origina dal margine laterale della scapola e si inserisce sulla faccetta inferiore della grande tuberosità omerale;
- il sottoscapolare, origine fossa sottoscapolare e inserzione sulla piccola tuberosità e sulla cresta intertubercolare dell’omero;
La suddivisione in 3 parti delle inserzioni sulla grande turberosità è puramente didattica. In realtà, i 3 tendini che convergono sulla grande tuberosità si uniscono, dando vita al tendine comune degli extrarotatori.
La cuffia dei rotatori compie la stabilizzazione dinamica della spalla, in sinergia con muscoli estrinseci quali grande e piccolo pettorale, bicipite e tricipite brachiale, deltoide e gran dorsale.
Esiste infine una particolare struttura a livello inserzionale dei tendini sovraspinato e sottospinato: il rotator cable. Questo ispessimento delle fibre del legamento coraco-omerale passa attraverso i suddetti tendini, e permette a volte di salvaguardare la funzionalità di cuffia nonostante danni estesi alla stessa [5]. Inoltre, i tendini della cuffia sembra che non siano solo fusi tra loro, ma che presentino interdigitazioni con lo strato profondo della capsula articolare interna [6]; questo potrebbe indicare come l’insieme di tendini, legamenti e capsule articolari sia un’unità funzionale unica anche dal punto di vista anatomico.
Il ritmo scapolo-omerale
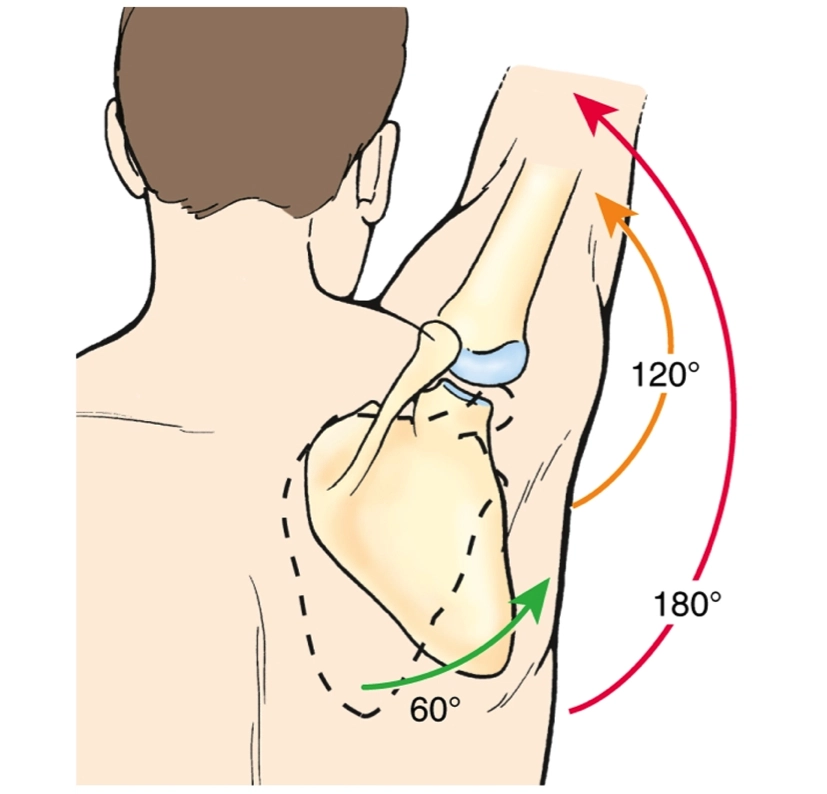
Le strutture anatomiche presenti nella spalla sono connesse durante il movimento [7]. Per questo, diverse decadi fa Inman, sulla scia delle descrizioni di Codman, coniò il termine “ritmo scapolo-omerale”, descrivendo un rapporto diretto tra movimento dell’omero e della scapola [8]: al tempo, egli ipotizzò che nel movimento di abduzione, sul piano scapolare, vi fosse un rapporto 2:1 tra i rispettivi movimenti di omero e scapola. Perciò, con spalla abdotta a 90*, seguendo questa regola cinematica, nominata in seguito la “prima regola cinematica dell’abduzione di spalla” [3], si prevedeva che l’omero compiesse 60* di abduzione, mentre i restanti 30* fossero compiuti dalla rotazione craniale dell’articolazione scapolo toracica. La scapola ha perciò un ruolo fondamentale nella cinematica dell’arto superiore, in particolare rappresenta un componente essenziale per il ritmo scapolo omerale.
Tanti clinici si sono espressi misurando rapporti diversi, che oscillavano tra 1,25:1 e 2.4:1, ulteriormente variabili a seconda del grado di abduzione della spalla [9-10]. Approfondendo, sono apparse asimmetrie nella popolazione di sportivi professionisti, tra braccio dominante e non dominante [11], con variazioni non significative nella popolazione dei non sportivi.
Tutto questo può indicarci che in realtà il rapporto 2:1 durante l’abduzione non è una regola cosi solida, dimostrando una possibile variabilità direttamente collegata alla popolazione in esame.
La forza di questa regola biomeccanica, unita al ruolo fondamentale della scapola nei movimenti di spalla, ha focalizzato l’attenzione su una valutazione approfondita dei movimenti della scapola, facendo nascere un’etichetta diagnostica nei casi di movimenti alterati: la discinesia scapolo-toracica.
Discinesia della scapola: uno sguardo evidence-based
La discinesia scapolare è un termine generale che indica la perdita del controllo nei movimenti fisiologici della scapola. Discinesia non è però sinonimo di danno, non esiste correlazione certa con patologie di spalle [12] e non è chiaro se la discinesia rappresenti l’origine o la conseguenza di un problema di spalla. Purtroppo, l’affidabilità della valutazione della discinesia scapolare è scarsa [13]; il test del riposizionamento scapolare non è raccomandato per la valutazione clinica del dolore di spalla [14], e sono necessari ulteriori studi per valutare i test di forza applicati alla scapola.
La letteratura descrive che nei pazienti con problematiche a carico della spalla sia spesso riscontrabile la discinesia della scapola [16]. In particolare, si può intercettare con:
- lesioni con interessamento della cuffia dei rotatori e/o del labbro glenoideo superiore,
- frattura di clavicola,
- lesioni dell’articolazione acromion claveare,
- instabilità multidirezionale.
Inoltre, da una revisione appare come in un pool di atleti asintomatici con discinesia scapolo-toracica vi sia il 43% di probabilità in più di sviluppare problematiche legate al articolazione scapolo-omerale, o in generale alla spalla rispetto a chi non la ha [15]. In realtà, secondo l’attenta analisi di Littlewood, questa correlazione non è chiara, perché dai dati si evinceva che non solo diversi soggetti esaminati con discinesia fossero asintomatici, ma il 25% della popolazione senza discinesia andasse incontro a dolore aspecifico di spalla. [16]
Si suggerisce perciò un’interpretazione più cauta dei dati, con una raccomandazione a shiftare dalla visione biomeccanica del problema verso un approccio biopsicosociale del dolore di spalla.
Conclusione
Come detto in apertura, la spalla è a mio avviso una delle articolazioni più affascinanti, vista l’estrema complessità dell’anatomia e della capacità di movimento. Và da sé che tante virtù racchiudono un elemento di fragilità, dove la precarietà di una struttura può influenzare, attraverso un effetto a catena, l’intera capacità motoria dell’arto superiore.
Dal punto di vista della clinica, una valutazione a 360 gradi degli elementi che compongono la spalla è oggi fondamentale. L’individuazione di anomalie nel movimento scapolare può senz’altro rappresentare un punto di analisi importante, come si evince dai tanti studi. È però imprescindibile approcciarsi, alla luce delle recenti acquisizioni, interpretando impairment e dolore secondo il modello biopsicoscoiale, non più dovendo necessariamente ipotizzare che quella spalla ha qualcosa che biomeccanicamente non và!
Bibliografia
- Huber WP, Putz RV. Periarticular fiber system of the shoulder joint. Arthroscopy. 1997;13(6):680-91.
- Kanatli U, Ozturk BY, Bolukbasi S. Anatomical variations of the anterosuperior labrum: prevalence and association with type II superior labrum anterior-posterior (SLAP) lesions. J Shoulder Elbow Surg. 2010;19(8):1199-203.
- Donald A. Neumann. Kinesiology of the musculoskeletal system, third edition 2017
- Nimura A, Kato A, Yamaguchi K, et al. The superior capsule of the shoulder joint complements the insertion of the rotator cuff. J Shoulder Elbow Surg. 2012;21(7):867-72.
- Rahu M, Kolts I, Põldoja E, Kask K. Rotator cuff tendon connections with the rotator cable. Knee Surg Sports Traumatol Arthrosc. 2017;25(7):2047-2050.
- Vosloo M, Keough N, De beer MA. The clinical anatomy of the insertion of the rotator cuff tendons. Eur J Orthop Surg Traumatol. 2017;27(3):359-366.
- Codman EA: The Shoulder, Boston: G.Miller & Company,1934
- Inman VT, Saunders JB, Abbott LC. Observations of the function of the shoulder joint. J Bone Joint Surg Am 26:1-32,1944.
- Poppen NK, Walker PS. Normal and abnormal motion of the shoulder. J Bone Joint Surg (Am) 1976;58:195–201
- Graichen H, Stammberger T, Bonel H, et al. Magnetic resonance-based motion analysis of the shoulder during elevation. Clin Orthop Relat Res. 2000;(370):154-63.
- Hosseinimehr SH, Anbarian M, Norasteh AA, Fardmal J, Khosravi MT. The comparison of scapular upward rotation and scapulohumeral rhythm between dominant and non-dominant shoulder in male overhead athletes and non-athletes. Man Ther. 2015;20(6):758-62.
- Kibler WB, Sciascia A, Wilkes T. Scapular dyskinesis and its relation to shoulder injury. J Am Acad Orthop Surg. 2012;20(6):364-72.
- Ellenbecker TS, Kibler WB, Bailie DS, et al. Reliability of scapular classification in examination of professional baseball players 2012;470:1540–4.
- Fernandez-matias R, Gallardo-zamora P, Sanchez-aguilera CL, Mardones-varela H, Gallego-izquierdo T, Pecos-martin D. Reliability of the Scapula Reposition Test in Subjects with Rotator Cuff Tendinopathy and Scapular Dyskinesis. J Clin Med. 2019;9(1)
- Hickey D, Solvig V, Cavalheri V, et al. Scapular dyskinesis increases the risk of future shoulder pain by 43% in asymptomatic athletes: a systematic review and meta-analysis 2017.
- Littlewood C, Cools AMJ. Scapular dyskinesis and shoulder pain: the devil is in the detail. Br J Sports Med. 2018;52(2):72-73.