Legamento crociato anteriore rotto: quali test?
Andiamo a vedere i test principali per identificare una lesione al crociato anteriore.
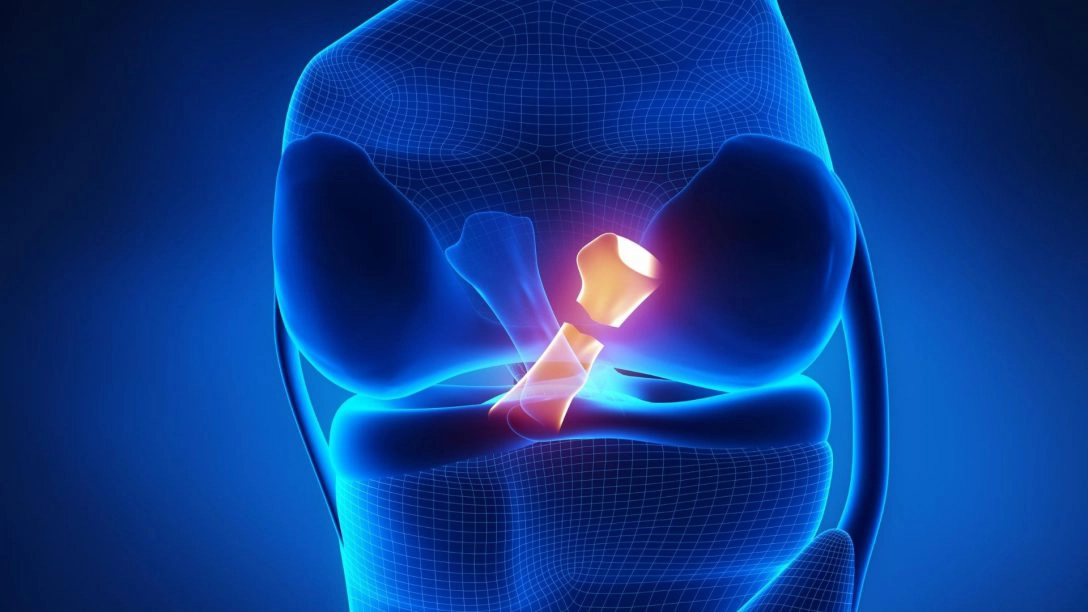
Il legamento crociato anteriore è una delle strutture più importanti del ginocchio e una sua lesione è molto frequente negli sportivi. Nella nostra pratica clinica accade spesso, infatti, di dover valutare pazienti che hanno subito un trauma distorsivo al ginocchio durante un cambio di direzione o un movimento ritenuto “innaturale”. Supponiamo quindi che si presenti da noi un calciatore in stampelle, infortunatosi gravemente la domenica precedente. Riferisce di aver percepito il ginocchio eseguire un movimento “strano” e di aver sentito un “crack” doloroso che l’ha costretto immediatamente a uscire dal campo. Proseguendo con la raccolta anamnestica siamo sempre più orientati verso una possibile lesione parziale o completa del legamento crociato anteriore. Arrivati al momento dell’esame obiettivo e dei test per confermare l’ipotesi diagnostica, nella vostra pratica clinica vi sarà capitato almeno una volta di chiedervi: “Qual è il test migliore che posso eseguire per valutare un legamento crociato anteriore rotto?”. Test del cassetto anteriore (Anterior Drawer test)? Test di Lachman? Pivot Shift test? E quando dobbiamo mandare il nostro paziente a eseguire una risonanza magnetica? È sempre consigliata?
Proviamo quindi a rispondere a queste domande. Per capire al meglio quello di cui stiamo parlando, occorre rispolverare qualche nozione di anatomia del legamento crociato anteriore e quelli che sono i possibili meccanismi lesionali di questa struttura. Se sei interessato alla riabilitazione del legamento crociato abbiamo scritto un articolo apposito.
Anatomia del Legamento Crociato Anteriore
Il legamento crociato anteriore (LCA) è una banda di tessuto connettivo denso, la cui larghezza è compresa tra i 7 e i 12 mm, che ha origine nel femore e si inserisce sulla tibia. 1 La membrana sinoviale della capsula articolare del ginocchio passa davanti al legamento crociato anteriore e a quello posteriore, in tal modo questi legamenti sono intracapsulari ma extrarticolari, essendo situati tra la membrana sinoviale e la membrana fibrosa 2. Il legamento ha origine nella parte mediale del condilo femorale laterale e, attraversando in senso obliquo la fossa intercondilare, si inserisce sull’eminenza tibiale mediale 3. Il legamento crociato anteriore è dunque orientato anteriormente, medialmente e distalmente dal femore rispetto alla tibia. Il legamento, inoltre, gira su sé stesso come una spirale in senso laterale, a causa dell’orientamento delle sue inserzioni a livello osseo 4. È inoltre composto da due fasci anatomici ben distinti e il loro nome è dovuto alla loro inserzione sulla tibia: anteromediale (AM) e posterolaterale (PL). La larghezza del fascio anteromediale è approssimativamente tra 28 e 38 mm, mentre quello posterolaterale è di circa 18 mm. In completa estensione i due fasci sono paralleli, mentre quando il ginocchio è flesso l’inserzione femorale del fascio posterolaterale ha un orientamento più orizzontale e i due fasci si incrociano 5. Quindi, il fascio anteromediale è testo in estensione e lasso in flessione, al contrario il fascio posterolaterale è teso in flessione e lasso a ginocchio esteso 1. L’apporto di sangue al legamento proviene principalmente dall’arteria genicolare media e secondariamente dalle arterie genicolari inferomediale e inferolaterale 5. Sono stati trovati, inoltre, numerosi meccanocettori nel legamento crociato anteriore, ad esempio i corpuscoli di Ruffini, corpuscoli di Pacini e terminazioni nervose libere 6.
Meccanismi lesionali del legamento crociato anteriore
La lesione del legamento crociato anteriore può essere descritta principalmente in 3 tipologie 7:
- Lesione da contatto: circa il 27% dei casi (8, 9). In questo caso il ginocchio è solitamente in iperestensione;
- Lesioni da contatto indiretto;
- Lesioni non da contatto: circa il 70% dei casi (8, 9).

La maggior parte delle lesioni non da contatto avvengono quando una forza valgizzante è associata alla flessione del ginocchio e nello stesso momento la tibia ruota internamente 10. Questo movimento è tipico durante l’attività sportiva durante gesti specifici come il cambio di direzione durante una corsa. Il momento valgizzante tende a creare, dunque, un movimento di rotazione interna che stressa il legamento crociato anteriore prima dell’apertura dell’emirima (11). Inoltre, la forza compressiva data dal peso del corpo sul ginocchio determina una maggiore probabilità di posteriorizzazione del condilo laterale del femore e di creare una rotazione interna della tibia, che stressa ancora di più il LCA 12.

Le donne, avendo un volume del legamento crociato anteriore minore, un orientamento più verticale del plateau tibiale laterale nella porzione posteriore e una gola intercondiloidea più piccola, hanno una maggior probabilità di impingement e quindi di lesione 13.
Test crociato anteriore
Ritorniamo quindi al nostro quesito principale, quale test devo scegliere? I test utilizzati maggiormente nella pratica clinica sono 3:
- Anterior Drawer Test o Cassetto Anteriore viene svolto con il paziente supino, l’anca e il ginocchio sono flessi rispettivamente a 45° e 90°. Mentre il piede è bloccato dal fisioterapista, quest’ultimo esegue con le mani sulla zona prossimale della tibia una forza postero-anteriore. Il displacement deve essere paragonato al controlaterale e il test è considerato positivo quando la differenza è maggiore di 6 mm 14. La sensibilità del test è 87%, mentre la specificità è il 93% 15.
- Il test di Lachman viene eseguito con il paziente rilassato in posizione supina, il ginocchio flesso di circa 15° e leggermente extraruotato. Il fisioterapista stabilizza con una mano il femore e con l’altra la parte prossimale della tibia a livello dell’emirima e porta in avanti la tibia 14. Il test è considerato negativo quando il fine corsa è percepito come teso, mentre è positivo quando l’end-feel è “morbido” o assente 16. Secondo la classificazione IKDC una traslazione di 0-5 mm è considerata normale, una traslazione di 6-10 mm è considerata anormale e una traslazione maggiore di 10 mm è gravemente anormale. La sensibilità e la specificità del test sono rispettivamente il 87% e il 91% 17.
- Il Pivot Shift Test viene svolto con il paziente rilassato in posizione supina, mentre il fisioterapista con la mano caudale esegue un’abduzione, flessione d’anca e intrarotazione della gamba , applicando un leggero stress in valgo. Il ginocchio viene flesso mantenendo lo stress in valgo e l’intrarotazione fino a 20°, punto dove si rilascia la rotazione interna e il piatto tibiale, non tenuto dal legamento crociato anteriore, scivola in basso per la tensione della bandelletta ileotibiale 18. Il test è positivo quando è presente un improvviso scatto in rotazione del piatto tibiale sublussato. La sensibilità del pivot shift test è 49%, mentre la specificità è 97% 17.
Inoltre, una revisione di Van Eck et al. ha dimostrato una netta differenza nella sensibilità e nella specificità di questi 3 test quando eseguiti in pazienti senza anestesia. La specificità, infatti, è per i 3 test diminuita all’81%, mentre la sensibilità è del 38% per il Anterior Drawer Test, 81% per il Lachman Test e 28% per il Pivot Shift Test 19. Il Lachman Test sembra però essere il miglior test eseguibile immediatamente dopo il trauma e prima che il ginocchio inizi a gonfiarsi 20.
A questo punto bisogna soffermarsi un secondo per capire quali sono le informazioni che abbiamo bisogno di ottenere somministrando al paziente un determinato test clinico, considerando in particolare la specificità e la sensibilità di quel determinato test. Infatti, come riportato precedentemente, alcuni test come il Lachman Test hanno un’ottima sensibilità, mentre altri sono più specifici come il Pivot Shift Test. Per noi, in quel momento, cos’è più importante? Somministrare un test che se è negativo posso escludere con alta probabilità una rottura del legamento e quindi un test con un’alta sensibilità oppure un altro che se positivo posso con molta probabilità affermare che quel legamento crociato anteriore sia rotto e quindi con un’alta specificità? Secondo quello che è il nostro obiettivo eseguendo un determinato test, sceglieremo quello più sensibile o quello più specifico.
Imaging strumentale
La risonanza magnetica (RMN) è considerata il miglior esame strumentale per la diagnosi di lesione del legamento crociato anteriore. Infatti, quest’ultima presenta numerosi vantaggi rispetto alle altre tecniche di imaging, tra cui un’elevata risoluzione spaziale e inoltre consente una valutazione multiparametrica dei cambiamenti morfologici in un legamento crociato anteriore lesionato 21. Per questi motivi, infatti, la risonanza magnetica ha ottimi valori di sensibilità (87%) e specificità (90%) nella valutazione delle lesioni del legamento crociato 17. In letteratura sono presenti però pareri contrastanti su quale sia la miglior intensità del campo magnetico, misurato in Tesla, per la diagnosi di rottura del legamento crociato anteriore. Una revisione sistematica con metanalisi di Kun L. et al. afferma che, contrariamente a quanto si possa pensare, l’intensità del campo magnetico (MFI) non sembra migliorare la precisione della diagnosi 21. Infatti, non c’è nessuna evidenza statisticamente significativa che una RMN a 3T abbia una maggior efficacia nella diagnosi di rottura del crociato anteriore rispetto a un macchinario a 1.5T 22. Nella diagnosi di lesioni parziali del legamento crociato anteriore, invece, potrebbe essere vantaggioso scegliere una maggiore risoluzione, utilizzando una RMN a 3T 23.
Conclusioni
Quanto presente in letteratura dimostra che non esiste un test migliore in assoluto nella diagnosi di lesione del legamento crociato anteriore. Tra i test che abbiamo a nostra disposizione, possiamo utilizzare quello che secondo noi è più utile per la valutazione del paziente in base alle sue caratteristiche e al nostro ragionamento clinico. È sconsigliato, invece, eseguire tutti i test clinici, poiché potrebbero aumentare la reattività del paziente e falsare il risultato di quelli che sono stati eseguiti per ultimi. La raccolta anamnestica e la positività a uno o più test clinici aumentano la precisione della diagnosi e quando le possibilità di rottura del LCA sono elevate, è opportuno mandare il paziente a svolgere ulteriori approfondimenti con esami strumentali, in particolare la risonanza magnetica. I pazienti, quindi, non devono essere sempre inviati a eseguire una RMN. Infatti, secondo Kun L. et al. è probabile che un uso eccessivo della risonanza magnetica nella lesione di LCA possa aumentare la percentuale di diagnosi errate, specialmente quando si tratta di lesioni parziali croniche 21.
-
- Zantop T, Petersen W, Fu FH. Anatomy of the anterior cruciate ligament. Oper Tech Orthop. 2005. doi:10.1053/j.oto.2004.11.011
- Platzer W. Color Atlas of Human Anatomy, Vol 1. Locomotor System.; 2019. doi:10.1055/b-005-148912
- Petersen W, Zantop T. Anatomy of the anterior cruciate ligament with regard to its two bundles. In: Clinical Orthopaedics and Related Research. ; 2007. doi:10.1097/BLO.0b013e31802b4a59
- Arnoczky SP. Anatomy of the anterior cruciate ligament. Clin Orthop Relat Res. 1983. doi:10.1097/00003086-198301000-00006
- Giuliani JR, Kilcoyne KG, Rue JPH. Anterior cruciate ligament anatomy: a review of the anteromedial and posterolateral bundles. J Knee Surg. 2009. doi:10.1055/s-0030-1247742
- Georgoulis AD, Pappa L, Moebius U, et al. The presence of proprioceptive mechanoreceptors in the remnants of the ruptured ACL as a possible source of re-innervation of the ACL autograft. Knee Surgery, Sport Traumatol Arthrosc. 2001. doi:10.1007/s001670100240
- Griffin LY, Albohm MJ, Arendt EA, et al. Understanding and preventing noncontact anterior cruciate ligament injuries: A review of the Hunt Valley II Meeting, January 2005. In: American Journal of Sports Medicine. ; 2006. doi:10.1177/0363546506286866
- McNair PJ, Marshall RN, Matheson JA. Important features associated with acute anterior cruciate ligament injury. N Z Med J. 1990.
- Hewett TE, Myer GD, Ford KR. Anterior cruciate ligament injuries in female athletes: Part 1, mechanisms and risk factors. Am J Sports Med. 2006. doi:10.1177/0363546505284183
- Marieswaran M, Jain I, Garg B, Sharma V, Kalyanasundaram D. A review on biomechanics of anterior cruciate ligament and materials for reconstruction. Appl Bionics Biomech. 2018. doi:10.1155/2018/4657824
- Oh YK, Lipps DB, Ashton-Miller JA, Wojtys EM. What strains the anterior cruciate ligament during a pivot landing? Am J Sports Med. 2012. doi:10.1177/0363546511432544
- Simon RA, Everhart JS, Nagaraja HN, Chaudhari AM. A case-control study of anterior cruciate ligament volume, tibial plateau slopes and intercondylar notch dimensions in ACL-injured knees. J Biomech. 2010. doi:10.1016/j.jbiomech.2010.02.033
- Gwinn DE, Wilckens JH, McDevitt ER, Ross G, Kao TC. The relative incidence of anterior cruciate ligament injury in men and women at the United States Naval Academy. Am J Sports Med. 2000. doi:10.1177/03635465000280012901
- Makhmalbaf H, Moradi A, Ganji S, Omidi-Kashani F. Accuracy of Lachman and anterior drawer tests for anterior cruciate ligament injuries. Arch Bone Jt Surg. 2013. doi:10.22038/abjs.2013.2081
- Jackson JL, O’Malley PG, Kroenke K. Evaluation of Acute Knee Pain in Primary Care. Ann Intern Med. 2003. doi:10.7326/0003-4819-139-7-200310070-00010
- Mulligan EP, McGuffie DQ, Coyner K, Khazzam M. The reliability and diagnostic accuracy of assessing the translation endpoint during the lachman test. Int J Sports Phys Ther. 2015.
- Huang W, Zhang Y, Yao Z, Ma L. Clinical examination of anterior cruciate ligament rupture: A systematic review and meta-analysis. Acta Orthop Traumatol Turc. 2016. doi:10.3944/AOTT.2016.14.0283
- Musahl V, Kopf S, Rabuck S, et al. Rotatory knee laxity tests and the pivot shift as tools for ACL treatment algorithm. Knee Surgery, Sport Traumatol Arthrosc. 2012. doi:10.1007/s00167-011-1857-6
- van Eck CF, van den Bekerom MPJ, Fu FH, Poolman RW, Kerkhoffs GMMJ. Methods to diagnose acute anterior cruciate ligament rupture: A meta-analysis of physical examinations with and without anaesthesia. Knee Surgery, Sport Traumatol Arthrosc. 2013. doi:10.1007/s00167-012-2250-9
- Benjaminse A, Gokeler A, Van Der Schans CP. Clinical diagnosis of an anterior cruciate ligament rupture: A meta-analysis. J Orthop Sports Phys Ther. 2006. doi:10.2519/jospt.2006.2011
- Li K, Du J, Huang LX, Ni L, Liu T, Yang HL. The diagnostic accuracy of magnetic resonance imaging for anterior cruciate ligament injury in comparison to arthroscopy: A meta-analysis. Sci Rep. 2017. doi:10.1038/s41598-017-08133-4
- Phelan N, Rowland P, Galvin R, O’Byrne JM. A systematic review and meta-analysis of the diagnostic accuracy of MRI for suspected ACL and meniscal tears of the knee. Knee Surgery, Sport Traumatol Arthrosc. 2016. doi:10.1007/s00167-015-3861-8
- Van Dyck P, Vanhoenacker FM, Gielen JL, et al. Three tesla magnetic resonance imaging of the anterior cruciate ligament of the knee: Can we differentiate complete from partial tears? Skeletal Radiol. 2011. doi:10.1007/s00256-010-1044-8
