Scala morse: Valutazione del rischio di caduta
Indice dell’articolo: Cos’è la Scale Morse?Indicatori della Scala MorseProprietà psicometriche e interpretazione dei risultati della Scala MorseConclusioneBibliografia La caduta è…

La caduta è fra i più comuni eventi nella popolazione anziana e rappresenta una causa di declino nel prendersi cura di sé stessi, nelle attività fisiche e nella partecipazione sociale (1,2). Solamente in Italia, dal 1990 al 2017, si rileva un’incidenza di caduta di circa 12.800 su 100.000 fra persone con età superiore ai 70 anni. Inoltre, è stato riportato un tasso di mortalità di 79 su 100.000 (3). Come possiamo ben capire, questo evento ha un costo importante sulla spesa sanitaria, stimato a circa 50.0 millioni di dollari (4). Le cadute si possono verificare in ambiente domestico come in un ambiente ospedalizzato. Tra i principali fattori di rischio troviamo precedenti cadute, deficit di forza degli arti inferiori, riduzione delle capacità di equilibrio e specifici interventi medici (5). Tra i principali strumenti di valutazione dei pazienti a rischio troviamo le scale di misura, come la “Scala Morse”, o “Morse Fall Scale“.
Possiamo quindi comprendere che l’individuazione dei soggetti a rischio e l’attuazione di programmi di prevenzione, rappresentano un topic di fondamentale importanza nell’ambito della medicina geriatrica e non.
Cos’è la Scale Morse?
La scala Morse è un semplice e veloce strumento di valutazione di soggetti a rischio di caduta ospedalizzati o in ambienti di cura. Può essere utilizzata sia in ambienti di cura con pazienti acuti che cronici. Scala di tipo ordinale, con risposte dicotomiche, che si presenta sottoforma di questionario e di una breve valutazione dell’attività motoria. Uno dei punti di forza è la rapidità di somministrazione che si aggira attorno ai 3-5 minuti (6).
Morse et al. (7) nel 1987 suddivisero le cadute in tre categorie:
- Accidentali; avvengono indipendentemente dallo stato di salute del soggetto, principalmente per cause di tipo ambientale, come scarsa illuminazione, letti più piccoli da quelli che si usa nel quotidiano, sponde abbassate.
- Fisiologiche prevedibili; la condizione di salute del soggetto fanno presagire a un rischio di caduta, come deambulazione insicura o con ausili, frequenti disorientamenti, diverse comorbidità.
- Fisiologiche non prevedibili; le cadute sono associate a un’alterazione improvvisa dello stato di salute del soggetto, catalogando l’evento come non prevedibile. Esempio, in caso di ictus, infarto, cedimento improvviso degli arti, evento avverso alla terapia farmacologica.
Le cadute fisiologiche prevedibili rappresentano il 78% delle cadute in ambiente ospedalizzato. La scala Morse cerca di intercettare proprio i soggetti a rischio di questa tipologia di caduta (6).
Inoltre, la scala Morse indica anche la tipologia di assistenza e gli interventi necessari da adottare nel percorso di cura del paziente (6).
Indicatori della Scala Morse
Come anticipato, la scala Morse è una scala ordinale a risposta dicotomica. Più il punteggio sarà alto e più il paziente sarà a rischio di caduta.
Gli indicatori valutano lo stato di saluto attuale e pregresso, indagando:
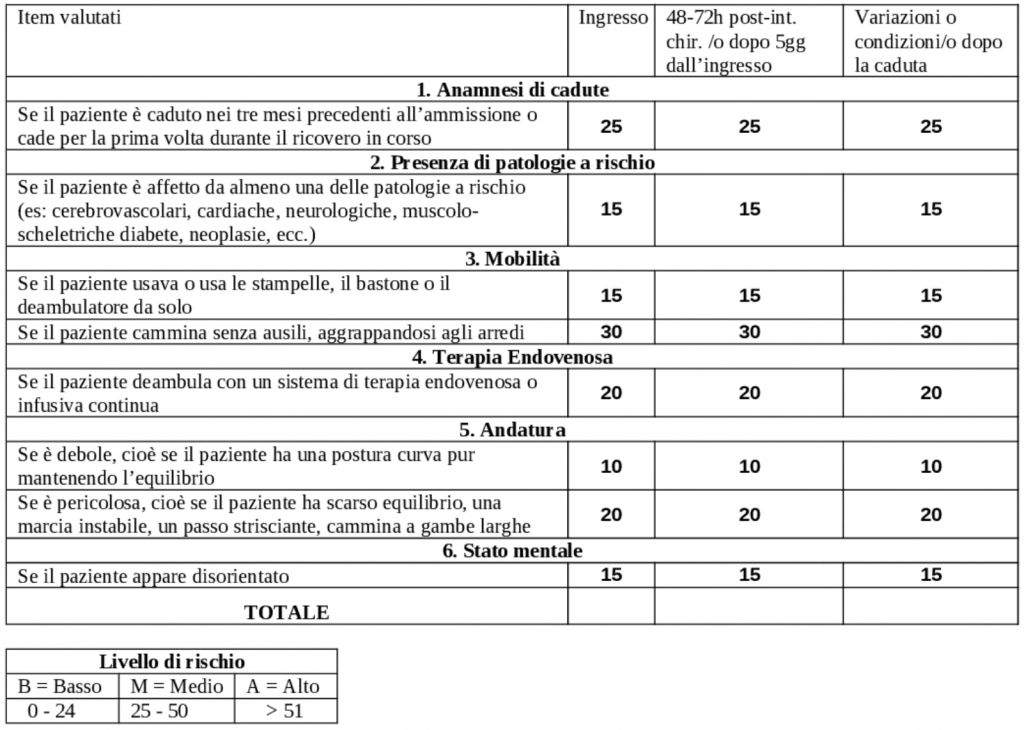
- Storia di caduta; se l’ospite ha avuto esperienza di caduta nei tre mesi precedenti la valutazione viene assegnato un punteggio di 25, in caso contrario 0.
- Diagnosi; se più di una diagnosi medica è riportata nella cartella dell’ospite viene assegnato un punteggio di 15, in caso contrario 0.
- Mobilità; se l’ospite cammina senza l’utilizzo di ausili, usa una sedia a rotelle o è allettano viene assegnato un punteggio di 0. Nel caso l’ospite usasse ausili per deambulare verrà assegnato un punteggio di 15. Infine, nel caso l’ospite deambulasse aggrappandosi all’arredo verrà assegnato un punteggio di 30.
- Terapia endovenosa; se l’ospite ha in terapia infusioni endovenose o è portatore di un catetere venoso verrà assegnato un punteggio di 20.
- Cammino; sel’ospite cammina con la testa eretta, le braccia che oscillano liberamente e senza grandi passi esitanti o se l’ospite è costretto a letto verrà assegnato un punteggio pari a 0. Se l’ospite cammina con passo corto e trascinato, cammina con la testa china che rialza senza perdere l’equilibrio verrà assegnato un punteggio di 10. Infine, nel caso l’ospite abbia difficoltà ad alzarsi dalla sedia, alzandosi sfruttando i braccioli o con rincorsa; difficoltà a iniziare la marcia; cammina a testa china guardando a terra; equilibrio precario e debba aggrapparsi agli arredi o necessiti di appoggiarsi a una persona o ad ausili e senza di essi non sia in grado di camminare verrà assegnato un punteggio di 20.
- Stato mentale; per valutarlo verrà chiesto al paziente di autovalutare le sue abilità. “Sei in grado di andare al bagno da sola/o? Hai bisogno di assistenza per andarci? Ti è permesso alzarti da sola/o?” Il punteggio verrà assegnato in base alla coerenza delle risposte con la realtà. Se coerente il punteggio assegnato sarà 0, altrimenti nel caso la risposta non fosse coerente o l’ospite non dimostrasse di aver compreso la domanda o in caso di risposta senza alcun senso, il punteggio assegnato sarà 15.
Proprietà psicometriche e interpretazione dei risultati della Scala Morse
Aranda-Galardo et al. hanno realizzato una revisione sistematica con meta-analisi con lo scopo di indagare l’accuratezza di diverse scale indirizzate all’individuazione dei soggetti ospedalizzati a rischio di caduta (8).
Hanno rilevato che la scala Morse presenta:
| Sensibilità (95% CI) | 0.755 (0.698 – 0.806) |
| Speficità (95% CI) | 0.677 (0.659 – 0.695) |
| Likelihood ratio positivo (95% CI) | 2.014 (1.800 – 2.254) |
| Likelihood ratio negativo (95% CI) | 0.401 (0.324 – 0.498) |
| Odd ratio diagnostico (95% CI) | 5.068 (3.747 – 6.857) |
Semplificando, la scala ha una maggior capacità di individuare soggetti che effettivamente cadranno rispetto alla capacità di escludere soggetti che effettivamente non cadranno.
Il punteggio massimo è di 125 mentre il minimo di 0, maggiore sarà il punteggio ottenuto e maggiore sarà il rischio di caduta. Morse consiglia una classificazione dei pazienti in 3 categorie: rischio alto, rischio moderato, rischio basso. I cut-off di ciascuna categorie varia secondo gli autori. Morse suggerisce un cut-off di ≥45 per i soggetti a rischio alto, 25-45 per il rischio moderato e ≤24 per il rischio basso (6,9). Altri autori consigliano un cut-off di ≥51 per il rischio alto, 25-50 per il rischio moderato e ≤24 per il rischio basso (10,11). Tuttavia, le indicazioni di Morse continuano a essere quelle più seguite. Il punteggio medio nei reparti per acuti tende a essere più basso rispetto a quello dei reparti di lunga degenza, questo dovuto principalmente alle problematiche maggiormente decondizionanti presenti nei reparti di lungo degenza. Inoltre, Morse ha rilevato che il punteggio nel 50.4% dei soggetti tende a variare durante la degenza (9).
La scala Morse presenta anche una versione modificata (12,13). Gli autori hanno notato che molti dei soggetti classificati ad alto rischio non cadevano durante la degenza. Quindi hanno cercato di stratificarla, cercando di indagare e dare un peso agli aspetti demografici e alle tipologie di comorbidità presenti nei soggetti, cercando di aumentare il valore predittivo della scala. Per esempio, sono stati inseriti indicatori sulla vista, udito, tipologia di terapia farmacologica. Mentre altri indicatori hanno cambiato il loro valore predittivo.
Infine, la scala Morse permette di attuare diversi piani di intervento atti alla riduzione del rischio di caduta nelle diverse categorie di soggetti. I soggetti a basso rischio di cadute necessitano di una semplice assistenza di base, mentre i soggetti ad alto e moderato rischio necessità di interventi mirati ai diversi indicatori.
- Storia di caduta; messa in sicurezza dell’ambiente, comunicazione del rischio a tutta l’equipe e documentazione della precedente caduta
- Diagnosi; considerazione dei possibili fattori di rischio legati alla patologia e alla terapia
- Mobilità; prescrizioni di ausili consoni e addestramento al loro utilizzo
- Terapia endovenosa; implementazione di un calendario per un servizio d’igiene assistita, istruire il paziente a chiedere aiuto in caso di bisogno per l’igiene, registrare e monitorare possibili effetti indesiderati della terapia
- Cammino; addestramento al cammino con fisioterapista
- Stato mentale; allarmi sul letto e sedia, posizionare il paziente in un luogo dove è possibile monitorarlo, incoraggiare la presenza dei famigliari, sorveglianza aumentata
Conclusione
La Morse Fall Scale rappresenta uno strumento facile e rapido per l’individuazione dei soggetti a rischio di caduta inseriti in un ambiente di cura. Ad oggi è tra gli strumenti più utilizzati dal personale sanitario all’interno dei reparti acuti e di lungo degenza. Tuttavia, non ha la pretesa di individuare tutti i soggetti a rischio delle diverse tipologie di caduta, ma di quelli a rischio di cadute fisiologiche non prevedibili che rappresentano la più alta percentuale. Inoltre, la scala Morse può essere utilizzata anche come guida nello sviluppo di un programma di prevenzione ritagliato sulle necessità di ogni soggetto.
Bibliografia
- Tinetti ME, Liu W-L, Claus EB. Predictors and prognosis of inability to get up after falls among elderly persons. Jama. 1993;269(1):65–70.
- Tinetti ME, Williams CS. Falls, injuries due to falls, and the risk of admission to a nursing home. New England journal of medicine. 1997;337(18):1279–84.
- Haagsma JA, Olij BF, Majdan M, Beeck EF van, Vos T, Castle CD, et al. Falls in older aged adults in 22 European countries: incidence, mortality and burden of disease from 1990 to 2017. Injury Prevention [Internet]. 28 febbraio 2020 [citato 29 giugno 2020]; Available at: https://injuryprevention.bmj.com/content/early/2020/02/28/injuryprev-2019-043347
- Florence CS, Bergen G, Atherly A, Burns E, Stevens J, Drake C. Medical Costs of Fatal and Nonfatal Falls in Older Adults. Journal of the American Geriatrics Society. 2018;66(4):693–8.
- Tinetti ME, Kumar C. The Patient Who Falls. JAMA. 20 gennaio 2010;303(3):258–66.
- Morse JM, Morse RM, Tylko SJ. Development of a Scale to Identify the Fall-Prone Patient. Canadian Journal on Aging / La Revue canadienne du vieillissement. ed 1989;8(4):366–77.
- Morse JM, Tylko SJ, Dixon HA. Characteristics of the fall-prone patient. Gerontologist. agosto 1987;27(4):516–22.
- Aranda-Gallardo M, Morales-Asencio JM, Canca-Sanchez JC, Barrero-Sojo S, Perez-Jimenez C, Morales-Fernandez A, et al. Instruments for assessing the risk of falls in acute hospitalized patients: a systematic review and meta-analysis. BMC Health Serv Res. 2 aprile 2013;13:122.
- Morse JM, Black C, Oberle K, Donahue P. A prospective study to identify the fall-prone patient. Soc Sci Med. 1989;28(1):81–6.
- Baek S, Piao J, Jin Y, Lee S-M. Validity of the Morse Fall Scale implemented in an electronic medical record system. J Clin Nurs. settembre 2014;23(17–18):2434–40.
- Sardo PMG, Simões CSO, Alvarelhão JJM, Simões JFFL, Melo EM de OP de. Fall risk assessment: retrospective analysis of Morse Fall Scale scores in Portuguese hospitalized adult patients. Appl Nurs Res. 2016;31:34–40.
- McFarlane-Kolb H. Falls risk assessment, multitargeted interventions and the impact on hospital falls. Int J Nurs Pract. ottobre 2004;10(5):199–206.
- Gringauz I, Shemesh Y, Dagan A, Israelov I, Feldman D, Pelz-Sinvani N, et al. Risk of falling among hospitalized patients with high modified Morse scores could be further Stratified. BMC Health Serv Res. 13 novembre 2017;17(1):721.