Instabilità rotatoria posterolaterale del gomito (PLRI)
Ecco una guida per il fisioterapista sulla valutazione e gestione dell'instabilità rotatoria posterolaterale del gomito (PLRI).

L’instabilità rotatoria posterolaterale del gomito (PLRI), sebbene relativamente rara, rappresenta la forma più comune di instabilità cronica di questa articolazione, compromettendo la funzionalità e generando una serie di sintomi dolorosi e invalidanti.
I pazienti affetti da PLRI, nei casi più lievi, lamentano dolore, cedimento dell’articolazione e difficoltà nei movimenti, ostacolando attività quotidiane e sportive. Nelle forme più avanzate, essi presentano una completa instabilità del gomito che non consente nemmeno l’esecuzione delle principali ADL, predisponendone un approccio chirurgico.
La comprensione approfondita dell’anatomia del gomito e dei meccanismi che regolano la sua stabilità è fondamentale per una diagnosi accurata e un suo trattamento efficace.
Instabilità rotatoria posterolaterale del gomito: anatomia e patofisiologia
Il gomito è un’articolazione complessa formata dall’interazione di tre ossa: radio, ulna e omero. Queste si uniscono per dare vita a tre articolazioni distinte: omero-ulnare, omero-radiale e radio-ulnare prossimale. La stabilità di questa struttura ci permette di compiere movimenti essenziali come flesso/estensione e prono/supinazione del polso, creando un delicato equilibrio tra le ossa stesse e i tessuti molli che le circondano, tra cui capsula, legamenti e muscoli.
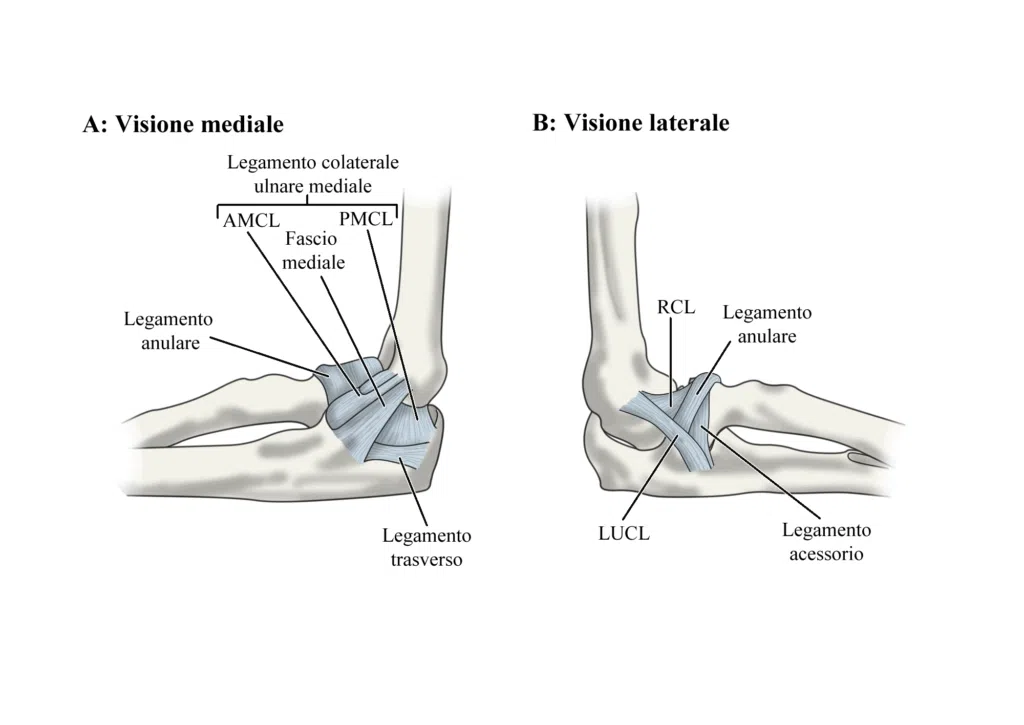
Un ruolo chiave nella stabilità laterale del gomito è giocato dal complesso del legamento collaterale laterale (LCL)1, un vero e proprio sistema di supporto formato da quattro componenti: il legamento collaterale radiale (RCL), il legamento collaterale ulnare laterale (LUCL), il legamento anulare e il legamento collaterale laterale accessorio. Tra questi, il LUCL riveste un’importanza particolare: posizionandosi sopra il legamento anulare e inserendosi sulla cresta del supinatore, con la sua “doppia loggia”, resiste alle rotazioni esterne del gomito.
La sua lesione, da sola, non è sufficiente a causare la PLRI, ma spesso si accompagna a danni al RCL e, in alcuni casi, anche al legamento anulare. A peggiorare la situazione possono contribuire fratture di strutture ossee che concorrono alla stabilità, come la testa del radio o il processo coronoide.
Oltre ai legamenti, un altro importante fattore di stabilità laterale del gomito è rappresentato dai muscoli estensori del polso e delle dita, che originano dall’epicondilo laterale dell’omero. La loro contrazione aiuta a ridurre la lassità articolare nel gomito con deficit del LCL, evidenziando come una lesione possa compromettere seriamente la funzionalità articolare.
Per cui, l’origine della PLRI risiede nella compromissione della stabilità laterale, garantita principalmente dal complesso del legamento collaterale laterale (LCL), dalle strutture ossee (testa del radio e processo coronoide) e dal sostegno dinamico dei muscoli estensori del polso e delle dita.
Nella maggior parte dei casi, la PLRI cronica deriva da un evento traumatico, spesso una lussazione del gomito che non regredisce correttamente a causa di una mancata guarigione del complesso del legamento collaterale laterale. I pazienti possono avere una storia di lussazioni del gomito, traumi accertati sulla porzione laterale del gomito, aver ricevuto multiple iniezioni di cortisone, presentare un cubito varo o un intervento chirurgico laterale pregresso.
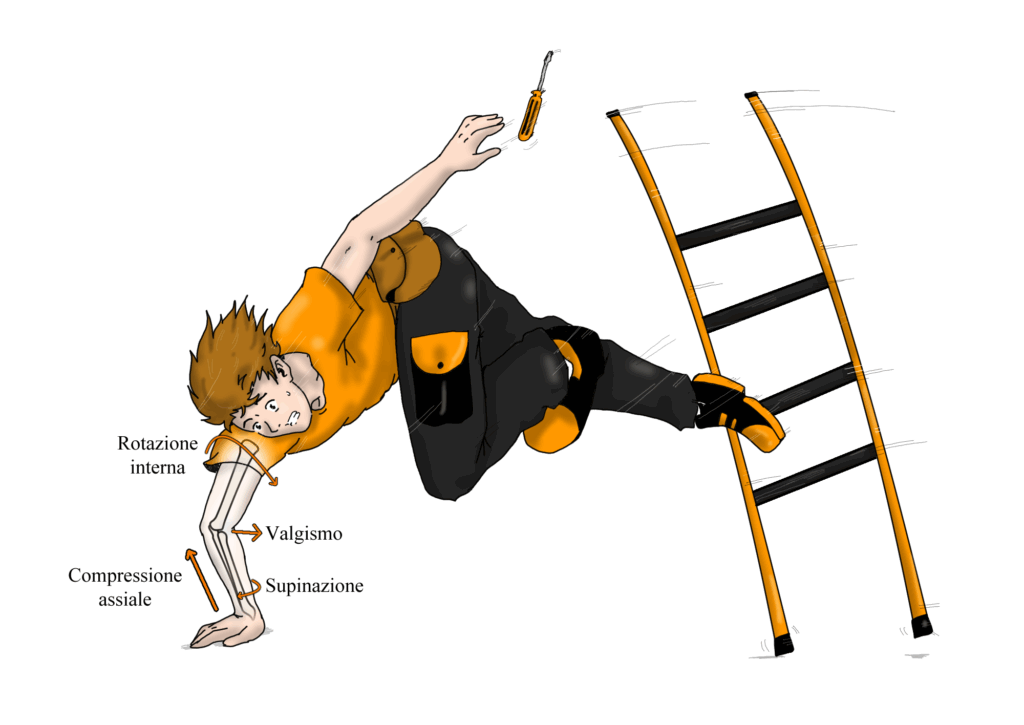
Il meccanismo di insorgenza è tipicamente legato a una caduta sulla mano tesa. Nell’impatto, la testa del radio e l’ulna ruotano esternamente insieme a uno spostamento in valgo dell’avambraccio, causando lo scivolamento posteriore della testa del radio rispetto al capitello e la conseguente rottura di alcuni o tutti gli stabilizzatori laterali. I sintomi principali includono dolore laterale al gomito, sintomi meccanici come click o sensazione di instabilità.
La scelta terapeutica varia a seconda della gravità dei sintomi e delle caratteristiche individuali del paziente, potendo includere un approccio conservativo oppure un intervento chirurgico di ricostruzione del complesso del legamento collaterale laterale nei casi più gravi o in presenza di instabilità cronica.
Instabilità rotatoria postero-laterale del gomito: tipologia di paziente
Questo tipo di condizione può colpire persone di tutte le età e provenienze, ma due categorie sono particolarmente a rischio:
- Atleti negli sport da lancio e da contatto. Le sollecitazioni elevate e ripetute a cui sono sottoposti i gomiti di chi pratica discipline come baseball, tennis, pallavolo o football americano li rendono più vulnerabili a traumi e lesioni. I movimenti esplosivi di lancio o tackle, infatti, possono mettere a dura prova la stabilità articolare, aumentando il rischio di rotture legamentose, in particolare del complesso del legamento collaterale laterale (LCL).
- Persone con precedenti traumi al gomito. Un fattore di rischio significativo è rappresentato da una precedente lussazione o trauma al gomito. Se l’infortunio non guarisce correttamente o se il complesso legamentoso laterale subisce danni durante l’evento traumatico, la stabilità articolare può essere compromessa in modo permanente, esponendo il soggetto a un rischio maggiore di sviluppare PLRI.
Oltre a queste due categorie principali, altri fattori possono aumentare la predisposizione alla PLRI, come:
- Età. Con l’avanzare dell’età, soprattutto se associato a uno stile di vita sedentario, le strutture muscolari circostanti tendono a diventare ipotrofiche e più deboli, rendendo le articolazioni più suscettibili a traumi e instabilità.
- Predisposizione genetica. Alcune persone nascono con una conformazione ossea o legamentosa che le rende più propense a sviluppare PLRI.
- Malattie reumatiche. Alcune patologie reumatiche, come l’artrite reumatoide, possono indebolire legamenti e le capsule articolari, aumentando il rischio di instabilità.
Esame obiettivo
La diagnosi della PLRI avviene principalmente attraverso una visita accurata e l’utilizzo di test clinici specifici1,6. Durante la visita verranno raccolte informazioni dettagliate sulla storia clinica del paziente, ponendo particolare attenzione a episodi precedenti di instabilità, sensazione di cedimento o dolore al lato esterno del gomito.
L’esame obiettivo permetterà di valutare la presenza di sintomi meccanici come click o scatti percepiti durante il movimento del gomito e dolore alla palpazione della zona laterale dell’articolazione. In alcuni casi, potrebbe essere presente anche una lassità in varo, ovvero una leggera instabilità laterale del gomito.
Per confermare la diagnosi di PLRI, si può ricorrere a due test specifici:
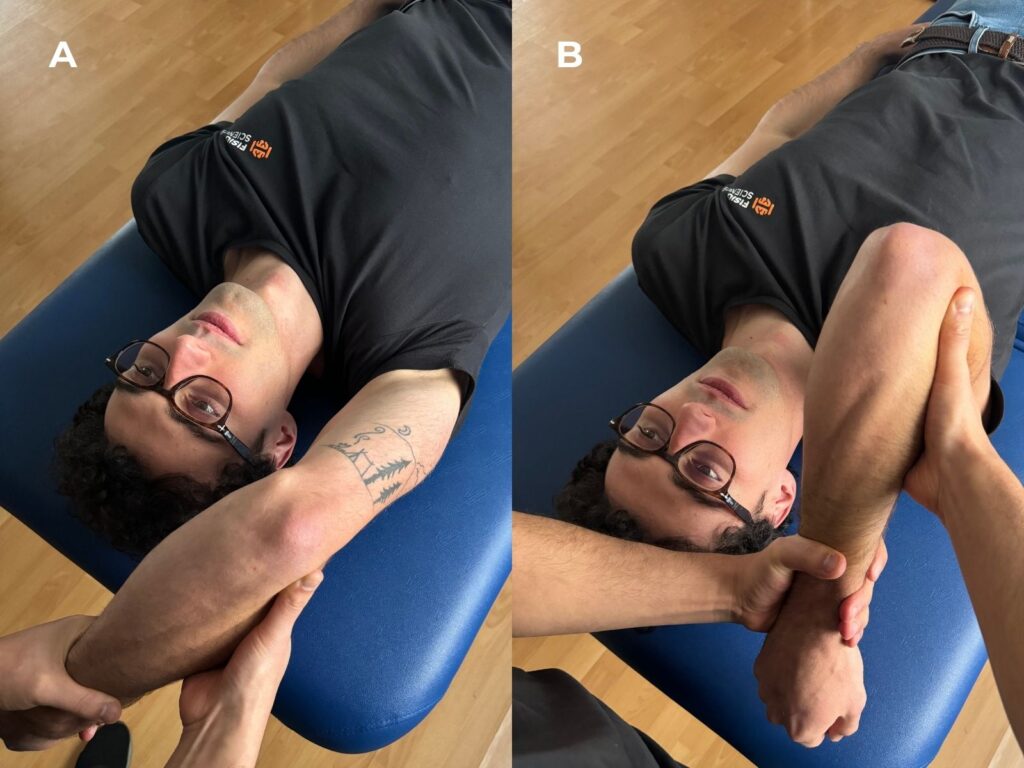
- Test del pivot-shift. Eseguito con il paziente in posizione supina, questo test prevede un iper-supinazione dell’avambraccio, l’applicazione di una forza in valgo e un carico assiale sul gomito durante il movimento di estensione-flessione. Un test del pivot-shift positivo si basa sulla sensazione di apprensione o timore di instabilità da parte del paziente quando cosciente. Sotto anestesia generale, quindi con il paziente non cosciente, il test è considerato positivo se si verifica una sublussazione o lussazione del gomito, generalmente tra i 30° e i 45° di flessione, che si riduce con una maggiore flessione. Questo test è molto specifico per la PLRI, ma poco sensibile se eseguito su un paziente cosciente.
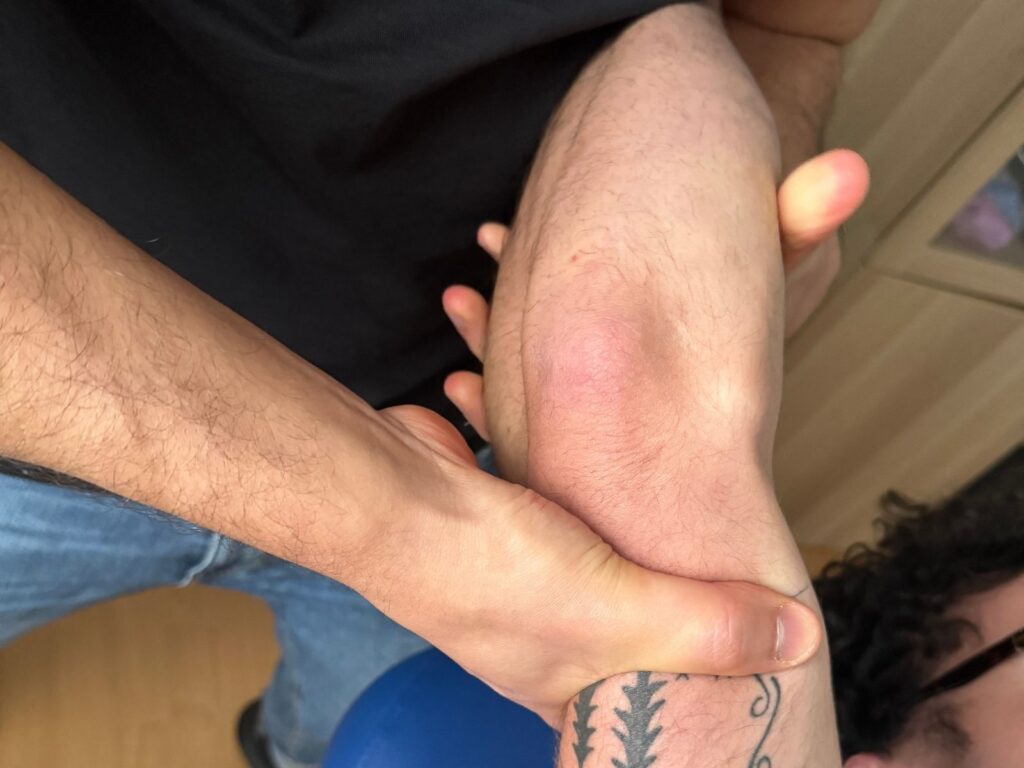
- Test del cassetto rotatorio postero-laterale (Posterolateral Rotatory Apprehension test). Questo test è considerato positivo quando, applicando una pressione esterna sulla testa del radio, si osserva una traslazione posteriore della stessa rispetto all’omero.
È importante sottolineare che questi test clinici, in particolare il test del pivot-shift su paziente conscio, possono risultare fastidiosi o dolorosi; inoltre, il pivot shift ha una bassa sensibilità, ovvero potrebbe non essere sempre positivo anche in presenza di PLRI. Per questo motivo, la diagnosi finale si basa su una valutazione complessiva che include anamnesi, esame obiettivo e i risultati di tutti i test clinici eseguiti.
In caso di sospetta PLRI, si potranno richiedere ulteriori esami diagnostici, come radiografie o risonanza magnetica, per ottenere una visione più completa dei danni all’articolazione e definire il piano di trattamento più adeguato.
Esistono altri test con una alta sensibilità, ma con specificità bassa2, per cui risulta consigliabile affidarsi solo ai due test sopra indicati in fase diagnostica, mentre come valutazione funzionale possono essere sfruttati dei test per riconoscere la situazione attuale del paziente e la sua gestione nelle attività quotidiane, lavorative e ricreative. Tra questi:
- Table Top Relocation test;
- Stand-up test;
- Chair Push-up test;
- Floor Push-up sign.
Trattamento
Il trattamento della PLRI varia a seconda della gravità dei sintomi e delle caratteristiche individuali del paziente. Nei casi lievi, o quando l’intervento chirurgico è sconsigliato, si può optare per un trattamento conservativo che comprenda quanto segue1,5.
- Evitamento di attività che scatenano l’instabilità: identificare e limitare i movimenti o le azioni che provocano dolore e cedimento dell’articolazione.
- Tutore per il gomito: indossare un tutore specifico per stabilizzare l’articolazione e limitarne il movimento.
- Gestione del dolore: utilizzo di farmaci antinfiammatori o antidolorifici per alleviare il dolore e migliorare la funzionalità.
- Quando la situazione lo consente, instaurare un percorso di esercizio terapeutico per rinforzare la muscolatura che supporta le tensioni date dalle strutture legamentose lesionate, per aumentare gradualmente la stabilità del gomito e per incrementare la funzione.
Nel caso in cui il nostro paziente presenti un’instabilità marcata, ma si vuole proseguire con un approccio conservativo, possiamo seguire l’Overhead Motion Protocol3, modello che si utilizza in fasi precoci di lussazione di gomito, quando ancora la maggior parte dei movimenti risultano essere limitanti.
Esso prevedere il posizionamento del paziente supino con gomito flesso a 90° e addotto; questo consente di instaurare una posizione che minimizzi la dislocazione omero-ulnare, grazie a una riduzione della forza gravitazionale sulle strutture del gomito, favorendo a sua volta l’utilizzo del tricipite. Da questa posizione andremo a eseguire una prono-supinazione del polso, in modo da attivare tutti gli stabilizzatori del gomito stesso.
L’instabilità cronica del gomito tende però a essere trattata principalmente tramite intervento chirurgico, soprattutto nelle situazioni in cui si presentano frequenti cedimenti.
Chirurgia e riabilitazione post-operatoria
Nei casi più gravi o in presenza di instabilità cronica, la ricostruzione chirurgica del complesso del legamento collaterale ulnare (LUCL) rappresenta il trattamento più adeguato.
L’intervento può prevedere la riparazione diretta del legamento lesionato (se le sue condizioni lo consentono), oppure la ricostruzione utilizzando tendini prelevati dallo stesso paziente (autograft) o da un donatore (allograft), come il tendine del muscolo palmare lungo. La procedura può essere eseguita con tecnica chirurgica tradizionale “aperta” oppure in artroscopia4,6.
In alcuni casi, per favorire la stabilità articolare, l’intervento può essere integrato da procedure di ricostruzione della testa del radio o del processo coronoide, qualora queste strutture ossee presentino danni. Inoltre, potrebbe essere necessaria un’osteotomia dell’omero per correggere eventuali deformità in varo dell’articolazione del gomito.
Riabilitazione post-operatoria: un percorso fondamentale
La riabilitazione post-operatoria è un aspetto essenziale per il completo recupero funzionale del gomito dopo la ricostruzione del LUCL. Il percorso riabilitativo deve essere personalizzato in base alle esigenze del paziente e alle caratteristiche dell’intervento chirurgico1,5. In generale, esso prevede:
- immobilizzazione. il gomito viene immobilizzato per un periodo variabile da 1 a 6 settimane, a seconda del protocollo riabilitativo utilizzato;
- esercizi di mobilità. un programma di esercizi graduali è volto a recuperare la completa ampiezza di movimento del gomito;
- rinforzo muscolare. il rinforzo dei muscoli dell’avambraccio, del polso e della presa è fondamentale per il recupero della funzionalità del gomito;
- ritorno allo sport. il tempo necessario per tornare all’attività sportiva varia a seconda dello sport praticato e della gravità dell’infortunio; in generale, si raccomanda di attendere un periodo minimo di 4-6 mesi prima di riprendere l’attività agonistica.
Controversie e lacune nella riabilitazione
Nonostante la ricostruzione chirurgica del LUCL sia un intervento efficace per il trattamento della PLRI, permangono diverse controversie nel percorso di riabilitazione post-operatoria, in particolare per quanto riguarda gli atleti5. Le principali criticità riguardano:
- limitazione del movimento articolare. la durata ottimale della limitazione del movimento flesso-estensorio per favorire la guarigione dei tessuti molli non è stata ancora stabilita;
- criteri per il ritorno allo sport. non esistono criteri oggettivi e standardizzati per determinare quando un atleta può tornare all’attività sportiva dopo la ricostruzione del LUCL;
- mancanza di protocolli riabilitativi specifici per ogni sport. i protocolli riabilitativi attualmente utilizzati non considerano le specifiche richieste fisiologiche di ogni sport, aumentando il rischio di recidive.
Ulteriori ricerche sono necessarie per definire protocolli riabilitativi più dettagliati e personalizzati per i pazienti con PLRI, in particolare per gli atleti. Lo sviluppo di criteri oggettivi per il ritorno allo sport e l’integrazione di elementi specifici per ciascun di essi nella riabilitazione sono aspetti cruciali per ottimizzare il recupero del paziente.
-
- Megan Conti Mica, Pieter Caekebeke, Roger van Riet. Lateral collateral ligament injuries of the elbow – chronic posterolateral rotatory instability (PLRI). 2016;1(12). DOI: 1302/2058-5241.160033
- William Regan, Peter C Lapner. Prospective evaluation of two diagnostic apprehension signs for posterolateral instability of the elbow. 2006;15(3). DOI: 10.1016/j.jse.2005.03.009.
- Joseph J Schreiber, Sophia Paul, Robert N Hotchkiss, Aaron Daluiski. Conservative management of elbow dislocations with an overhead motion protocol. 2015;40(3). DOI: 10.1016/j.jhsa.2014.11.016.
- Ahmad Almigdad, Sudhakar Challagundla, Tingshan Yan, Amar Malhas. Clinical and Funcional results of lateral ulnar collateral ligamnet repair for posterolateral rotatory instability of the elbow. 2024;16(1). doi: 10.7759/cureus.53291.
- Sven Reuter, Philipp Proier, Andrea Imhoff, Andreas Lenich. Rehabilitation, clinical outcome and return to sporting activities aftert posterolateral elbow instability: a systematic review. 2021;57(2). DOI: 23736/S1973-9087.16.04008-X
- Anakwenze et all. Surgical treatment of posterolateral rotatory instability of the elbow. 2014; 30(7) doi: 10.1016/j.arthro.2014.02.029.