Protesi inversa spalla: riabilitazione
Indice dell’articolo: Cos’è una protesi inversa di spalla?Protesi inversa spalla: protocollo riabilitativoEsercizi per la riabilitazione della protesi inversa di spallaEsercizi…

La protesi inversa di spalla, o protesi inversa spalla, è una possibile sostituzione dell’articolazione gleno-omerale tramite mezzi di sintesi. Non è l’unica. Esiste, infatti, anche la protesi anatomica di spalla, che può essere totale (artroprotesi), o parziale (endoprotesi). Inizialmente raccomandata per pazienti con artropatia da deficit della cuffia dei rotatori, ora la protesi inversa viene impiegata in varie patologie di spalla. Le condizioni indicate sono, oltre all’artropatia, lesioni massive di cuffia con pseudoparalisi, artrite reumatoide, artrosi primaria della testa dell’omero con sublussazione posteriore, fratture prossimali dell’omero e revisioni di precedenti protesi anatomiche (1).
Cos’è una protesi inversa di spalla?
La protesi inversa di spalla, come suggerisce il nome, inverte le superfici dell’articolazione gleno-omerale: il capo osseo convesso (l’omero) viene sezionato per essere sostituito da uno stelo con estremità concava, il quale si articola con una superficie sferica inserita al posto della cavità glenoidea (1). Questo modello porta a una protesi semi-vincolata che garantisce una stabilità analoga a quella data da un’efficace cuffia dei rotatori (2), prevenendo la migrazione superiore dell’omero contro la glena e quindi mantenendo la normale lunghezza di riposo del muscolo deltoide (1). Inoltre, il centro di rotazione gleno-omerale è posto medialmente e distalmente rispetto alla sua posizione fisiologica, favorendo così un aumentato momento di forza del deltoide, quindi una sua maggior efficienza (3). Tali modifiche alla normale conformazione dell’articolazione migliorano i movimenti di abduzione ed elevazione (3): il deltoide è più agevolato a iniziare l’abduzione anche in assenza di un sovraspinato integro (4,5). Allo stesso tempo, però, si riduce l’abilità del deltoide e della parte intatta della cuffia dei rotatori di ruotare esternamente la spalla (3,6). Perciò i più recenti impianti cercano di compensare questo effetto riducendo al minimo la medializzazione del centro di rotazione (6,7).
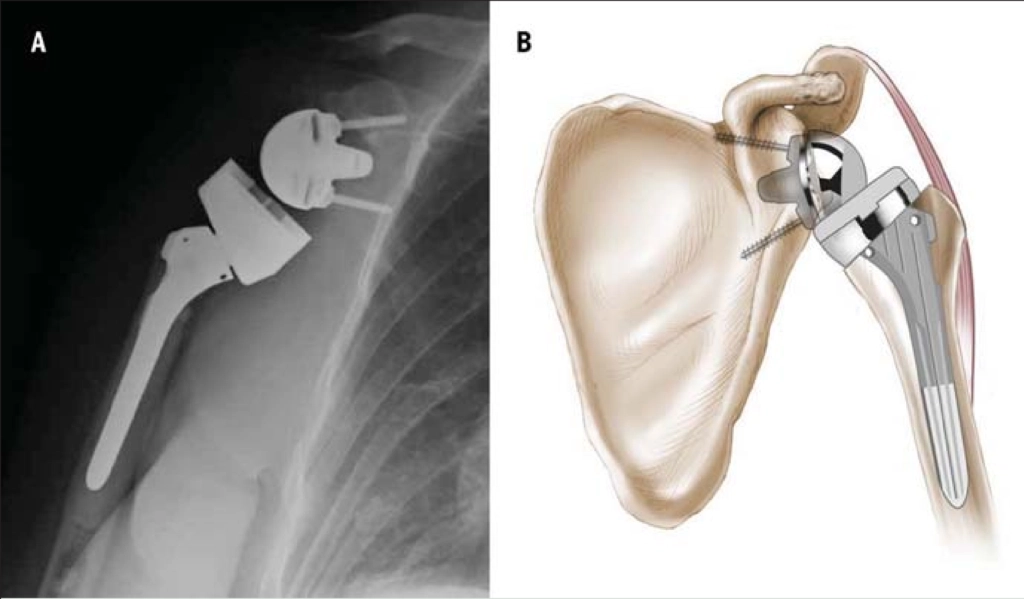
Gli approcci chirurgici possibili sono due: quello delto-pettorale, utile soprattutto in caso di revisioni ma che compromette il muscolo sottoscapolare, e quello supero-laterale, che espone l’omero fino al collo chirurgico (3). Non è chiaro, tuttavia, quale sia il metodo più sicuro: vi è discordanza in letteratura in merito a quale soluzione comporti maggiori instabilità e dislocazioni dell’impianto protesico inserito (3). Queste ultime sono le complicanze più comuni (1.5%-31%) e sono correlate a fattori quali: precedenti traumi o chirurgia, tipo di approccio chirurgico, osteoporosi, body mass index > 30, sesso maschile, insufficienza del sottoscapolare (8,9). Sembrerebbe, infatti, che un tendine del sottoscapolare irreparabile chirurgicamente (durante il posizionamento della protesi) comporti un maggior tasso di instabilità dell’impianto rispetto a un tendine che possa essere suturato (9). Tuttavia, alcuni autori sostengono che a seguito di un approccio delto-pettorale riparare oppure no il sottoscapolare non cambi la percentuale di dislocazioni (10).
Altre complicanze della protesi inversa di spalla sono: fratture periprotesiche e dell’acromion, infezioni, ematomi, ipostenia deltoidea, allentamento dell’impianto e scapular notching, un fenomeno di osteolisi dovuto al contatto dell’inserto in polietilene contro la scapola (10,11). Tali problematiche si manifestano più frequentemente in soggetti operati per sequele di fratture o revisioni di precedenti protesi (12).
Protesi inversa spalla: protocollo riabilitativo
Non esiste un definito, chiaro e condiviso protocollo riabilitativo per la protesi inversa di spalla, vi sono solo proposte e pareri di esperti (13) e qualcuno che auspica la definizione di un programma riabilitativo standard (14). Tuttavia, molti sono gli elementi che possono influire sulla fisioterapia post-operatoria e che quindi rendono difficile definire un protocollo comune (13,15,16). Tra questi: il livello di fitness del paziente; lo stato preoperatorio dell’articolazione, dei muscoli e dei tendini; la qualità ossea di omero e scapola; l’integrità della parte restante della cuffia dei rotatori; il motivo per cui si è resa necessaria la protesi; il tipo di impianto utilizzato; la concomitante sutura o trasposizione di tendini; le complicanze intraoperatorie (13,15,16). Di fronte ad ogni paziente, comunque, la prima cosa da fare è renderlo consapevole delle permanenti limitazioni meccaniche e funzionali della spalla appena operata rispetto alla controlaterale (15). Il ROM attivo al termine della riabilitazione, infatti, raggiunge solitamente 120° di elevazione e 30° di rotazione esterna (15,16). Inoltre, è importante ricordare tre punti chiave che dovrebbero guidare il percorso fisioterapico: 1) protezione dell’articolazione, 2) funzione del deltoide, 3) aspettative funzionali appropriate (15).
- Nelle prime settimane postoperatorie vi è un aumentato rischio di lussazione antero-inferiore della protesi qualora il paziente porti il braccio in rotazione interna associata ad adduzione ed estensione (15,16). Sarà quindi nostro compito istruirlo a evitare nei primi mesi attività quali toccarsi la parte bassa della schiena e infilare la mano nella tasca posteriore dei pantaloni (15,16). La maggior parte degli ortopedici prescrive l’utilizzo di un tutore che sostenga il braccio in abduzione tra i 15° e i 30° per 2-6 settimane (13,15,16). La durata dell’immobilizzazione dipende principalmente dalla salute di muscoli e tendini (16). Quando la cuffia dei rotatori viene riparata chirurgicamente la qualità dei suoi tendini è scarsa (15), quando invece mantiene una residua funzione consente una progressione riabilitativa più rapida (16): in alcuni casi tutore per 2 settimane e mobilizzazione precoce permettono di ottenere risultati clinici ottimali (13).
- Dal momento che la stabilità e la mobilità di una spalla con protesi inversa dipendono prevalentemente da deltoide e muscolatura periscapolare, è di primaria importanza rinforzare questi muscoli già nel primo periodo postoperatorio (15). Il deltoide, a seguito di questo tipo di protesizzazione, diventa il primo motore dell’arto operato in flessione anteriore e abduzione (14,15), e gioca un ruolo chiave anche in rotazione esterna quando la spalla è abdotta (5). Inoltre, la ridotta mobilità a livello gleno-omerale è compensata da un incremento di quella scapolare, anche nei primi gradi di movimento (17) ed è quindi fondamentale impostare un lavoro di graduale rinforzo anche della muscolatura periscapolare (14–16). Iniziali attivazioni isometriche del deltoide sono possibili già dalla prima settimana (15), mentre esercizi di rinforzo con contrazioni isotoniche sotto soglia dolorosa di deltoide e muscoli periscapolari sono considerati sicuri dopo 6-8 settimane dall’intervento (15,16).
- La protesi inversa di spalla comporta limitazioni di mobilità e di capacità di carico delle strutture periarticolari (15). Durante la fase iniziale di rinforzo è opportuno valutare le competenze residue della muscolatura e, anche in base a queste, formulare la prognosi (15) definendo obiettivi accettati e condivisi dal paziente. Per consentire la ripresa delle attività di vita quotidiana potrebbe essere utile proporre esercizi aspecifici che stimolino la muscolatura scapolo-omerale, maggiormente coinvolta nei movimenti contro resistenza (portare la borsa della spesa, spostare stoviglie, …) (17). Di fronte a pazienti relativamente giovani, con un buon livello di fitness pre-intervento e che richiedono di tornare a svolgere l’attività sportiva, sarà invece necessario impostare un lavoro di rinforzo specifico, introducendo esercizi che simulino progressivamente i gesti atletici nell’ultima fase riabilitativa (16). Il return to sport è un obiettivo raggiungibile anche a seguito della protesi di spalla inversa (18).
Esercizi per la riabilitazione della protesi inversa di spalla
Esercizio che può essere proposto in prima settimana postoperatoria per stimolare il muscolo deltoide con contrazioni isometriche sottomassimali.
Il paziente indossa il tutore, è seduto con il braccio operato appoggiato al muro. Contrae il deltoide in abduzione spingendo contro la parete.
Esercizio da introdurre all’inizio della fase di mobilità attiva, per recuperare il movimento di elevazione e stimolare l’attivazione del deltoide.
Paziente supino, arto superiore abdotto sul piano scapolare, gomito flesso a 90°, avambraccio in posizione neutra.
Flette anteriormente la spalla mantenendo l’avambraccio perpendicolare al soffitto fino a raggiungere i 90°, poi controlla il movimento di ritorno.
Progressione: il paziente esegue l’esercizio in posizione seduta e in stazione eretta.
Esercizio per stimolare il reclutamento dei muscoli scapolari.
Paziente prono, arto superiore abdotto sul piano scapolare.
Il fisioterapista pone una mano sul bordo mediale della scapola ed esercita una piccola spinta in direzione di protrazione scapolare.
Il paziente resiste alla spinta esercitando una forza uguale in direzione opposta (in retrazione).
Il fisioterapista pone una mano sull’angolo inferiore della scapola ed esercita una piccola spinta in direzione di elevazione scapolare.
Il paziente resiste alla spinta esercitando una forza uguale in direzione opposta (in depressione).
Esercizio che il paziente può eseguire quando ha recuperato, almeno in parte, la mobilità attiva della spalla ed ha compreso come gestire i movimenti della scapola. L’obiettivo è allenare il controllo scapolare durante i movimenti degli arti superiori.
Paziente in stazione eretta, di fronte ad un muro; eleva gli arti superiori facendo scorrere gli avambracci sulla parete, mantenendo il controllo scapolare per tutto l’arco di movimento.

Esercizio che si consiglia di inserire dopo alcune settimane dall’intervento, con lo scopo di stimolare gradualmente i muscoli intra ed extrarotatori di spalla.
Paziente supino, arto superiore abdotto sul piano scapolare, gomito flesso a 90°, avambraccio in posizione neutra.
Esercita una spinta con il proprio avambraccio contro la modica resistenza data dal fisioterapista, in rotazione interna ed esterna.
Progressione: paziente in stazione eretta, gomito flesso a 90°, avambraccio in posizione neutra. Esegue contrazioni isotoniche in rotazione interna ed esterna: senza resistenza, con un peso in mano, trazionando un elastico ancorato al piolo di una spalliera/alla maniglia di una porta/…

Esercizi per migliorare la stabilità della spalla data dalla muscolatura gleno-omerale.
Al paziente è richiesto di mantenere una determinata posizione dell’arto superiore mentre il fisioterapista effettua ripetute perturbazioni in diverse direzioni di movimento.
Esempio 1: paziente seduto, gomito flesso a 90°, avambraccio in posizione neutra; il fisioterapista esegue spinte contro l’avambraccio del paziente in rotazione esterna e interna.
Esempio 2: paziente in stazione eretta, arto superiore flesso a 90°; il fisioterapista effettua perturbazioni in flessione ed estensione.
Nelle fasi più avanzate della riabilitazione, quando il paziente ha buona competenza muscolare e buon controllo motorio si può introdurre una versione facilitata del push-up.
Paziente in stazione eretta di fronte ad una parete, arti superiori protesi e mani appoggiate al muro (circa all’altezza delle spalle).
Il paziente, flettendo ed estendendo i gomiti, avvicina e allontana il tronco dalla parete, mantenendo il controllo del rachide.
Boudreau e colleghi suggeriscono che il lavoro di rinforzo isotonico preveda esercizi a bassi carichi e con tante ripetizioni (15).
Esercizi per il ritorno all’attività sportiva.
- Al giocatore di bocce si può insegnare la ripetizione del movimento di estensione-flessione della spalla a gomito esteso. La progressione consiste nell’incrementare gradualmente la velocità del gesto e nell’utilizzare resistenze via via maggiori.
- Un tennista potrà riavvicinarsi al suo sport utilizzando la pallina da tennis – e poi palle più pesanti – per lanciarla contro una parete e recuperarla, simulando l’esecuzione del diritto e del rovescio.
- Un esercizio da proporre al nuotatore consiste in lanci di una palla dall’alto verso il basso. Il paziente è in stazione eretta, con gli arti superiori elevati il più possibile; lancia con forza la palla verso il pavimento e la rilascia quando questa è circa all’altezza delle anche.
Conclusione
Le proposte di trattamento fin qui fornite, in termini sia di esercizi consigliati, sia di tempistiche di gestione della fisioterapia postoperatoria, sono solo indicative. Infatti, come già detto, non si possono formulare protocolli universali. Se mediamente il programma riabilitativo dura da 4 a 6 mesi (15,16), in alcuni casi potrebbero funzionare meglio progressioni più rapide o, al contrario, possono essere necessari percorsi più graduali che richiedono maggior assistenza da parte del fisioterapista (13,19). In ogni caso è fondamentale che le figure coinvolte comunichino tra loro. Il chirurgo ortopedico dovrebbe fornire al fisioterapista informazioni relative all’integrità strutturale dell’articolazione operata, così che si possa impostare un programma riabilitativo coerente (15). Il paziente dovrebbe essere informato riguardo le condizioni pre-postoperatorie della propria spalla e coinvolto nella definizione del percorso fisioterapico (15).
A seguito di un intervento di protesi inversa di spalla la fisioterapia si adatta al paziente e non il contrario.
-
- Jarrett CD, Brown BT, Schmidt CC. Reverse shoulder arthroplasty. Orthop Clin North Am. 2013;44(3):389–408.
- Grammont PM, Baulot E. Shoulder Update: Delta Shoulder Prosthesis for Rotator Cuff Rupture. Orthopedics. 1993;16(1):65–8.
- Chae J, Siljander M, Michael Wiater J. Instability in reverse total shoulder arthroplasty. J Am Acad Orthop Surg. 2018;26(17):587–96.
- Henninger HB, Barg A, Anderson AE, Bachus KN, Tashjian RZ, Burks RT. Effect of deltoid tension and humeral version in reverse total shoulder arthroplasty: A biomechanical study. J Shoulder Elb Surg [Internet]. 2012;21(4):483–90.
- Ackland DC, Roshan-Zamir S, Richardson M, Pandy MG. Moment arms of the shoulder musculature after reverse total shoulder arthroplasty. J Bone Joint Surg Am. 2010;92(5):1221–30.
- Greiner S, Schmidt C, König C, Perka C, Herrmann S. Lateralized reverse shoulder arthroplasty maintains rotational function of the remaining rotator cuff shoulder. Clin Orthop Relat Res. 2013;471(3):940–6.
- Valenti P, Sauzières P, Katz D, Kalouche I, Kilinc AS. Do less medialized reverse shoulder prostheses increase motion and reduce notching? Clin Orthop Relat Res. 2011;469(9):2550–7.
- Chalmers PN, Rahman Z, Romeo AA, Nicholson GP. Early dislocation after reverse total shoulder arthroplasty. J Shoulder Elb Surg. 2014;23(5):737–44.
- Trappey GJ, O’Connor DP, Bradley Edwards T. What are the instability and infection rates after reverse shoulder arthroplasty? Clin Orthop Relat Res. 2011;469(9):2505–11.
- Clark JC, Ritchie J, Song FS, Kissenberth MJ, Tolan SJ, Hart ND, et al. Complication rates, dislocation, pain, and postoperative range of motion after reverse shoulder arthroplasty in patients with and without repair of the subscapularis. J Shoulder Elb Surg. 2012;21(1):36–41.
- Wierks C, Skolasky RL, Ji JH, McFarland EG. Reverse total shoulder replacement: Intraoperative and early postoperative complications. Clin Orthop Relat Res. 2009;467(1):225–34.
- Wall B, Nové-Josserand L, O’Connor DP, Bradley Edwards T, Walch G. Reverse total shoulder arthroplasty: a review of results according to etiology. J Bone Jt Surg Am. 2007;89(7):1476–85.
- Romano AM, Oliva F, Nastrucci G, Casillo P, Giunta A Di, Susanna M, et al. Reverse shoulder arthroplasty patient personalized rehabilitation protocol. Preliminary results according to prognostic groups. Muscles Ligaments Tendons J. 2017;7(2):263–70.
- Uschok S, Herrmann S, Pauly S, Perka C, Greiner S. Reverse shoulder arthroplasty: the role of physical therapy on the clinical outcome in the mid-term to long-term follow-up. Arch Orthop Trauma Surg. 2018;138(12):1647–52.
- Boudreau S, Boudreau ED, Higgins LD, Wilcox RB. Rehabilitation following reverse total shoulder arthroplasty. J Orthop Sports Phys Ther. 2007;37(12):734–41.
- Wolff AL, Rosenzweig L. Anatomical and biomechanical framework for shoulder arthroplasty rehabilitation. J Hand Ther. 2017;30(2):167–74.
- De Toledo JM, Loss JF, Janssen TW, Van Der Scheer JW, Alta TD, Willems WJ, et al. Kinematic evaluation of patients with total and reverse shoulder arthroplasty during rehabilitation exercises with different loads. Clin Biomech. 2012;27(8):793–800.
- Liu JN, Steinhaus ME, Garcia GH, Chang B, Fields K, Dines DM, et al. Return to sport after shoulder arthroplasty: a systematic review and meta-analysis. Knee Surgery, Sport Traumatol Arthrosc. 2018;26(1):100–12.
- Van Essen T, Kornuijt A, De Vries LMA, Stokman R, Van Der Weegen W, Bogie R, et al. Fast track rehabilitation after reversed total shoulder arthroplasty: A protocol for an international multicentre prospective cohort study. BMJ Open. 2020;10(8):1–6.