La verità sulla scienza del dolore e la meccanica del corpo: una risposta alle critiche
Joel Seedman, un personal trainer, ha recentemente scritto un articolo intitolato ‘’la verità sulla scienza del dolore e sulla biomeccanica’’…
Joel Seedman, un personal trainer, ha recentemente scritto un articolo intitolato ‘’la verità sulla scienza del dolore e sulla biomeccanica’’ dove attacca gli esperti della scienza del dolore.
Seedman sostiene che si è diffusa una disinformazione pericolosa in merito alle connessioni tra dolore e movimento, incluso il fatto che il dolore è tutto nella nostra testa, che le lesioni tissutali non sono significative per il dolore, che non ci sono modi di muoversi giusti o sbagliati e che anche gli atleti o i sollevatori di pesi non dovrebbero preoccuparsi di muoversi con una buona tecnica per proteggersi, anche per carichi massimali.
I lettori abituali di questo blog, e chiunque sia familiare alla comunità della scienza del dolore, riconoscerà subito che questi reclami non sono veri, ma l’articolo potrebbe essere persuasivo per chi non se ne intende di questa materia.
Di seguito c’è una risposta dettagliata, rivolta a chi non è familiare con i lavori di educatori riguardo la scienza del dolore come Lorimel Moseley (https://bodyinmind.org/who-are-we/), David Butler, Adrian Louw (https://www.amazon.com/Therapeutic-Neuroscience-Education-Adriaan-Puentedura/dp/0985718641), Peter O’Sullivan (http://www.pain-ed.com/team/#), Greg Lehman (http://greglehman.ca/), o Ben Cormack (http://cor-kinetic.com/).
Per quelli che invece lo sono, questo articolo potrebbe essere un utile riferimento.
Sommario veloce:
Il post di Seedman è estremamente lungo ma si riduce in alcune principali critiche a cui risponderò in breve in questa sezione.
Critica 1
Seedman afferma che gli esperti della scienza del dolore (“pain science”) insegnano che il dolore “è tutto nella nostra testa” e che le persone non dovrebbero preoccuparsi di danni tissutali, lesioni e tecniche di movimento. Queste affermazioni non stanno in piedi e ci dicono che Seedman non ha capito cosa volessero dire in realtà questi soggetti. La verità è che gli scienziati del dolore non dicono queste cose e spesso le disconoscono. Continua la lettura per vedere alcuni esempi.
Critica 2
Seedman afferma che gli scienziati del dolore hanno interpretato in maniera sbagliata gli studi riguardanti la MRI che mostrano come un’alta percentuale di soggetti senza dolore ha dei danni tissutali rilevanti come ernie del disco, lesioni di cuffia e degenerazioni a livello articolare. Secondo Seedman questi soggetti avranno sicuramente dolore in futuro, nonostante ci siano vari studi che dimostrano come la risonanza in soggetti asintomatici ha una bassissima o nulla capacità predittiva di dolore futuro, anche dopo 5 o 10 anni.
Critica 3:
Secondo Seedman gli scienziati del dolore hanno mal interpretato gli studi che mostrano una scarsa correlazione tra dolore, postura e pattern di movimento disfunzionali. Gli studi citati da Seedman sono stati accuratamente selezionati per supportare la sua tesi e vanno contro a qualsiasi attuale evidenza supportata da un’analisi completa della letteratura. La postura e il pattern di movimento abituale non sono irrilevanti per il dolore ma vengono spesso enfatizzati eccessivamente nella pratica clinica.
Critica 4
Seedman è in disaccordo con quello che gli scienziati del dolore affermano sul ruolo dell’infiammazione nel dolore, che si suppone essere il collegamento tra movimento aberrante e dolore. Questa è una critica strana, poiché il ruolo dell’infiammazione sulla sensazione dolorosa è uno degli aspetti più basilari della fisiologia. Nonostante l’infiammazione cronica sia chiaramente correlata ad una peggiore condizione di salute e ad una riduzione della funzione, non c’è nessuna evidenza che questa sia causata da una cattiva postura o da un pattern di movimento.
Critica 5
La pain science education ha un moderato effetto sulla riduzione del dolore ed il suo meccanismo d’azione potrebbe essere quello di far muovere di più le persone. Questa è una critica difendibile ma non è incompatibile con la visione degli educatori del dolore che sono concordi all’unanimità che non hanno nessuna arma speciale contro il dolore cronico che resta un problema arduo da risolvere.
Qui troviamo più dettagli sui precedenti argomenti, supportati da citazioni d’autore.
- Gli scienziati del dolore non ci insegnano che il dolore è tutto nella nostra testa
Gli articoli di Seedman attaccano gli scienziati del dolore ma non fa riferimento a nessun articolo della letteratura. Sembra riferirsi agli educatori che insegnano le basi della fisiologia del dolore a fisioterapisti, chiropratici e personal trainer. Lo scopo di questa educazione è quella di aiutare i clinici a migliorare i loro trattamenti e a spiegare ai loro pazienti perché hanno male in modo da indurli ad avere un ruolo attivo nella riabilitazione.
La fonte più popolare di informazione sulla scienza del dolore è il libro ‘explain pain’ ed i corsi associati di Lorimer Moseley (scienziato del dolore e fisioterapista) e David Butler (fisioterapista e specialista dell’educazione). Un altro famoso educatore è Greg Lehman, un fisioterapista, chiropratico ed ex ricercatore sulla biomeccanica che ha studiato con Stuart McGill. Lehman ha insegnato ad un corso chiamato ‘reconciling pain science and biomechanics’ ed il suo libro può essere trovato qui ( http://www.greglehman.ca/pain-science-workbooks/) .
Ho partecipato a tutti i suoi corsi, insegnato a corsi simili occasionalmente, parlato a conferenze di scienza del dolore e recentemente pubblicato un libro chiamato ‘playing with movement’ che tratta temi simili (https://www.amazon.com/gp/product/0578502615/ref=as_li_tl?ie=UTF8&camp=1789&creative=9325&creativeASIN=0578502615&linkCode=as2&tag=httptoddhargr-20&linkId=9dfa0707be47d48d536bfad3b43a0879). Quindi ho un’esperienza diretta con il messaggio che gli educatori del dolore stanno provando a mandare. Qui ci sono alcuni dei punti principali che pensiamo siano importanti da capire:
- Il dolore è multifattoriale e bio-psico-sociale. Dipende da fattori periferici come danno tissutale, lesione ed infiammazione (la parte biologica) ma anche da percezione, credenze, emozioni e stress sociale (la parte psico-sociale). È inoltre complesso capire in che modo questi fattori interagiscano in modi che spesso sono individuali, contesto-dipendenti e imprevedibili. -cit. O’Sullivan 2018.
- Il dolore è il risultato di un sistema di protezione altamente sofisticato che funziona come un allarme. Potenziali minacce al nostro corpo sono individuate in periferia e comunicate al nostro cervello. Quest’ultimo interpreta il significato delle informazioni e genera dolore se pensa che sia necessario per proteggerci. La sensibilità di questo sistema può variare in base a molti fattori tra cui lesioni, infiammazione, emozioni stress, esperienze vissute e salute generale. -cit. Melzack 2010.
- Poiché il dolore dipende dalla percezione, la lesione tissutale non sempre causa dolore, così come il dolore può essere percepito in assenza di un danno. Ad esempio, persone asintomatiche mostrano spesso un danno significativo alla RMN e spesso il LBP non può essere correlato a nessuna patologia specifica. -cit. Brinjikji 2015.
- Il collegamento tra dolore, postura e presumibili pattern di movimento deficitari è stata eccessivamente enfatizzata. La letteratura mostra una scarsa correlazione tra questi fattori (-cit Lederman 2011). Inoltre, il trattamento sul dolore basato sulla correzione di specifiche disfunzioni raramente supera in efficacia l’esercizio aspecifico. -cit. See Foster 2018, O’Sullivan 2016, Riley 2018, Smith 2014, Ferreira 2007.
- D’altra parte, anche i fattori psico-sociali sono stati enfatizzati. Ad esempio, ansia, catastrofizzazione e paura del movimento aumentano il rischio di avere dolore cronico, mentre l’ottimismo e la self-efficacy sono dei fattori predittivi per il recupero da una lesione (-cit Marcuzzi 2016). Parte della proposta di fornire un’educazione al paziente è mirata ad alterare in modo vantaggioso queste variabili. -cit. Louw 2016.
Posso assicurarvi che gli educatori della scienza del dolore non insegnano che il dolore è tutto nella vostra testa, che il danno tissutale non c’entra nulla con il dolore e che il movimento non ha rilevanza per la lesione. Infatti, ho constatato che in alcuni casi si verifica esattamente l’opposto. Qui ci sono solo alcuni esempi di qualche anno fa presi da un post sulla scarsa correlazione tra postura e dolore: (https://www.bettermovement.org/blog/2014/does-bad-posture-cause-back-pain)
‘’non mal interpretate la ricerca sulla postura per dire che la biomeccanica ed una posizione corretta non ci interessano per nulla. L’esercizio vigoroso è ben diverso dallo stare seduto o in piedi e potrebbe richiedere più attenzione per l’allineamento… quindi la tua postura e allineamento ci interessano nel sollevamento di pesi, quando atterriamo da un salto, in uno scatto o quando effettui una qualsiasi attività che richiede un grande carico o stress meccanico. In questi casi è una buona idea concentrarsi o educare ad assumere un ottimale allineamento ed una buona biomeccanica per distribuire lo stress, ridurre il rischio di lesione ed aumentare la performance’’.
Qui c’è una citazione dal mio libro in cui descrivo il ruolo del cervello nel creare il dolore:
‘’questo è un importante punto da chiarire: nulla di tutto ciò intende che il dolore non è reale o che è tutto nella tua testa. Il dolore è reale. Il dolore è una sensazione reale ma che non necessariamente riflette un reale danno nel nostro corpo. Nonostante la presenza del dolore dipenda dall’attività del cervello, questo non vuol dire che devi semplicemente dimenticarti del dolore o pensare che sia colpa tua. Sfortunatamente il processo che crea dolore è per lo più inconscio e fuori dal nostro controllo e nonostante i pensieri consci possano cambiarlo, in molti casi l’effetto è piccolo’’.
Da un post nel blog sulla confusione sulla pain science: (https://www.bettermovement.org/blog/2013/pain-science-confusion)
‘’il dolore è ovviamente correlato alle problematiche corporee ma non è determinato da esse. Nonostante il dolore richieda un’attività cerebrale, resta il fatto che in alcune circostanze la lesione tissutale può almeno stimolare questa attività cerebrale. Quindi sicuramente è preferibile avere meno lesioni tissutali possibili’’.
Qui c’è Greg Lehman che tratta lo stesso argomento nel suo libro:
‘’Non è tutto nella tua testa! Anche i professionisti sanitari si confondono. Appena le persone iniziano a parlare di emozioni, fattori psicologici o del cervello, le ipotesi spesso si spostano a ‘’il dolore è tutto nella tua testa’’. Solo perché i fattori psicologici e il cervello sono importanti, non vuol dire che il corpo non lo sia o che il dolore sia inventato’’.
Un’altra fonte di sfumata informazione sulle implicazioni cliniche della scienza del dolore è Jason Silvernail, un dottore di physical therapy e coach di strenght and conditioning. Qui un’intervista informativa che abbiamo fatto con Bret Contreras (http://bretcontreras.com/pain-science-an-interview-with-pain-expert-jason-silvernail/).
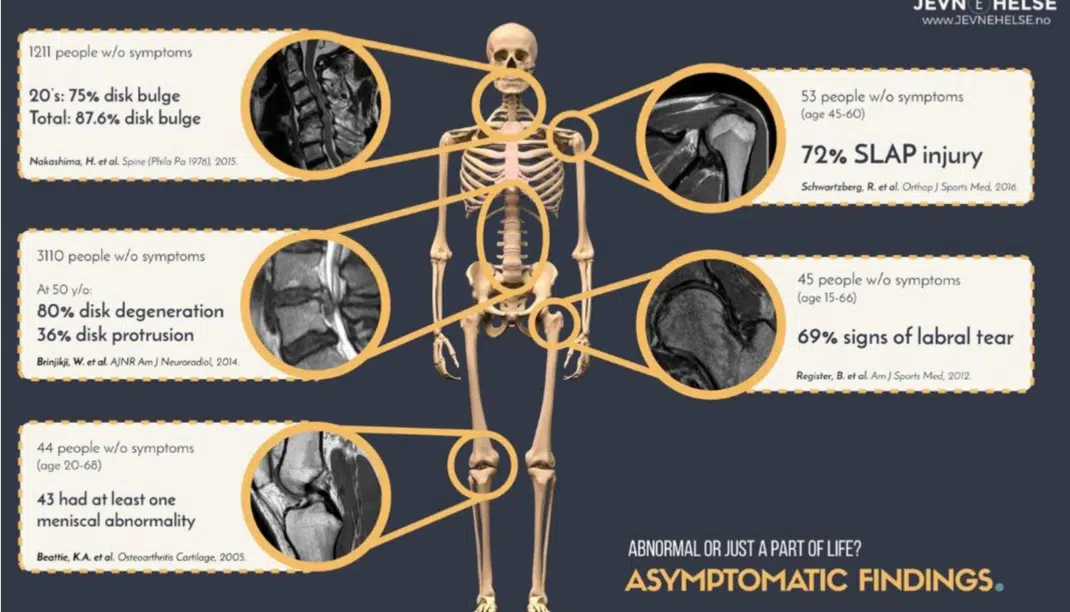
- Gli studi sulle RMN mostrano chiaramente che il danno tissutale senza dolore è comune
Esiste una grande quantità di letteratura che mostra che indipendentemente da dove effettui la RMN su un soggetto over 20, si ha una grande possibilità di trovare lesioni significative anche in soggetti asintomatici. Qui una eccellente infografica di Jørgen Jevne che sintetizza parte di questa evidenza.
Per approfondimenti, vedere il mio blog qui (https://www.bettermovement.org/blog/2012/the-trouble-with-mris-and-my-brother).
Questo non significa che il danno tissutale non sia correlato al dolore. Danni gravi sono correlati ad un dolore maggiore ma è interessante considerare che la relazione sia molto meno forte di quello che si immagini (Brinjikji 2015). Lehman usa un’utile analogia: un danno alla colonna o ad altre articolazioni è come accendere un fuoco che può o meno essere tenuto vivo da altri fattori.
Seedman afferma che le persone negli studi non hanno dolore in quel preciso istante ma lo avranno sicuramente nel futuro. Tuttavia, alcuni studi hanno già affrontato questo aspetto. Uno studio con un follow-up di 7 anni non ha trovato correlazioni tra l’RMN iniziale e dolore futuro (Borenstein 2001). Un altro studio con un follow-up a 10 anni analizza il grado di degenerazione discale, spondilolistesi, protrusioni ed altri ritrovamenti. La conclusione: ‘’i nostri dati suggeriscono che la RMN alla baseline non può predire un futuro LBP’’ (Tonosu 2017).
Uno studio sulle spalle di atleti overhead asintomatici riporta che il 40% hanno una lesione di cuffia e nessuno di loro ha riportato dolore nei successivi 5 anni. (Conor 2003)
Seedman cita solo uno studio a favore della sua critica, mostrando che la stenosi mostrata dalla risonanza poteva predire un futuro LBP. Ma lo stesso studio ha mostrato che altri ritrovamenti alla RMN non erano dei fattori predittivi per il LBP e lo studio conclude dicendo: ‘’non ci sono associazioni consistenti tra RMN e outcomes futuri’’ (Hill 2018).
- La postura è stata eccessivamente enfatizzata come un fattore che contribuisce al dolore
È presente molta ricerca sulla correlazione tra dolore e misura di allineamento posturale e la maggior parte non ne trova. Qui uno stralcio del mio libro che sintetizza alcuni studi degli ultimi 30 anni:
– nessuna associazione tra dismetria degli arti inferiori e LBP (Grundy 1984).
– nessuna differenza di lordosi lombare o dismetria degli arti inferiori in 321 uomini con LBP severo, moderato o asintomatici (Pope 1985).
– nessuna associazione tra dolore cervicale e curvatura cervicale in 107 soggetti over 45 (Grob 2007).
– nessuna differenza significativa tra curva lombare, tilt pelvico, dismetria e lunghezza di addominali, ischiocrurali, ileopsoas in 600 soggetti con LBP e asintomatici (Nourbaksh 2002).
– i teenagers con asimmetrie posturali, eccessiva cifosi e\o lordosi non sono più soggetti a sviluppare LBP da adulti rispetto a chi ha una ‘’’postura migliore’’’ (Dieck 1985)
– Donne in gravidanza con un aumento della lordosi lombare non sono più soggette a sviluppare LBP (Franklin 1998).
– una revisione di 10 studi non ha trovato correlazione tra cifosi toracica e dolore di spalla ma lo ha trovato con il ROM (Barret 2016).
– teenagers con un’anteposizione di capo non risultano avere più dolore ma risultano essere più depressi (Richards 2016).
– nessuna associazione tra LBP e spondilolistesi (vertebra scivolata in avanti spesso corretta con intervento di fusione vertebrale. Andrade 2015).
– in un gruppo di donne di anni 65-91, quelle con una maggiore cifosi non avevano maggiore LBP o disabilità (Ettinger 1994).
– nessuna associazione tra cervicalgia e ‘text neck’ (Damasceno 2018).
– i programmi ergonomici non riducono il rischio di un futuro dolore cervicale ma l’esercizio ne dimezza il rischio (Campos 2018).
Nonostante alcuni studi abbiano trovato una associazione positiva tra la misura dell’allineamento spinale e il dolore, questi sono eccezioni alla regola e le relazioni sono relativamente deboli. (Chaelat- Velayer 2011; Smith 2008)
Il peso dell’evidenza è forse meglio rappresentato da una revisione del 2008 che analizza più di 54 studi sulla correlazione tra dolore e postura. Questi insieme non producono evidenza a supporto dell’associazione tra valutazione sul piano sagittale e dolore (Christensen 2008). Nonostante il LBP sia associato a scoliosi, questa condizione è associata ad una asimmetria laterale relativamente ampia che non è presente nel 98% della popolazione (Theroux 2015).
Altri studi rilevanti esaminano l’effetto della posizione mantenuta a lavoro, ritenuta pericolosa o stressante. Questo quello che abbiamo trovato:
– Stare seduto a lavoro non è associato a LBP (Hartvigsen 2010).
– revisione sistematica di 35 studi mostra che i lavori che richiedono di sollevare pesi probabilmente non causano LBP (Wai 2010).
– una revisione di 99 studi non ha trovato una connessione causale tra LBP e occupazioni con posture scorrette, sollevamento di pesi, movimenti in flessione e in rotazione (Kwon 2011)
– Nonostante i lavori che richiedono ripetuti sollevamenti di pesi siano associati ad un aumentato rischio di LBP, la effect size è modesta (Waddel 2001).
Gli studi soprastanti indicano che se esiste una correlazione tra postura e dolore, è molto debole. Inoltre, anche se ci fosse una correlazione tra dolore e postura, questo non proverebbe una relazione causale. Potrebbe essere possibile che il dolore causi un’alterata postura oppure che qualche fattore sconosciuto le causi entrambe, il che è molto plausibile. I soggetti sottoposti ad un’iniezione per causare il LBP hanno assunto spontaneamente differenti strategie posturali per ridurre il dolore (Hodges 2003). Altri aspetti non dimostrati sono che la postura può essere corretta e che le correzioni servono a ridurre il dolore.
Questo vuol dire che la postura non influisce sul dolore? No, e molti educatori del dolore sono pronti ad ammetterlo. Ad esempio, qui riportiamo un diagramma del libro di Lehman che mostra i diversi fattori che possono essere modificati per ridurre il dolore. Da notare che la postura è uno di questi, tuttavia è uno dei tanti.
- La biomeccanica è complessa e non facile da ‘correggere’
La scienza del dolore non sovverte le leggi della fisica ed è ovvio che muoversi con una cattiva tecnica utilizzando elevati carichi può causare lesioni gravi. Ma la domanda è se possiamo sviluppare LBP cronico da schemi di movimento quotidiani, in attività a basso carico come sedersi, stare in piedi, respirare, piegarsi o raggiungere un oggetto. Questi causano stress ripetuti e lesioni o semplicemente ci adattiamo per gestire gli stress che incontriamo regolarmente, proprio come facciamo con lo stress da sforzo?
Possiamo rispondere con la marea di ricerca disponibile su questo argomento, proprio come per la postura:– I pattern di movimento che si pensa siano spesso disfunzionali non sono correlati a dolore o ad aumento del rischio di avere una lesione.
– il trattamento mirato alla correzione di una specifica disfunzione spesso non è migliore dell’esercizio aspecifico.
– le tecniche correttive possono dare buoni risultati anche quando non si verifica alcuna correzione. Questo suggerisce che il metodo funziona per qualche altro meccanismo. Ad esempio, l’esercizio aspecifico funziona come gli esercizi di stabilizzazione e di controllo motorio per LBP (Smith 2014, Ferreira 2007, Saragiotto 2016). Questo si verifica anche quando il trattamento coinvolge un tentativo di correggere un movimento specifico diagnosticato come ‘impairment’ (Riley 2018, Dillen 2016, Azvedo 2018).Una cosa simile succede per la spalla. Uno stretching generico ed un programma di rinforzo funzionano come esercizi di controllo motorio per correggere la ‘discinesia di scapola’. Inoltre, i soggetti migliorano con il programma di controllo motorio anche quando il pattern di movimento rimane lo stesso: questo suggerisce che l’ingrediente principale è semplicemente l’esercizio e non la correzione di qualche disfunzione (Camargo 2015, McClure 2005, Timmons 2012, Ratcliffe 2014, Struyf 2013). Ad esempio Struyf conclude che la maggior parte dei pattern scapolari che vengono classificati come ‘disfunzionali’ rappresentano probabilmente una normale ‘variabilità del movimento’.
Per il dolore di ginocchio, sembra che il trattamento più efficace sia semplicemente il rinforzo dei muscoli dell’anca e del ginocchio, anche quando viene fatto in modo ‘non funzionale’ con la knee extension machine (Willy 2016, Rabelo 2018).
Anche se Seedman parla dell’importanza di correggere i pattern di movimento disfunzionale, non specifica di che pattern sta parlando nel suo articolo o come valutarlo e correggerlo. Fa un vago riferimento all’importanza di rinforzare i glutei e i muscoli del core per il LBP ma non cita nessun articolo. In fatti il rinforzo del core non funziona meglio di altri esercizi aspecifici per LBP (Lederman). Inoltre, l’idea che glutei inattivi causino LBP non è ben supportata dalla letteratura che ha spesso mostrato che il dolore è associato ad un aumento dell’attività glutea (Kim 2014, Lehman 2006, Suehiro 2015, Dwyer 2013).
La lezione è che la connessione tra movimento e dolore è complessa. Non c’è dubbio che l’esercizio migliora il dolore, migliorare la funzione ed aiutare a prevenire lesioni. Ma dobbiamo essere molto scettici riguardo le affermazioni riguardanti la valutazione e correzione delle disfunzioni e della loro rilevanza per il dolore nei movimenti quotidiani (Tuminello 2017).
- Infiammazione
Seedman suggerisce che gli scienziati del dolore ignorano il ruolo dell’infiammazione nel dolore. Non so a cosa si stia riferendo. Il ruolo dell’infiammazione nella sensibilizzazione dei nocicettori è uno dei fattori basilari della fisiologia del dolore ed illustra un principio chiave dell’educazione del dolore: la sensazione dolorosa può cambiare anche se il danno tissutale rimane costante.Seedman sottolinea che alti livelli di infiammazione cronica sono associati ad una cattiva salute, dolore, ridotta funzione nel pattern del cammino, velocità, forza stabilità e mobilità. Questo non ci sorprende. Se qualcuno gode di una cattiva salute e ha alti livelli di infiammazione, ci possiamo aspettare che non si muoveranno bene o che non si sentiranno bene. Le evidenze di Seedman dimostrano questa ovvia correlazione ma non che l’infiammazione sia causata da cattiva postura o pattern di movimento alterati. Se così fosse, sarebbe facile trovare una correlazione tra postura e dolore, ma non è così.
Conclusioni: la verità sul dolore
Penso che capire ciò sia estremamente importante. Il dolore cronico è uno dei più grandi problemi nella sanità mondiale. Non abbiamo poteri magici per curarlo ma la migliore speranza per il progresso sta nel capirlo sempre di più attraverso la letteratura e far muovere le persone. I personal trainers sono nella posizione ottimale per fare entrambi. Ci sono un sacco di cose che non sappiamo ed è necessario essere critici per andare avanti. Tuttavia, sappiamo abbastanza per poter agire anche se c’è una grossa voragine tra pratica clinica ed evidenze scientifiche che deve essere colmata.
Grazie per essere arrivato fin qui con la lettura e per favore condividilo con chiunque abbia dubbi riguardo la scienza del dolore. Ricordati che il dibattito è molto più produttivo quando è rispettoso e corretto.
Articolo tradotto ed adattato in italiano da: “The REAL Truth About Pain Science and Body Mechanics: A Response to Criticism“.