Dolore nocicettivo: conoscerlo per comprenderlo
Il dolore nocicettivo è quello che classicamente intendiamo come dolore, quello in seguito ad un trauma. Ma la nocicezione non…

Tutti noi, più o meno spesso, abbiamo provato, proviamo e proveremo dolore. Ci sarà, però, chi lo prova più forte e chi meno forte. Ci sono persone che provano dolore a seguito di un’evidente lesione o trauma, quindi dolore nocicettivo, altre che provano dolore in assenza di qualsiasi danno tissutale. Ci sono anche persone che provano un dolore sproporzionato in relazione allo stimolo, ad esempio al solo contatto con la pelle.
Passando, attraverso i secoli, dove si pensava che il dolore potesse essere una punizione divina, fino agli inizi del secolo scorso in cui il dolore sembrava essere il solo impulso nervoso dal tessuto lesionato al cervello e arrivando agli ultimi decenni, in cui il dolore non è altro che la risultante dell’elaborazione di una serie di informazioni, vedremo quali sono le attuali conoscenze sulla materia. Infatti, la più recente definizione di dolore è: “un’esperienza sensoriale ed emotiva spiacevole associata a un danno tissutale reale o potenziale o descritta in termini di tale danno”1. Il danno tissutale, quindi, non è la costante presente quando una persona prova dolore.
Si è cercato allora, di classificare il dolore, definendo delle etichette che si trovano in maniera abbastanza univoca in letteratura, ma forse non ancora sufficienti ed esaustive2. I principali tipi di dolore che troviamo sono: Nocicettivo, Infiammatorio, Neuropatico, Nociplastico, Misto. In questo articolo ci concentreremo maggiormente sul dolore nocicettivo.
Dolore nocicettivo: la definizione
Senza dolore, non potremmo vivere. Drammatica come frase, ma forse si potrebbe spiegare meglio come: grazie alla nocicezione, il nostro corpo si può rendere conto di essere in pericolo e comunica con l’ambiente esterno. Pensiamo di mettere la mano sul fuoco, grazie al nostro sistema nervoso, la mano si allontana in maniera riflessa e noi proviamo dolore. Grazie a questo riflesso la mano si salva e noi impariamo da questa spiacevole esperienza, prevenendo e difendendo il corpo.
In questo caso, rispetto ai tipi di dolore citati in precedenza, siamo di fronte a un dolore nocicettivo, la cui definizione della International Association for the Study of Pain (IASP) è: “Il dolore che deriva da un danno reale o di minaccia al tessuto non neurale ed è dovuto dall’attivazione dei nocicettori”1. Nel caso del dolore nocicettivo, il tessuto neurale è generalmente sano e la trasmissione del segnale è normale; ciò che crea dolore è la stimolazione dei nocicettori, presenti sia a livello somatico che viscerale. Questi nocicettori, però, non sono sensori che rilevano dolore o che producono segnali dolorosi3. Essi sono delle terminazioni nervose libere, sensibili a stimoli termici, meccanici, chimici che in relazione allo stimolo e al superamento di determinate soglie, trasducono un segnale in entrata, in un potenziale d’azione lungo il nervo4.
Attivati, quindi, i nocicettori, l’impulso viaggia all’interno di fibre A-delta e/o C, con informazioni dirette al Sistema Nervoso Centrale (SNC)5. In questa fase fisiologica, non si può ancora parlare di dolore, infatti, l’attività nocicettiva non è detto che corrisponda alla percezione di dolore. Viceversa, si può percepire dolore anche in assenza di nocicezione5. Tralasciando i meccanismi di modulazione e inibizione di questo segnale che viaggia all’interno del sistema nervoso, una volta arrivato al cervello6, il segnale verrà elaborato ed interpretato e, solo allora, potrà avvenire quella fase finale denominata percezione, in cui saranno prodotte spiacevoli esperienze con differenti componenti percettive e reazioni difensive e/o affettive5.
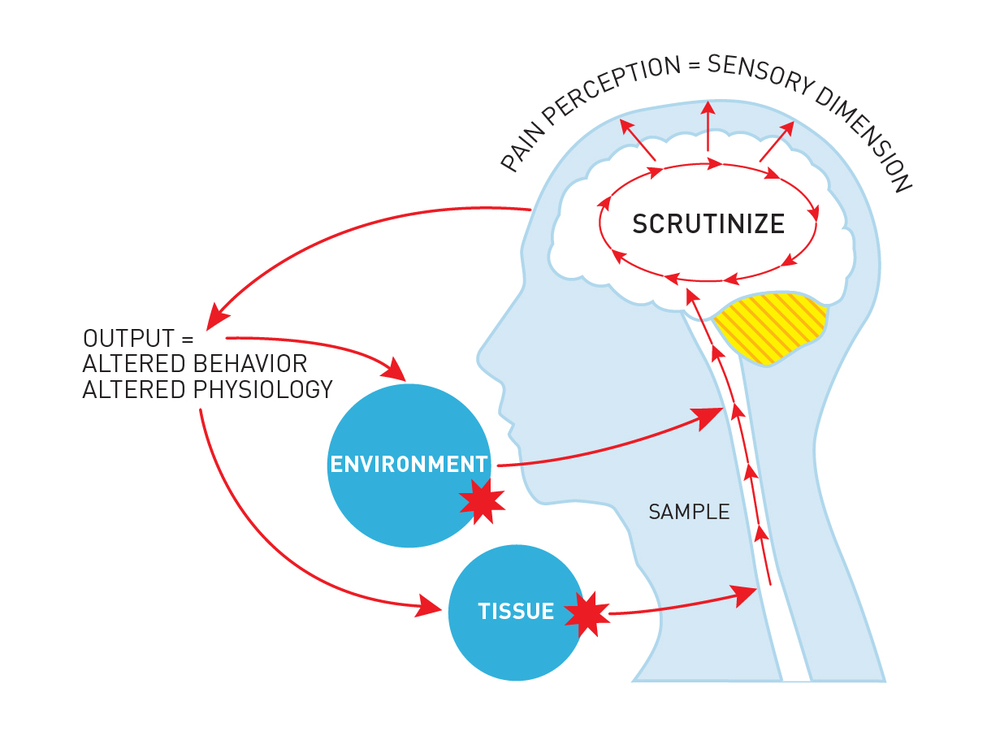
Caratteristiche del dolore nocicettivo
In questo momento, per comprendere il dolore nocicettivo, immaginiamo un ago che sta per bucare la pelle. Alla pressione più leggera, lo stimolo è interpretato come normale, all’aumentare della spinta, prima di creare una lesione, potremmo già provare dolore (escludiamo dall’esempio chi invece prova dolore già alla vista dell’ago o al semplice sfioramento dello stesso con la pelle). La pelle, infatti, è uno degli organi più studiati come fonte di dolore nocicettivo. Non dimentichiamo, però, che il dolore nocicettivo potrebbe provenire anche dai visceri7, come ad esempio un dolore da parto o una colica renale.
Vediamo, innanzitutto, alcune delle caratteristiche di un dolore nocicettivo somatico: la descrizione sarà quella di:
- dolore acuto e intermittente che aumenta con dei movimenti in una direzione provocativa, con sintomi tipo fitta o sensazione tagliente,
- c’è spesso una correlazione e proporzione tra stimolo e risposta,
- la localizzazione del dolore è abbastanza precisa con eventuali dolori riferiti coerenti,
- possono esserci segni infiammatori,
- spesso risponde positivamente ad analgesici semplici e antinfiammatori,
- possono esserci movimenti o posizioni allevianti8,9.
Dall’altra parte, un dolore nocicettivo viscerale, come caratteristiche significative, avrà:
- una scarsa localizzazione del dolore;
- una probabile difficoltà di provocare dolore toccando la parte dove il dolore viene percepito;
- la possibile presenza di sintomi autonomici e reazioni emotive;
- solitamente descritto come sordo, gravativo e spesso con dolore riferito5,7.
Molte di tutte queste caratteristiche proprie del dolore nocicettivo, però, possono variare in relazione all’età, al genere, alla cultura e al contesto10; pensiamo infatti a parità di stimolo (tagliarsi un dito con un foglio di carta), quanto differente dolore possano provare due persone diverse: un violinista la sera prima di un concerto e un calciatore professionista (probabilmente il primo avrà una reazione abbastanza allarmante…).
Dolore non è nocicezione
Sarebbe facile e semplicistico pensare il contrario, ossia, cadere nel tranello logico del post hoc ergo propter hoc, definendo un rapporto causale tra essi.
Infatti, dolore e nocicezione non si possono associare come causa-effetto, bensì come correlazione ed eventualmente, pattern. Si può affermare che il dolore non è causato dalla nocicezione, perché una persona può provare dolore in assenza di nocicezione. Allo stesso modo, la nocicezione non causa sempre dolore, perché un soggetto può subire un infortunio senza provare dolore. È quindi, più corretto dire che il dolore è correlato con la nocicezione e attraverso la neurofisiologia siamo a conoscenza di diversi pattern che ci spiegano molti meccanismi, sia di facilitazione che inibizione del dolore.
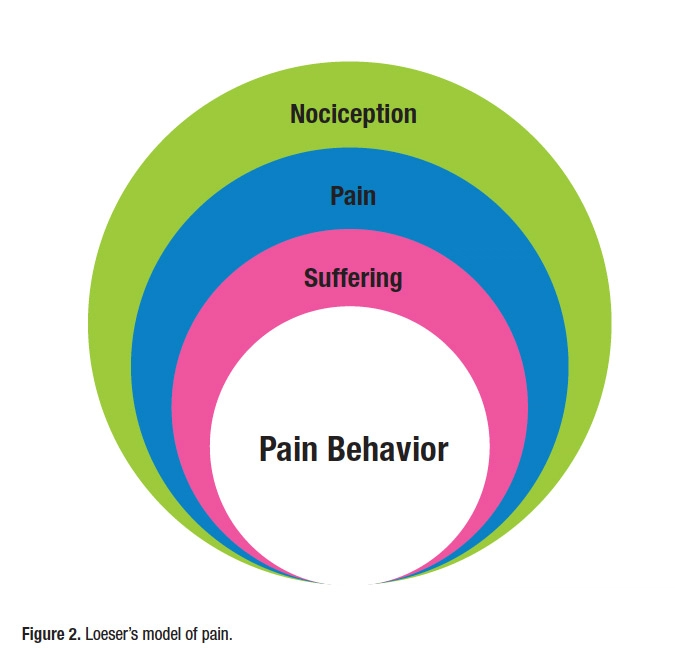
Già decenni fa, uno schema interpretativo del dolore basato sul modello biopsicosociale, raffigurato come gli strati di una cipolla, pone come primo stato la nocicezione, poi, l’eventuale percezione propria del dolore e successivamente la sofferenza, i comportamenti per il dolore e le modifiche del contesto sociale11. Nel momento in cui, i nostri nocicettori vengono attivati da stimolazioni sufficienti, il messaggio che viaggia nel nostro SNC è solo di “pericolo”, diventerà forse “dolore” solo dopo l’elaborazione del cervello.
La nocicezione, tuttavia, non è l’unico meccanismo ad attivare il dolore, infatti, anche alcuni pensieri o immagini possono attivare aree cerebrali d’allarme per il dolore10. Può sembrare assurdo, ma non stiamo parlando di allucinazioni o problematiche psicologiche. Basta rievocare un episodio del 1995 accaduto in un pronto soccorso: “un muratore di 29 anni arrivò al pronto soccorso dopo essere atterrato con un piede su un chiodo di 15 cm, in preda a dolori lancinanti. Poiché il benché minimo movimento del chiodo gli causava dolori atroci, fu abbondantemente sedato. Il chiodo venne quindi tolto da sotto. Quando venne tolta la scarpa, sembrò che fosse avvenuta una guarigione miracolosa: nonostante il chiodo avesse forato la scarpa, era penetrato fra due dita: il piede era completamente indenne”12. Osservando l’immagine della scarpa con il chiodo conficcato, chiunque potrebbe essere tratto in inganno e immaginare il piede trafitto.
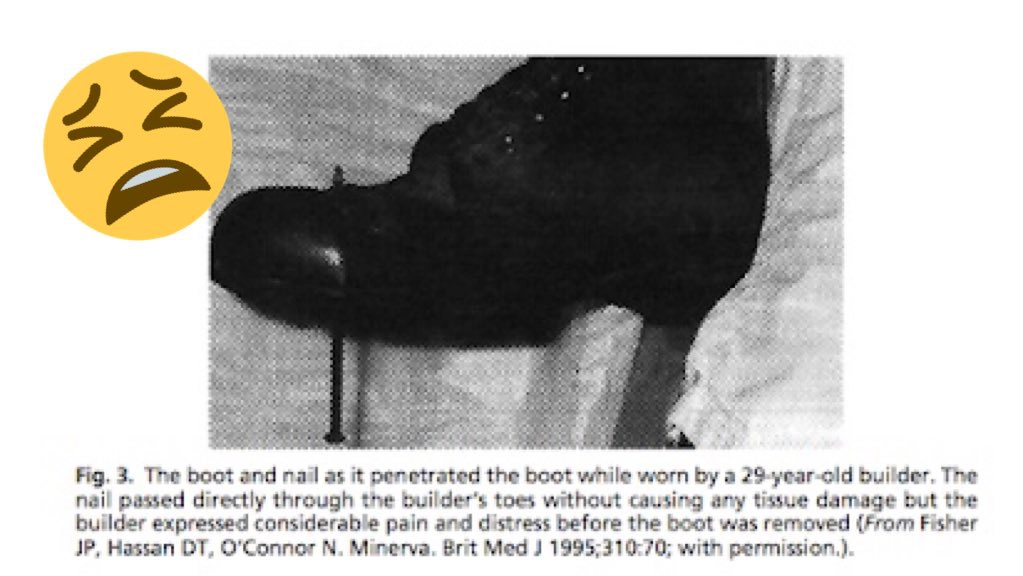
Ecco un chiaro esempio di come possa manifestarsi il dolore in assenza di nocicezione. E probabilmente la sensazione provata era la stessa che una persona avrebbe provato con il chiodo veramente conficcato nel piede.
Dolore nocicettivo e neuropatico
All’interno dei tipi di dolore che sono stati citati in precedenza, tra i principali troviamo il dolore neuropatico. Esso, per definizione, al contrario del dolore nocicettivo, prevede la presenza di una “lesione” del sistema nervoso. Infatti, la IASP lo definisce come: “dolore causato da una lesione o malattia del sistema nervoso somatosensoriale“1,13.
Il coinvolgimento del sistema nervoso, può riguardare sia quello periferico che quello centrale14, in particolare, alcuni degli stati che possono produrre dolore neuropatico sono: neuropatie periferiche (es. Herpes), polineuropatie (metaboliche, da farmaci, tossiche ecc.), lesioni centrali (ictus, sclerosi multipla, tumori ecc.), complex regional pain syndrome, o lesioni proprie dei nervi periferici.
In questo caso, per definire la presenza vera e propria di un dolore neuropatico, l’esame clinico sarà di fondamentale importanza, infatti, ogni tipo di dolore non esclude la presenza di un altro. L’esame fisico sarà il più appropriato per identificare il dolore neuropatico e avverrà tramite l’esame neurologico che comprende: esame della sensibilità, pinprick test, esame della vibrazione e test caldo-freddo (valutazione ad ampio spettro delle fibre A-Beta, A-Delta e C), esame della forza e riflessi15,16. Inoltre, sarà utile aggiungere alla valutazione la somministrazione del questionario PainDETECT17.
Tipicamente, la distinzione tra dolore nocicettivo e dolore neuropatico si nota dal differente quadro clinico: nel neuropatico i sintomi sono elettrici, lancinanti, improvvisi, sono comuni i deficit di sensibilità e spesso è presente ipersensibilità e allodinia, spesso irradia distalmente, sono presenti segni neurologici e spesso ci sono segni autonomici18. Già da queste caratteristiche, possiamo ad esempio riconoscere se in una radicolopatia abbiamo un dolore radicolare o un dolore neuropatico: nel secondo caso oltre all’esame neurologico positivo, con molta probabilità avremo una condizione di iperalgesia e/o allodinia.
All’opposto, all’interno del dolore nocicettivo, è presente il dolore neurogenico, che nonostante riguardi il sistema nervoso periferico, non rientra nel dolore neuropatico poiché non è presente una “lesione”. Esso riguarda la nocicezione mediata dalle fibre che innervano i nervi, i cosiddetti Nerva Nervorum. Quindi se un’ipotetica compressione avviene a livello del nervo, è probabile che si inneschi un dolore nocicettivo (neurogenico) che però, se dovesse causare anche delle lesioni intrinseche, potrebbe produrre dolore neuropatico.
Conclusione
Capire il tipo di dolore che presenta il paziente è, quindi, molto importante. Soprattutto, saper identificare il dolore neuropatico, in quanto presenta una disfunzione del sistema somatosensoriale9. Ad oggi, per i clinici, è di fondamentale importanza conoscere i meccanismi fisiologici che stanno alla base dei diversi tipi di dolore, sia per comprenderne il tipo, sia per pianificare il trattamento e, molto importante, per farlo comprendere ai pazienti.
Alla luce anche delle recenti conoscenze e studi in materia di neuroscienze, non siamo ancora ad un punto di totale comprensione del dolore e dobbiamo ricordarci che la biologia del dolore non è mai semplice, anche quando sembra esserlo19. Diverso, invece, spiegarlo ai pazienti in modo semplice e conciso, come sono i concetti della Pain Neuroscience Education (PNE). Abbiamo anche visto in precedenza, come il dolore sia diverso dalla nocicezione, diventando, quindi, un elaborato del nostro cervello.
Tuttavia, non bisogna cadere nell’errore che allora tutto sia solo elaborazione. Spesso si associa la Pain Neuroscience Education all’ignorare la biologia, i fattori biomedici e strutturali del dolore, visto che agisce su livelli superiori come quello corticale. In realtà, il concetto cardine della spiegazione del dolore al paziente (soprattutto nel dolore nocicettivo) è dimostrare la complessa relazione tra gli aspetti biologici/strutturali e il dolore. Il danno ai tessuti, presente o potenziale, è reale, come il dolore che ne deriva, ma la complessità è nel loro rapporto.
In conclusione, impariamo a riconoscere il tipo dolore, a saperlo valutare, a saperlo spiegare al paziente e a vederlo come un messaggio del corpo e non come un nemico da sconfiggere. Non dimentichiamoci, anche, che noi possiamo togliere la nocicezione, ma il dolore potrebbe rimanere.
-
- IASP Terminology, https://www.iasp-pain.org/terminology; [Viewed June 2020]
- Smart KM, Blake C, Staines A, Doody C. Clinical indicators of “nociceptive,” “peripheral neuropathic” and “central” mechanisms of musculoskeletal pain. A Delphi survey of expert clinicians. Man- ual Ther 2010; 15:80-87.
- Wall, P. D., and S. B. McMahon. “The relationship of perceived pain to afferent nerve impulses.” Trends in Neurosciences(1986).
- Wall, Patrick D. Wall and Melzack’s textbook of pain. Philadelphia: Elsevier/Churchill Livingstone, 2006.
- Macintyre, Pamela, David Rowbotham, and Suellen Walker. Clinical pain management: acute pain. CRC Press, 2008.
- D’Mello, Robert, and Anthony H. Dickenson. “Spinal cord mechanisms of pain.” British journal of anaesthesia 101.1 (2008): 8-16.
- McMahon SB. Are there fundamental differences in the peripheral mechanisms of visceral and somatic pain. Behavioral and Brain Sciences. 1997; 20: 381–91.
- Smart, Keith M., et al. “The Discriminative validity of “nociceptive,”“peripheral neuropathic,” and “central sensitization” as mechanisms-based classifications of musculoskeletal pain.” The Clinical journal of pain 27.8 (2011): 655-663.
- Nijs, Jo, et al. “Applying modern pain neuroscience in clinical practice: criteria for the classification of central sensitization pain.” Pain physician 17.5 (2014): 447-457.
- Moseley, G. L., and D. Butler. “Explain pain.” Clinical Journal of Pain 20 (2003): 324-330.
- Loeser JD, Concepts of Pain. In: Stanton-Hicks J, Boaz R, Eds. Chronic Low Back Pain, New York, US: Raven Press, 1982;145-8.
- Fisher J P, Hassan D T, Connor N O’. Minerva BMJ 1995; 310 :70
- Treede, R. D., et al. “NEW HOT PAPERS-2009.” Neurology70.18 (2008): 1630-1635.
- International Association for the Study of Pain. Task force on taxonomy. Classification of chronic pain: descriptions of chronic pain syndromes and definitions of pain terms. IASP press, 1994.
- Haanpää, Maija, et al. “NeuPSIG guidelines on neuropathic pain assessment.” PAIN® 152.1 (2011): 14-27.
- Haanpää, Maija Liisa, and Rolf–Detlef Treede. “Diagnosis and classification of neuropathic pain
- ” Pain: Clinical Update 18.7 (2010): 1-6.
- Freynhagen, Rainer, et al. “Pain DETECT: a new screening questionnaire to identify neuropathic components in patients with back pain.” Current medical research and opinion 22.10 (2006): 1911-1920.
- Cohen, Steven P., and Jianren Mao. “Neuropathic pain: mechanisms and their clinical implications.” Bmj 348 (2014): f7656.
- Moseley, G. Lorimer. “Reconceptualising pain according to modern pain science.” Physical therapy reviews 12.3 (2007): 169-178.