Effetto nocebo: perché è importante evitarlo?
Con effetto nocebo si intende un evento avverso, non dovuto alla terapia, ma "prodotto" dalle aspettative negative del paziente.

Con effetto nocebo si intende un evento avverso, non dovuto alla terapia farmacologica o fisioterapica, ma “prodotto” dalle aspettative negative del paziente (1), le quali dipendono da numerosi fattori legati al contesto terapeutico ed all’esperienza passata del paziente stesso (2,3). L’espressione “effetto nocebo” è stata introdotta per creare una distinzione rispetto al positivo effetto di un placebo (4), ed indica esattamente l’opposto (1).
Cos’è l’effetto nocebo?
Il termine nocebo, che deriva dal latino nocere = nuocere, danneggiare, fu utilizzato per la prima volta in letteratura da Walter Kennedy nel 1961 (5). L’effetto placebo, invece, ha una storia assai più lunga: fu nominato originariamente in ambito sanitario nel 1772 dal medico William Cullen, il quale utilizzò la parola “placebo” per indicare una sostanza somministrata ai pazienti con l’obiettivo di modularne la sintomatologia, piuttosto che interferire con il processo patologico: “not to cure, but to please” (6). Negli anni, il significato di tale termine evolse, finchè, nel 1964, subì un cambiamento importante: venne dimostrato che anche la relazione medico-paziente può influire positivamente sugli esiti di un trattamento (7). Sulla base di queste, ed altre, intuizioni ed indagini si è giunti al significato più globale che oggi conosciamo dell’espressione “effetto placebo“: il risultato di un contesto psicosociale positivo che sia in grado di influire – positivamente – sul cervello del paziente (8). La stessa definizione, ma in negativo, può essere data all’espressione “effetto nocebo”. Placebo e nocebo sono i due lati della stessa medaglia e rappresentano un complesso fenomeno non solo neurobiologico ma anche psicologico, in cui modifiche a livello neurofisiologico e comportamentale si realizzano a seguito della somministrazione di una terapia (9).
Meccanismi fisiologici alla base dell’effetto nocebo
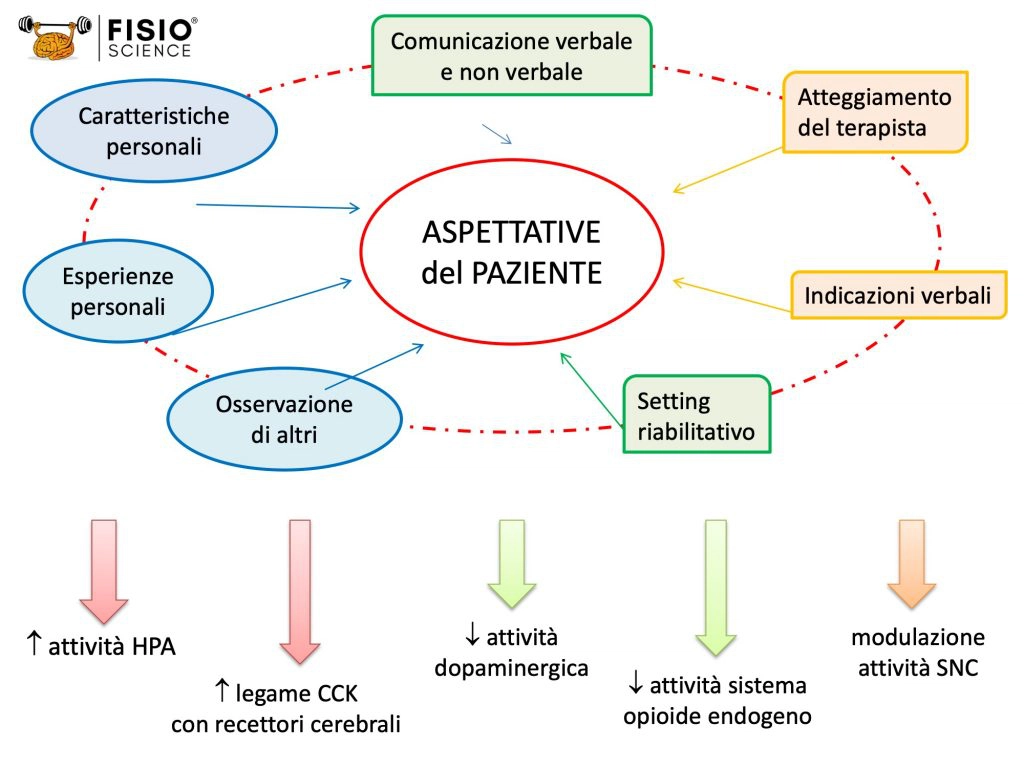
Il contesto di una seduta fisioterapica vede coinvolte due persone (paziente e fisioterapista), la relazione tra esse ed il setting in cui si realizza; a tutti questi livelli vi sono elementi che possono veicolare nocebo. Alcune caratteristiche personali del paziente, tra cui la tendenza a catastrofizzare, una personalità pessimistica, elevati tratti e stati ansiosi, sembra favoriscano risposte nocebo (10, 12). Le esperienze passate proprie del paziente o da lui osservate od apprese da altri creano un background personale più o meno predisposto all’effetto nocebo (3, 13). D’altra parte, il terapista, con il suo modo di porsi e le indicazioni verbali date al paziente, influisce direttamente sulla relazione terapeutica, che si costruisce sulla comunicazione verbale e non verbale tra i due (3,14). Infine, il setting riabilitativo (15) – così come tutti gli elementi sopra citati – influenza le aspettative del paziente, che hanno un ruolo chiave nella sua predisposizione all’effetto placebo o nocebo. Ad esempio, l’aspettativa negativa di percepire dolore favorisce l’effetto nocebo (16).
La complessa interazione tra i suddetti fattori porta a cambiamenti psicologici e neurofisiologici che possono attivare e promuovere processi di algesia e iperalgesia. Aumenta l’attività, ad esempio, dell’asse ipotalamo-ipofisi-surrene (HPA) e del sistema della colecistochinina (CCK)(17,18), mentre si riduce l’attività dei sistemi dopaminergico ed opioide endogeno (19). A livello centrale, varie regioni modulano la loro attività durante l’attesa e la percezione del nocebo (20).
Perché è pericoloso veicolare nocebo?
Tra i vari elementi che possono veicolare nocebo, il fisioterapista gioca un ruolo di primaria importanza; infatti, i clinici hanno il potere – e la responsabilità – di influenzare molto le credenze dei pazienti, poiché sono considerati da questi ultimi come portatori di certezze, di verità (21). Sta a noi operatori sanitari, quindi, capire per quali ragioni sia fondamentale non favorire l’effetto nocebo, e come.
Le aspettative negative del paziente evocate dalle suggestioni verbali del clinico sono in genere sufficientemente “potenti” da creare un effetto nocebo maggiore dell’effetto placebo indotto da paragonabili opposte condizioni (22). Sembra, infatti, che le parole abbiano un ruolo più determinante nello sviluppo dell’iperalgesia da nocebo, piuttosto che in quello dell’analgesia da placebo (23). Paradossalmente, istruzioni verbali possono addirittura modificare l’azione ed il conseguente effetto di un farmaco (3).
Risposte nocebo possono derivare anche da passate esperienze negative associate a determinati trattamenti: associazioni negative apprese possono condizionare il paziente, favorire effetto nocebo e, quindi, ridurre l’outcome positivo atteso di una terapia (3). È perciò essenziale che il paziente abbia vissuto, nel suo passato, esperienze dirette positive ormai apprese e consolidate (23,24); ed è nostra responsabilità evitare che ne esperisca di negative. Per farlo, dobbiamo stare molto attenti al modo in cui comunichiamo con i pazienti durante l’intero iter riabilitativo e, soprattutto, mentre illustriamo possibili eventi avversi di un trattamento. Questo, infatti, influisce non solo sulla percezione del rischio, ma anche sugli outcome clinici (1).
Effetto nocebo: frasi da evitare
“Più il paziente è ansioso o stressato, più fraintenderà il nostro linguaggio figurato.” È consigliabile utilizzare con cautela figure di significato (paragoni, metafore) quando si parla con persone in stato di stress emotivo – e tutti i pazienti lo sono, poiché sono preoccupati per qualcosa che li affligge; è più sicuro esprimere ciò che vogliamo dire letteralmente, evitando il linguaggio figurato (15).
Sarebbe inoltre meglio evitare frasi in forma negativa e prediligere le affermative, per esempio: “non mettere in tensione/contrarre il muscolo del braccio” dovrebbe essere riformulata così: “lascia il braccio rilassato” (15). Tale indicazione è ancor più valida se si parla all’imperativo, ossia se la prima parola della frase è “non”, poiché il paziente si concentrerà proprio sull’azione che gli abbiamo consigliato di non fare(15). Esempio classico: “non pensare ad un elefante per i prossimi 10 secondi”, anche voi che leggete ci starete pensando ora (quindi interrompete la lettura finché distoglierete l’attenzione dai pachidermi). Esempio più pertinente l’ambito fisioterapico: “non preoccuparti…” il paziente si preoccuperà più di quanto già non lo sia.
Un altro “trucco” linguistico è l’evitare l’uso della preposizione “ma”: è oppositiva, ha l’effetto di svalutare o rigettare quanto affermato subito prima (15), meglio utilizzare la preposizione “e”, oppure la punteggiatura.
A queste regole generali di comunicazione verbale, si aggiungono quelle specifiche per noi fisioterapisti, relative al contenuto su cui focalizzare l’attenzione del paziente per prevenire risposte nocebo. Noi tutti dovremmo essere guidati dalla sentenza: “activation and ressaurance”. Rassicurare il paziente dovrebbe essere il nostro primo compito: rassicurazioni relativamente alla prognosi o alla sicurezza del movimento possono essere molto efficaci nell’aumentare la confidenza e ridurre l’ansia del paziente (21). Altrettanto rilevante è spiegare l’importanza del movimento e influenzare positivamente la visione del paziente riguardo l’attività fisica (21).
Esempi comuni di nocebo
Sempre riferendosi alla comunicazione verbale, vi sono alcuni concetti ed espressioni che, per come il paziente interpreta le informazioni date dal fisioterapista, tendenzialmente veicolano nocebo. In generale, focalizzare l’attenzione sull’aspetto biomedico del problema porta ad interpretazioni negative (21). Nonostante il clinico utilizzi determinati termini diagnostici con l’obiettivo di tranquillizzare il paziente, spesso succede l’opposto perché il background e le credenze dei due sono diversi. Lo stesso discorso può farsi relativamente alla spiegazione biomeccanica del trattamento: l’espressione “riallineare la schiena” spaventa il paziente, il quale ad ogni episodio di dolore temerà di poter danneggiare la propria spina dorsale, o di rimanere paralizzato (21).
Ancora, relativamente al rachide, “proteggere la schiena” è un altro concetto nocebo. Il consiglio di adottare certe posture e rinforzare specifici muscoli per gestire il dolore rinforza le credenze del paziente relativamente alla vulnerabilità della propria schiena (21). Limitare il movimento, ridurre i carichi, mantenere una postura allineata sono strategie protettive che comportano costante vigilanza da parte del paziente, aumentando la kinesiofobia, ossia la paura del movimento(21). Quest’ultimo segue il consiglio, perché sente di avere un maggior controllo sulla zona sintomatica, ma la sua attenzione è focalizzata solo lì, sul dolore, mentre potrebbe risentirne la funzionalità (21). Spesso, poi, tale visione continua ad influenzare l’approccio del paziente nei confronti dell’attività fisica a lungo, anche dopo la risoluzione della fase acuta del problema (21). Infine, sembra che adottare strategie di protezione senza ottenere i benefici previsti sia molto frustrante (21).
Conclusione
Una volta compreso cosa sia l’effetto nocebo (e la sua controparte placebo), quanto sia rilevante nella gestione di una seduta fisioterapica, quali siano i fattori che lo inducono e come meglio evitarli, altrettanto chiaro dovrebbe essere il suo potere. Nelle nostre mani di fisioterapisti, queste informazioni, insieme alla pratica clinica basata sull’evidenza, dovrebbero permetterci di svolgere la nostra professione ottenendo i migliori risultati clinici.
Per approfondire
Scopri il nostro libro Scienza e Clinica del Dolore, un libro dove fisioterapista, medico del dolore, ortopedico e psicologo espongono insieme le nuove acquisizioni scientifiche nell’ambito del dolore, concretizzandole nella pratica clinica.
-
- Colloca L, Finniss D. Nocebo Effects, Patient-Clinician Communication, and Therapeutic Outcomes. Jama. 2012;307(6):567–8.
- Wojtukiewicz MZ, Politynska B, Skalij P, Tokajuk P, Wojtukiewicz AM, Honn K V. It is not just the drugs that matter: the nocebo effect. Cancer Metastasis Rev. 2019;38(1–2):315–26.
- Blasini M, Corsi N, Klinger R, Colloca L. Nocebo and pain: An overview of the psychoneurobiological mechanisms. Pain Reports. 2017;2(2):1–9.
- Enck P, Benedetti F, Schedlowski M. New Insights into the Placebo and Nocebo Responses. Neuron. 2008;59(2):195–206.
- Kennedy WP. The nocebo reaction. Med World (New York). 1961;95:203–5.
- Kerr CE, Milne I, Kaptchuk TJ. William Cullen and a missing mind-body link in the early history of placebos. Jrsm. 2008;101(2):89–92.
- Egbert LD, Battit GE, Welch CE, Bartlett MK. Reduction in postoperative pain by encouragement and instruction of patients—A study of doctor-patient rapport. N Engl J Med. 1964;270(16):825–7.
- Benedetti F. Placebo and the new physiology of the doctor-patient relationship. Physiol Rev. 2013;93(3):1207–46.
- Testa M, Rossettini G. Enhance placebo, avoid nocebo: How contextual factors affect physiotherapy outcomes. Man Ther. 2016;24:65–74.
- Vögtle E, Barke A, Kröner-Herwig B. Nocebo hyperalgesia induced by social observational learning. Pain. 2013;154(8):1427–33.
- Geers A, Helfer S, Kosbab K, Weiland P, Landry S. Reconsidering the role of personality in placebo effects: dispositional optimism, situational expectations, and the placebo response. J Psychosom Res. 2005;58:121–7.
- Woo K. Unravelling nocebo effect: the mediating effect of anxiety between anticipation and pain at wound dressing change. J Clin Nurs. 2015;24:1975–84.
- Rossettini G, Camerone EM, Carlino E, Benedetti F, Testa M. Context matters: the psychoneurobiological determinants of placebo, nocebo and context-related effects in physiotherapy. Arch Physiother. 2020;10(1):1–12.
- Rossettini G, Carlino E, Testa M. Clinical relevance of contextual factors as triggers of placebo and nocebo effects in musculoskeletal pain. BMC Musculoskelet Disord. 2018;19(1):1–15.
- Schenk PW. ‘Just Breathe Normally’: word choices that trigger nocebo responses in patients. AJN, Am J Nurs. 2008;108(3):52–7.
- Schwarz KA, Pfister R, Büchel C. Rethinking Explicit Expectations: Connecting Placebos, Social Cognition, and Contextual Perception. Trends Cogn Sci. 2016;20(6):469–80.
- Keltner J, Furst A, Fan C, Redfern R, Inglis B, Fields H. Isolating the modulatory effect of expectation on pain transmission: a functional magnetic resonance imaging study. J Neurosci. 2006;26:4437–43.
- Ploghaus A, Narain C, Beckmann C, Clare S, Bantick S, Wise R, et al. Exacerbation of pain by anxiety is associated with activity in a hippocampal network. J Neurosci. 2001;21:9896–903.
- Scott D, Stohler C, Egnatuk C, Wang H, Koeppe R, Zubieta J. Placebo and nocebo effects are defined by opposite opioid and dopaminergic responses. Arch Gen Psychiatry. 2008;65:220–31.
- Kong J, Gollub R, Polich G, Kirsch I, Laviolette P, Vangel M, et al. A functional magnetic resonance imaging study on the neural mechanisms of hyperalgesic nocebo effect. J Neurosci. 2008;28:13354–62.
- Darlow B, Dowell A, Baxter GD, Mathieson F, Perry M, Dean S. The Enduring Impact of What Clinicians Say to People With Low Back Pain. Ann Fam Med. 2013;11(6):527–34.
- Jensen K, Kaptchuk T, Chen X, Kirsch I, Ingvar M, Gollub R, et al. A Neural Mechanism for Nonconscious Activation of Conditioned Placebo and Nocebo Responses. Cereb Cortex. 2015;25:3903–10.
- Colloca L, Sigaudo M, Benedetti F. The role of learning in nocebo and placebo effects. Pain. 2008;136:211–8.
- Corsi N, Emadi andani M, Tinazzi M, Fiorio M. Changes in perception of treatment efficacy are associated to the magnitude of the nocebo effect and to personality traits. Sci Rep. 2016;6:30671.