Sindesmosi tibio-peroneale: lesioni e riabilitazione
Ecco una guida per il fisioterapista sulla valutazione e gestione delle lesioni della sindesmosi tibio-peroneale.

La sindesmosi tibio-peroneale è un’articolazione poco considerata ma estremamente importante per la stabilità della caviglia. Questo tipo di articolazione è classificato come sinartrosi fibrosa, ossia un’articolazione che permette un movimento molto limitato o addirittura nullo, caratterizzata dall’interposizione di tessuto connettivo fibroso che conferisce una buona stabilità e una buona capacità di trasferimento delle forze.
Anatomia della sindesmosi tibio-peroneale
La componente ossea di questa articolazione fibrosa è composta dai capi distali di tibia e perone, mentre la componente legamentosa è composta da quattro legamenti (1).
Forma e dimensioni del capo osseo tibiale giocano un ruolo molto importante: un’incisura tibiale troppo superficiale predisporrebbe a distorsioni ricorrenti o a lesioni a livello della sindesmosi tibio-peroneale, mentre un tubercolo posteriore poco pronunciato potrebbe predisporre ad una dislocazione posteriore del perone.
Il legamento tibio-peroneale anteriore inferiore (AITFL) decorre in senso obliquo dal tubercolo anteriore della tibia al tubercolo anteriore del perone in un senso che va da medio-prossimale a latero-distale. È composto da tre fasci che gli conferiscono una forma di trapezio e ha una lunghezza media di circa 2 cm.
Posteriormente troviamo invece il legamento tibio-peroneale posteriore inferiore (PTIFL) che si estende dal malleolo tibiale posteriore al tubercolo posteriore del perone in senso da medio-prossimale a latero-distale. Le fibre di questo legamento sono disposte a triangolo con una base più ampia a livello dell’inserzione tibiale, e spesso la sua porzione distale è a stretto contatto o in continuità con le fibre del legamento trasverso.
Il legamento tibio-peroneale trasverso decorre orizzontalmente dal margine prossimale della fossa malleolare fibulare e la rima dorso-distale della tibia con una lunghezza che varia da 2 a 4 cm.
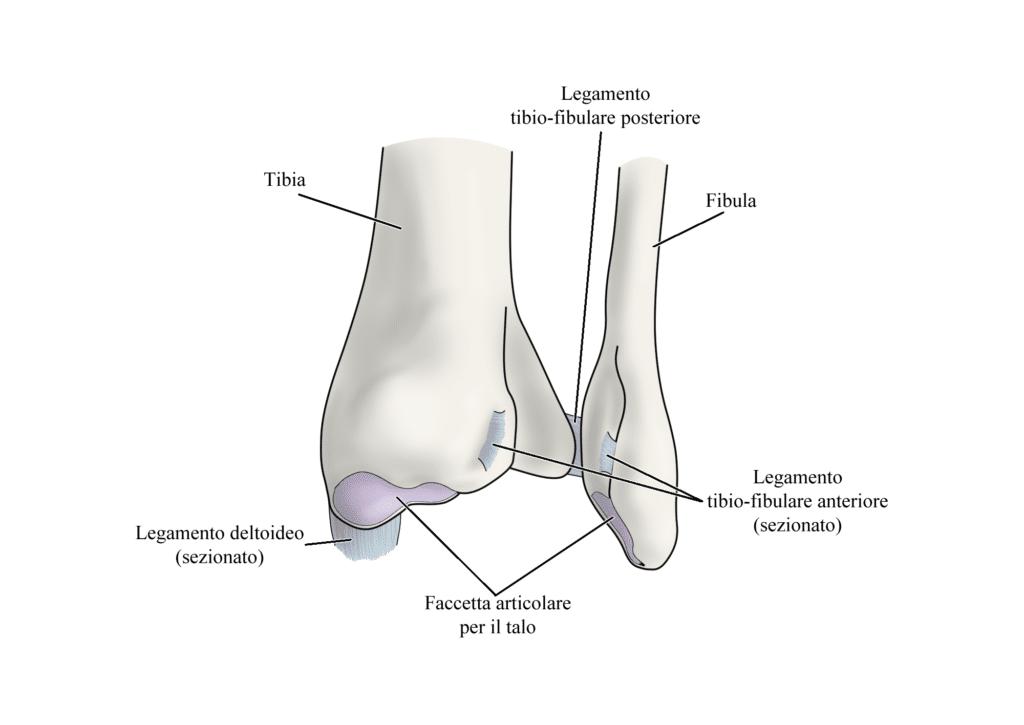
Infine, il legamento interosseo tibio-peroneale è un inspessimento della membrana interossea e decorre dal tubercolo anteriore della tibia e a livello dell’incisura tibiale fino al perone a livello dell’articolazione talo-crurale. Questo legamento è quello soggetto a più variabilità: in alcuni soggetti può essere assente, mentre in altri è particolarmente marcato.
Lesioni della sindesmosi tibio-peroneale
L’incidenza di questa problematica varia dall’1 all’11% in base ai criteri diagnostici utilizzati o alla popolazione studiata. Ad esempio, individui che praticano sport ad alta intensità con rapidi cambi di direzione, l’utilizzo di uno scarpone chiuso o il contatto fisico come rugby, hockey o football sono quelli maggiormente colpiti (2).
I meccanismi lesivi tipici delle lesioni della sindesmosi tibio-peroneale sono sostanzialmente due.
Il primo prevede una rotazione esterna del piede rispetto al mortaio che può avvenire o con il piede fissato al suolo in extra-rotazione associato a una forza esterna che spinge in intra-rotazione la tibia, oppure con il soggetto in posizione prona, l’arto svincolato rispetto al suolo ed una forza esterna che porta il piede in extra-rotazione.
Il secondo meccanismo consiste invece in una iper-dorsiflessione di caviglia ed è tipico degli sport che prevedono corsa o salti e che terminano con un arresto brusco o con una caduta in avanti.
Lo scopo principale dell’esame obiettivo è quello di escludere la presenza di fratture attraverso le Ottawa ankle rules, successivamente possiamo procedere con la valutazione e i test provocativi. Questi tipi di distorsioni possono mostrare gonfiore ed ecchimosi meno accentuati rispetto alla classica distorsione in inversione e spesso è presente una dolorabilità alla palpazione del legamento tibio-peroneale anteriore inferiore.
I test clinici disponibili per valutare l’integrità della sindesmosi tibio-peroneale sono molteplici (3) ma la loro efficacia clinica resta dubbia: non è possibile valutare manualmente la lassità presente, così come non è possibile associare all’intensità del dolore il grado di lassità o fare speculazioni prognostiche.
Quando il meccanismo lesionale riportato e i sintomi associati lasciano pensare a una distorsione di alto grado, lo scopo dei test è quello di avvalorare o confutare questa ipotesi, stressando l’articolazione e provando a riprodurre il dolore familiare al paziente, ma usati da soli, questi test hanno scarsa utilità.
I test provocativi maggiormente studiati in letteratura per valutare la sindesmosi sono attualmente l’external rotation stress test e lo squeeze test. Alcuni autori descrivono anche l’utilizzo di un tape per stabilizzare il mortaio: se questo permette il miglioramento della sintomatologia durante il cammino o altri gesti funzionali potrebbe farci ulteriormente sospettare una lesione a livello di questa articolazione (4).
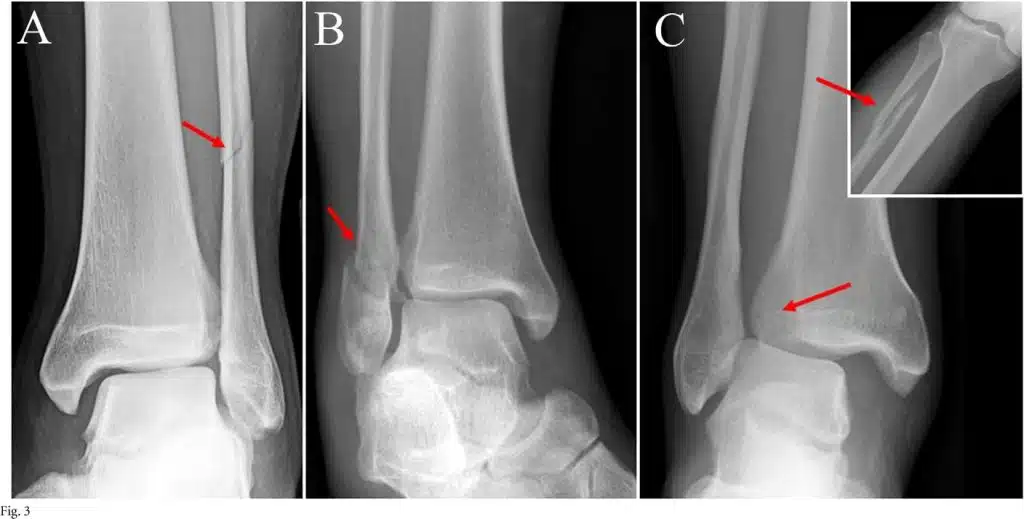
Alla radiografia, talvolta, è visibile un gap tra i capi ossei, confermando l’ipotesi della lesione legamentosa a livello della sindesmosi. Questo reperto non è sempre apprezzabile: talvolta non è presente e talvolta è necessario applicare uno stress per renderlo visibile ma, quando presente, segnala una lesione strutturale che difficilmente potrà giovare del solo approccio conservativo.
La mancanza di consenso sui criteri diagnostici e sull’utilità dei test clinici è il motivo per cui spesso questo tipo di lesioni non vengono riconosciute e vengono trattate alla stregua delle classiche distorsioni in inversione.
Trattamento e Return to play dopo lesione della sindesmosi tibio-peroneale
I tempi di recupero associati a questo tipo di lesione sono più lunghi rispetto a una distorsione in inversione, così come sono maggiori le cure necessarie e i giorni di allenamento e partite persi (6,7). È quindi fondamentale per l’atleta e per la squadra capire immediatamente di che tipo di lesione si tratta e cosa ci si dovrà aspettare per la riabilitazione e il ritorno in campo. Solitamente, i tempi medi di ritorno allo sport si aggirano tra le 4 e le 6 settimane ma possono aumentare in caso di necessità di stabilizzazione chirurgica.
Quando non è visibile alcuna diastasi alla radiografia e non è presente un’instabilità marcata, l’approccio conservativo è da preferire a quello chirurgico. Al contrario delle distorsioni in inversione che necessitano di una precoce mobilizzazione per velocizzare il ritorno in campo, le lesioni della sindesmosi tibio peroneale hanno bisogno di un approccio più cauto.
È quindi preferibile un periodo di immobilizzazione iniziale, inoltre la mobilizzazione dovrà essere inserita con cautela e saranno da evitare movimenti che prevedono un range di movimento ampio e l’extra-rotazione del piede rispetto al mortaio.
Ogni atleta ha caratteristiche uniche e la fase successiva di aumento progressivo dei carichi sarà dettata dai sintomi, dalle limitazioni presenti e dalla capacità di carico. In ogni caso è consigliato il rinforzo di tutto l’arto inferiore fin dalla prima fase di immobilizzazione per poi spostare il focus in un secondo momento sul recupero del ROM, della forza e della funzionalità della caviglia in questione.
È importante valutare le condizioni dell’atleta prima di inserire esercizi propriocettivi o compiti che prevedono movimenti a fine corsa e movimenti simili al meccanismo lesionale.
Conclusioni
Le lesioni della sindesmosi tibio-peroneale sono piuttosto rare, spesso misconosciute e, poiché prevedono tempi di ritorno all’attività più lunghi, cono conosciute anche come distorsioni che non guariscono.
L’anamnesi riveste quindi un ruolo fondamentale per l’identificazione del meccanismo lesionale, mentre lo scopo dell’esame obiettivo sarà quello di escludere fratture ed eventualmente avvalorare la nostra ipotesi con test provocativi.
-
1) Hermans JJ, Beumer A, De jong TA, Kleinrensink GJ. Anatomy of the distal tibiofibular syndesmosis in adults: a pictorial essay with a multimodality approach. J Anat. 2010;217(6):633-45.
2) Mulligan EP. Evaluation and management of ankle syndesmosis injuries. Phys Ther Sport. 2011;12(2):57-69.
3) Sman AD, Hiller CE, Refshauge KM. Diagnostic accuracy of clinical tests for diagnosis of ankle syndesmosis injury: a systematic review. Br J Sports Med. 2013;47(10):620-8.
4) Molinari A, Stolley M, Amendola A. High ankle sprains (syndesmotic) in athletes: diagnostic challenges and review of the literature. Iowa Orthop J. 2009;29:130-8.
5) Knapik DM, Trem A, Sheehan J, Salata MJ, Voos JE. Conservative Management for Stable High Ankle Injuries in Professional Football Players. Sports Health. 2018;10(1):80-84.
6) Boytim MJ, Fischer DA, Neumann L. Syndesmotic ankle sprains. Am J Sports Med. 1991;19(3):294-8.
7) Osbahr DC, Drakos MC, O’loughlin PF, et al. Syndesmosis and lateral ankle sprains in the National Football League. Orthopedics. 2013;36(11):e1378-84.
-
- Hermans JJ, Beumer A, De jong TA, Kleinrensink GJ. Anatomy of the distal tibiofibular syndesmosis in adults: a pictorial essay with a multimodality approach. J Anat. 2010;217(6):633-45.
- Mulligan EP. Evaluation and management of ankle syndesmosis injuries. Phys Ther Sport. 2011;12(2):57-69.
- Sman AD, Hiller CE, Refshauge KM. Diagnostic accuracy of clinical tests for diagnosis of ankle syndesmosis injury: a systematic review. Br J Sports Med. 2013;47(10):620-8.
- Molinari A, Stolley M, Amendola A. High ankle sprains (syndesmotic) in athletes: diagnostic challenges and review of the literature. Iowa Orthop J. 2009;29:130-8.
- Knapik DM, Trem A, Sheehan J, Salata MJ, Voos JE. Conservative Management for Stable High Ankle Injuries in Professional Football Players. Sports Health. 2018;10(1):80-84.
- Boytim MJ, Fischer DA, Neumann L. Syndesmotic ankle sprains. Am J Sports Med. 1991;19(3):294-8.
- Osbahr DC, Drakos MC, O’loughlin PF, et al. Syndesmosis and lateral ankle sprains in the National Football League. Orthopedics. 2013;36(11):e1378-84.