Cervical Artery Dissection CAD
Ecco una guida per il fisioterapista sulla valutazione della Cervical Artery Dissection CAD.
Le patologie vascolari che colpiscono il collo e la testa, come la Cervical Artery Dissection CAD, sono rare ma devono essere considerate dai clinici che si rapportano con pazienti che manifestano dolore nella regione cervicale o mal di testa.
Ci sono numerose patologie vascolari che possono interessare il sistema arterioso cerebrale1. Con l’acronimo CAD – Cervical Arterial Dissection o Dissezione Arteriosa Cervicale – si intende una lesione localizzata nella parete dell’arteria carotide interna o dell’arteria vertebrale2, che causa la separazione degli strati di tessuto che costituiscono la parete del vaso, comportando successivamente la formazione di un ematoma intramurale3.
La CAD è una causa nota di ictus ischemico nei pazienti giovani e di mezza età, rappresentando il 2% di tutte le cause di ictus ischemico e ricoprendo una percentuale compresa fra il 10% e il 25% delle cause di ictus ischemico in pazienti che hanno meno di 55 anni2.
In seguito alla dissezione arteriosa, possono comparire numerose complicazioni, fra cui mal di testa e dolore cervicale, neuropatie craniche, Sindrome di Horner e tinnito pulsatile; alcune complicanze, come la formazione di pseudoaneurismi, possono invece manifestarsi a distanza di tempo4.
Dolore Cervicale
La prima Guida Pratica sul Dolore Cervicale Scopri teoria e pratica alla base della gestione del dolore cervicale. Acquisisci le competenze pratiche per dosare la terapia manuale e l’ esercizio terapeutico a seconda delle diverse fasi riabilitative e degli obiettivi. Approfondisci decine di tecniche ed esercizi attraverso una sezione correlata di sole foto e descrizioni dettagliate. Diventa più competente nel gestire i tuoi pazienti con dolore cervicale . Dolore Cervicale quantity Aggiungi al carrello Aggiungi al carrello Parlano di noi Perché un libro sulla gestione del Dolore Cervicale? Il dolore cervicale è una delle problematiche muscoloscheletriche più comuni al mondo e…
Cervical Artery Dissection CAD: tipologia di paziente
L’anamnesi del paziente e l’analisi dei fattori di rischio vengono utilizzate per fare un’ipotesi relativa alla presenza di eventuali pratologie vascolari.
I fattori associati a un aumentato rischio di avere patologie arteriose ai vasi carotidei e vertebro-basilari sono molteplici. Qui in seguito verranno elencati i fattori di rischio e le caratteristiche dei pazienti che possono sviluppare una CAD5,6,7,8:
- si presenta maggiormente nei pazienti fra i 35 e i 50 anni;
- poco più comune negli uomini;
- fumatori (in passato o attualmente);
- pazienti emicranici;
- livelli elevati di colesterolo;
- ipertensione;
- uso di contracettivi orali;
- paziente con storia di trauma recente:
- trauma minore al collo nel mese precedente;
- movimenti bruschi del capo (tipico di alcuni sport);
- sforzo fisico estremo o più intenso del solito (ad es. sollevamento o trasporto di oggetti pesanti, attività fisica intensa);
- sforzo da parto;
- storia di manipolazione cervicale (da considerare anche tecniche manuali vigorose ed esercizio);
- pazienti che svolgono lavori che prevedono il mantenimento di range articolari massimi per tempi prolungati;
- pazienti con anomalie anatomiche:
- vascolari:
- anomalie di connessione fra arteria vertebrale e arteria basilare;
- origine anomala dell’arteria vertebrale;
- aumento della tortuosità vascolare;
- diametro della radice aortica allargato;
- connettive:
- displasia fibromuscolare arteriosa;
- ossee:
- processo stiloideo elongato;
- vascolari:
- storia di infezione recente;
- infezioni del tratto respiratorio con tosse estrema;
- recenti infezioni gastroenterologiche associate a vomito;
- storia familiare di ictus; nella maggior parte dei casi (67% secondo Thomas L.C., 2015) i pazienti che vanno incontro a un indicente vascolare cervicale hanno subito un TIA (attacco ischemico transitorio) nel mese precedente l’evento acuto oppure hanno sofferto di vertigine o episodi di disequilibrio (38% dei casi).
Patofisiologia
La parete arteriosa è composta da cinque strati di tessuto: il più interno è la tonaca intima o endotelio, seguito da lamina elastica interna, tonaca media (strato muscolare), lamina elastica esterna e tonaca avventizia.
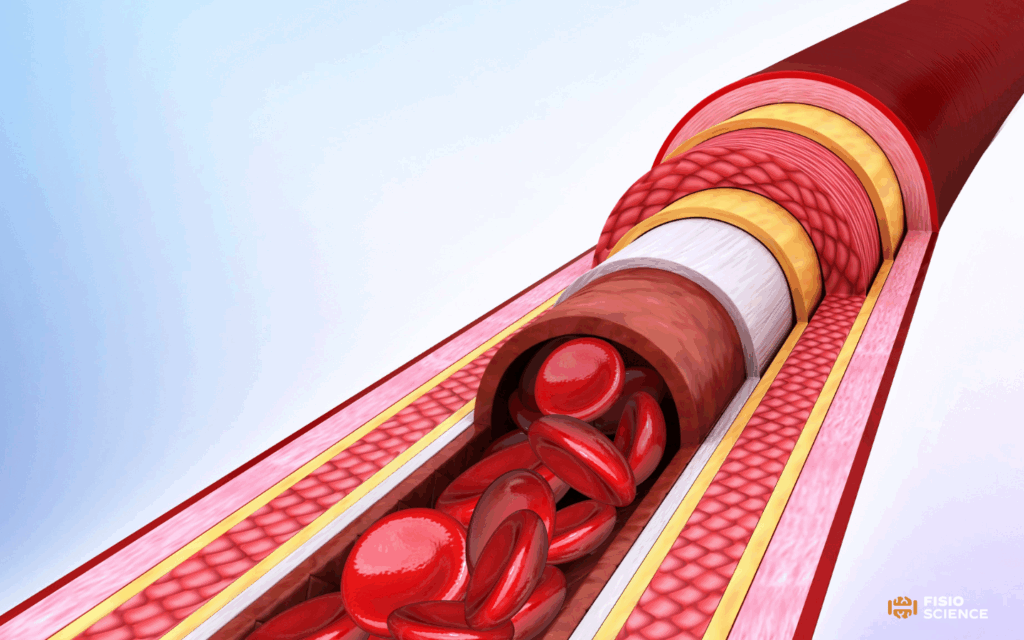
Le arterie carotidi comuni insieme alle arterie vertebrali costituiscono il sistema vascolare arterioso cervicale.
La causa di CAD più frequente è la lacerazione della parete vascolare a livello della tonaca intima9, a cui segue il riversamento di sangue nello spazio sotto-intimale, in quello che viene chiamato falso lume o pseudolume10.
Una volta formati, gli ematomi intramurali possono ingrandirsi a causa della presenza di sanguinamento nei vasa vasorum della tonaca media12. Se l’ematoma avviene nello spazio sub-intimale, può portare a stenosi o occlusione arteriosa. Se avviene nello spazio sub-avventiziale, spesso porta alla formazione di uno pseudoaneurisma, chiamato pseudoaneurisma dissecante.
Diagnosi differenziale
Ecco alcune condizioni cliniche che potrebbero mimare una CAD,utili da considerare nel processo di diagnosi differenziale:
- neck pain and associated disorders;
- cefalea primaria o secondaria (vedi articoli su emicrania, cefalea cervicogenica e muscolotensiva);
- problematiche vestibolari;
- disturbi dei nervi cranici;
- patologie neurologiche centrali o periferiche;
- atologia del sistema cardiovascolare;
- ictus;
- arterite a cellule giganti (relativamente comune);
- carotidodinia idiopatica (comune);
- fenestrazione di un’arteria cervicale o cerebrale (raro);
- web carotideo (raro);
- vasospasmo spontaneo dell’arteria carotide interna (raro).
Cefalea Primaria e Secondaria: Dalla Valutazione al Trattamento
Scegli la sede Scarica il programma Per informazioni su sconti di gruppo e pacchetti, scarica il programma! Presentazione corso Questo corso ha l’obiettivo principale di fornire ai discenti le competenze per gestire i pazienti con cefalea secondo le più recenti evidenze scientifiche, verrà proposto un modello teorico innovativo che possa guidare i terapisti nella valutazione e nella profilazione dei pazienti con cefalea. Questo consentirà ai discenti di poter proporre un trattamento individualizzato ed ottimizzare i risultati terapeutici. Durante la parte pratica verranno insegnate tecniche di terapia manuale e modalità di esercizio terapeutico volte a valutare e trattare pazienti con cefalea.…
Elementi anamnestici
- Più frequente in pazienti di età compresa fra i 35 e i 50 anni.
- Poco più comune negli uomini.
- Presenza di fattori di rischio (vedi paragrafi precedenti).
- Sintomi:
- mal di testa: i mal di testa associati a CAD sono tipicamente severi; hanno manifestazioni simil emicraniche e qualche volta possono mimare anche cluster headache o thunderclap headache13,14.
- dolore cervicale.
I mal di testa e il dolore cervicale sono i sintomi più comunemente riscontrati nei pazienti con CAD (65–95% dei casi)15. Si manifestano nell’area ipsilaterale alla lesione: tipicamente le CAD della carotide danno sintomi in area temporale, retro orbitale o frontale mentre le CAD dell’arteria vertebrale danno più frequentemente sintomi a livello occipitale e cervicale16,17.
La maggior parte dei pazienti riferisce il dolore come “diverso dal solito dolore”, e lo definisce distinto dal pattern di dolore cervicale o cefalea usuali.
Altri elementi anamnestici da porre all’attenzione sono:
- sindrome di Horner;
- tinnito pulsatile;
- neuropatie o paralisi dei nervi cranici;
- radicolopatia o mielopatia cervicale;
- dizziness, imbalance;
- disturbi visivi;
- parestesie (volto o arti);
- debolezza agli arti17;
- possibile storia di attacco ischemico transitorio nei 5 mesi precedenti l’incidente vascolare.
Esame obiettivo e valutazione
Di seguito riassumiamo i passaggi da eseguire nella valutazione del paziente con sospetta CAD.
- Raccolta anamnestica e storia clinica del paziente.
- Analisi dei fattori di rischio (fumatore, ipertensione, ipercolesterolema).
- Analisi dei sintomi (mal di testa, parestesie, disturbi visivi, dolore cervicale, dizziness) e dei segni (debolezza, difficoltà dell’eloquio, ptosi, paralisi facciale, instabilità del cammino, confusione, vomito, difficoltà a deglutire, perdita di coscienza, sonnolenza).
- Valutazione della pressione sanguigna (ipertensione per rischio di ictus, trauma acuto arterioso).
- Esame delle arterie carotidi: palpazione e auscultazione dell’arteria carotide interna (alterazioni del battito, asimmetria fra i due lati, bruit, presenza di una massa espandibile).
- Esame neurologico periferico e dei nervi cranici.
- Valutazione della coordinazione e dell’equilibrio.
Non è possibile differenziare con assoluta certezza i sintomi di un paziente derivanti da una causa vasculogenica mediante il solo esame obiettivo. Le CAD richiedono una diagnosi medica che preveda una dettagliata raccolta della storia e dei sintomi, domande riguardanti un eventuale trauma e un accurato esame neurologico. La diagnosi precoce è utile per ridurre il rischio di ischemia cerebrale.
Nel caso in cui, in seguito a questo processo valutativo, vi sia un alto indice di sospetto di dissezione delle arterie cervicali, gli esami strumentali utili sono la risonanza magnetica con angiografia o l’angio-tac. In caso di esito negativo alla TAC, può essere presa in considerazione la l’angio-risonanza magnetica con soppressione del grasso, data l’elevata sensibilità di questo esame nel visualizzare un ematoma murale.
Esiste poi un ulteriore esame che prende il nome di angiografia a sottrazione digitale, che però dovrebbe essere evitata come strumento diagnostico di prima linea, in quanto è un esame invasivo e non esente da rischi. Infine, l’ecografia può essere utile per le valutazioni di follow-up del rimodellamento del lume arterioso19.
Trattamento
Per i pazienti che manifestano sintomi indicativi della presenza di CAD è necessario effettuare un referral medico per valutare la presenza di una possibile patologia grave. Nel caso in cui la diagnosi di dissecazione arteriosa cervicale venga confermata, il trattamento medico si basa sulla prevenzione secondaria di eventi ictali.
Nello specifico, il trattamento prevederà l’utilizzo di farmaci antitrombotici e, in una minoranza dei pazienti, il trattamento endovascolare (angioplastica e stent)19.
Prognosi
Il riconoscimento precoce dei fattori di rischio, delle caratteristiche cliniche e dei segni di allarme sono fondamentali per una gestione precoce dei pazienti che presentano questa condizione clinica5.
Il 25% dei pazienti con dissecazione arteriosa cervicale presenta anche un’occlusione; un terzo di questi pazienti ha una risoluzione della problematica al momento del follow-up, tipicamente in un tempo medio di guarigione di quattro mesi20. La guarigione può continuare fino a 12 mesi dalla comparsa della dissecazione. Dopo questo periodo, una ricanalizzazione è rara21.
Nei pazienti con stenosi o occlusione grave, non esiste alcuna correlazione tra malattia arteriosa residua cronica e frequenza di ictus oltre i primi 6 mesi dalla diagnosi22. Tuttavia, i dati sono limitati a causa dei bassi tassi di eventi e dei periodi di follow-up limitati.
-
- Koch I, Ferrazzi A, Busatto C, et al. Cranial nerve examination for neurogenic dysphagia patients. Otolaryngol (Sunnyvale).
- Debette S. Pathophysiology and risk factors of cervical artery dissection: what have we learnt from large hospital-based cohorts? Curr Opin Neurol. 2014;27:20-28. http://dx.doi.org/10.1097/WCO.0000000000000056
- Engelter ST, Traenka C, Lyrer P. Dissection of cervical and cerebral arteries. Curr Neurol Neurosci Rep. 2017;17(8):59.
- Touzé E, Gauvrit JY, Moulin T, Meder JF, Bracard S, Mas JL. Risk of stroke and recurrent dissection after a cervical artery dissection: a multicenter study. Neurology. 2003;61(10):1347–1351.
- https://pubmed.ncbi.nlm.nih.gov/25996363/ J Orthop Sports Phys Ther. 2015 Jul;45(7):503-11. doi: 10.2519/jospt.2015.5877. Epub 2015 May 21. PMID: 25996363.
- Thomas LC, Rivett DA, Attia JR, Levi CR. Risk factors and clinical presentation of craniocervi-cal arterial dissection: a prospective study. BMC Musculoskelet Disord.
- Thomas LC, Rivett DA, Attia JR, Parsons M, LeviC. Risk factors and clinical features of craniocer-vical arterial dissection. Man Ther.
- Thomas LC, Rivett DA, Parsons M, Levi C. Risk factors, radiological features, and infarct to-pography of craniocervical arterial dissection. Int J Stroke.
- Keser Z, Meschia JF, Lanzino G. Craniocervical Artery Dissections: a Concise Review for Clinicians. Mayo Clin Proc. 2022;97(4):777–783.
- Bond KM, Krings T, Lanzino G, Brinjikji W. Intracranial dissections: a pictorial review of pathophysiology, imaging features, and natural history. J Neuroradiol. 2021
- Schievink WI. Spontaneous dissection of the carotid and vertebral arteries. N Engl J Med.
- Gallerini S, Marsili L, Bartalucci M, Marotti C, Chiti A, Marconi R. Headache secondary to cervical artery dissections: practice pointers. Neurol Sci. 2019;40(3):613–615.
- Lee VH, Brown RD, Mandrekar JN, Mokri B. Incidence and outcome of cervical artery dissection: a population-based study. Neurology. 2006;67(10):1809–1812
- Lai SL, Chang YY, Liu JS, Chen SS. Cluster-like headache from vertebral artery dissection: angiographic evidence of neurovascular activation. Cephalalgia. 2005;25(8):629–632.
- Diamanti S, Longoni M, Agostoni EC. Leading symptoms in cerebrovascular diseases: what about headache? Neurol Sci. 2019;40(Suppl 1):147–152.
- Risk Factors and Clinical Presentation of Cervical Arterial Dissection: Preliminary Results of a Prospective Case-Control Study
- Chen CJ, Tseng YC, Lee TH, Hsu HL, See LC. Multisection CT angiography compared with catheter angiography in diagnosing vertebral artery dissection. AJNR Am J Neuroradiol. 2004;25:769–774. PubMed.
- Treatment and Outcomes of Cervical Artery Dissection in Adults: A Scientific Statement From the American Heart Association
- Lee VH, Brown RD, Mandrekar JN, Mokri B. Incidence and outcome of cervical artery dissection: a population-based study. Neurology. 2006;67:1809–1812. doi: 10.1212/01.wnl.0000244486.30455.71 Crossref. PubMed.
- Nedeltchev K, Bickel S, Arnold M, Sarikaya H, Georgiadis D, Sturzenegger M, Mattle HP, Baumgartner RW. R2-recanalization of spontaneous carotid artery dissection. Stroke. 2009;40:499–504. doi: 10.1161/STROKEAHA.108.519694 Crossref. PubMed.
- Kremer C, Mosso M, Georgiadis D, Stöckli E, Benninger D, Arnold M, Baumgartner RW. Carotid dissection with permanent and transient occlusion or severe stenosis: long-term outcome. Neurology. 2003;60:271–275. doi: 10.1212/01.wnl.0000043580.70857.92 Crossref. PubMed.