Neck Pain Aspecifico – Cervicalgia
Una guida per il fisioterapista per il trattamento del Neck Pain Aspecifico.

Il dolore al collo (Neck Pain Aspecifico) è una condizione comune e una delle principali cause di disabilità in tutto il mondo1. Secondo lo studio Global Burden of Disease del 2010, il dolore al collo è la quarta causa di disabilità negli Stati Uniti, dopo il mal di schiena, la depressione e altri disturbi muscolo-scheletrici2.
Il dolore al collo può essere classificato in base alla durata dei sintomi, al pattern del dolore e al meccanismo del dolore. Analogamente ad altre patologie muscoloscheletriche, la durata dei sintomi è classificata come acuta (fino a 6 settimane), subacuta (tra 6 e 12 settimane) e cronica (>12 settimane)3,4,5.
Per quanto riguarda l’epidemiologia del neck pain, esistono varie definizioni sul dolore cervicale e vari metodi di ricerca impiegati nella letteratura epidemiologica. Questa variazione limita la capacità di confrontare i dati tra gli studi; tuttavia, c’è accordo sul fatto che il dolore cervicale è in aumento in tutto il mondo sia nella popolazione generale che in sottogruppi specifici6.
Quando parliamo di neck pain aspecifico parliamo di NAD I e II (neck pain and associated disorders), ovvero un neck pain di origine muscoloscheletrica associato o meno forti fattori psicosociali e interferenza con le attività della vita quotidiana.
Neck Pain Aspecifico: tipologia di paziente
Le donne hanno maggiori probabilità di soffrire di dolore al collo, con un picco di prevalenza nella mezza età7. Il sesso femminile insieme a una storia pregressa di dolore al collo sono i fattori di rischio più forti e consistenti per l’insorgenza di dolore cervicale nella popolazione generale. L’età avanzata, fare un lavoro usurante, il tabagismo, lo scarso supporto sociale/lavorativo e una precedente storia di lombalgia possono essere anch’essi fattori di rischio6.
Lavoratori d’ufficio, informatici, operai, operatori sanitari e persone che guidano per molte ore al giorno hanno una maggiore probabilità di soffrire di dolore al collo e alle spalle rispetto ad altri soggetti. Anche la scarsa soddisfazione lavorativa e percezione di supporto lavorativo sono fattori lavorativi associati al dolore cervicale8.

Patofisiologia
Nella regione cervicale esistono numerose strutture anatomiche che possono essere fonti di nocicezione, tra cui le articolazioni zigoapofisarie, le vertebre, i muscoli, i legamenti, le strutture neurali e il disco intervertebrale. Tuttavia, mancano prove a sostegno dell’ipotesi che queste caratteristiche patoanatomiche siano una fonte primaria di dolore meccanico al collo nella maggior parte dei pazienti di tutte le età9.
Le cause patoanatomiche dirette del dolore meccanico al collo sono raramente identificabili. I medici dovrebbero indagare e verificare i risultati clinici (red flags) nei pazienti con dolore al collo per aiutare a determinare la potenziale presenza di patologie gravi, come infezioni, cancro e coinvolgimento cardiaco e la necessità di un referral al professionista di riferimento10.
Diagnosi differenziale
Vediamo ora quali sono le patologie da indagare ed escludere durante il processo di diagnosi differenziale nel paziente con sospetta cervicalgia aspecifica.
- WAD (whiplash associated disorders);
- frattura e/o instabilità legamentosa;
- patologia reumatica;
- mielopatia;
- infezioni;
- CAD (Cervical Artery Disease);
- dolore riferito da problematica cardiaca;
- neoplasie o metastasi;
- disfunzione dei nervi cranici;
- radicolopatia.
Elementi anamnestici
Solitamente, il paziente con cervicalgia aspecifica ci riferirà in anamnesi i seguenti segni e sintomi:
- dolore in un’area delimitata superiormente dalla linea nucale, inferiormente dalla linea che unisce le spine delle scapole, lateralmente da linee tangenti i lati del collo (NPRS);
- dolore di intensità lieve e/o moderata;
- la timeline del dolore per la classificazione in acuto, subacuto o cronico;
- possibili limitazioni del Range of Motion (ROM) cervicale in flessione e/o estensione e/o inclinazione e/o rotazione;
- possibile presenza di sensazione di “collo affaticato”;
- presenza di fattori di rischio (ad esempio lavoro al computer);
- possibile presenza di fattori psicosociali negativi (Yellow Flags);
- buona risposta ai FANS;
- possibile associazione con altri disturbi (impairment motorio, mal di testa ecc.).
Esame obiettivo e valutazione
Subito dopo l’anamnesi, proseguiremo con l’esame obiettivo con le seguenti strategie:
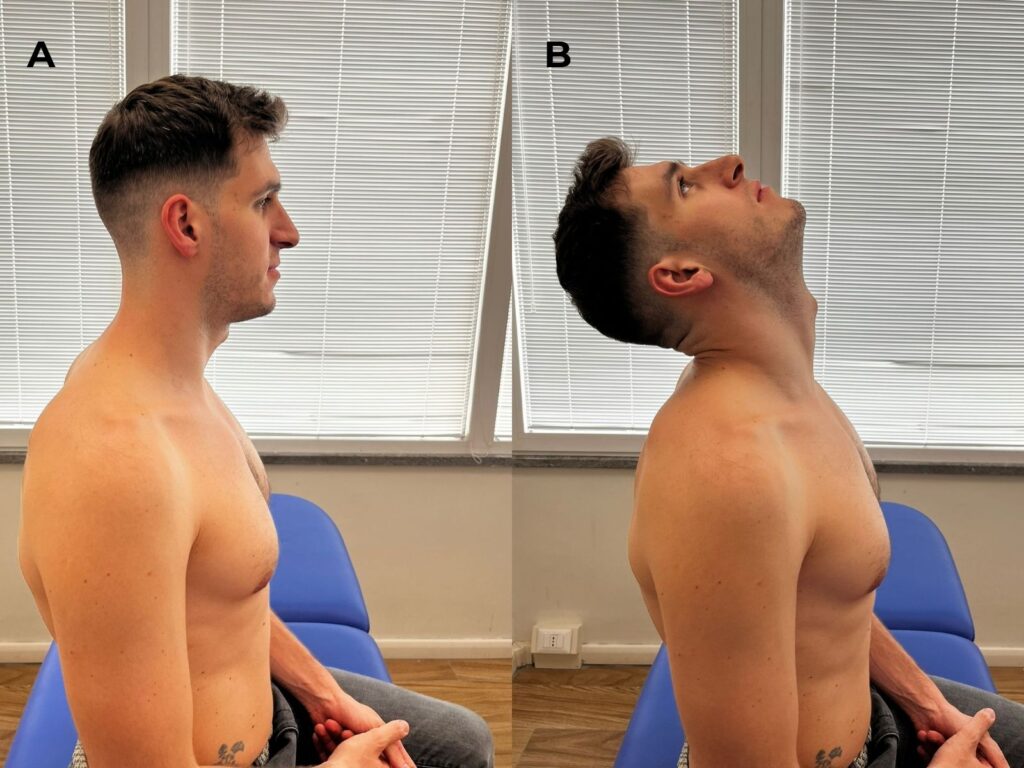
- valutazione dell’atteggiamento del collo (es. capo anteposto);
- valutazione funzionale (chiedere al paziente di mostrare in che posizione compare il dolore);
- valutazione del ROM attivo in tutte le direzioni di movimento;
- valutazione del ROM passivo con eventuale sovrappressione (in caso i sintomi non compaiano);
- valutazione dei movimenti combinati;
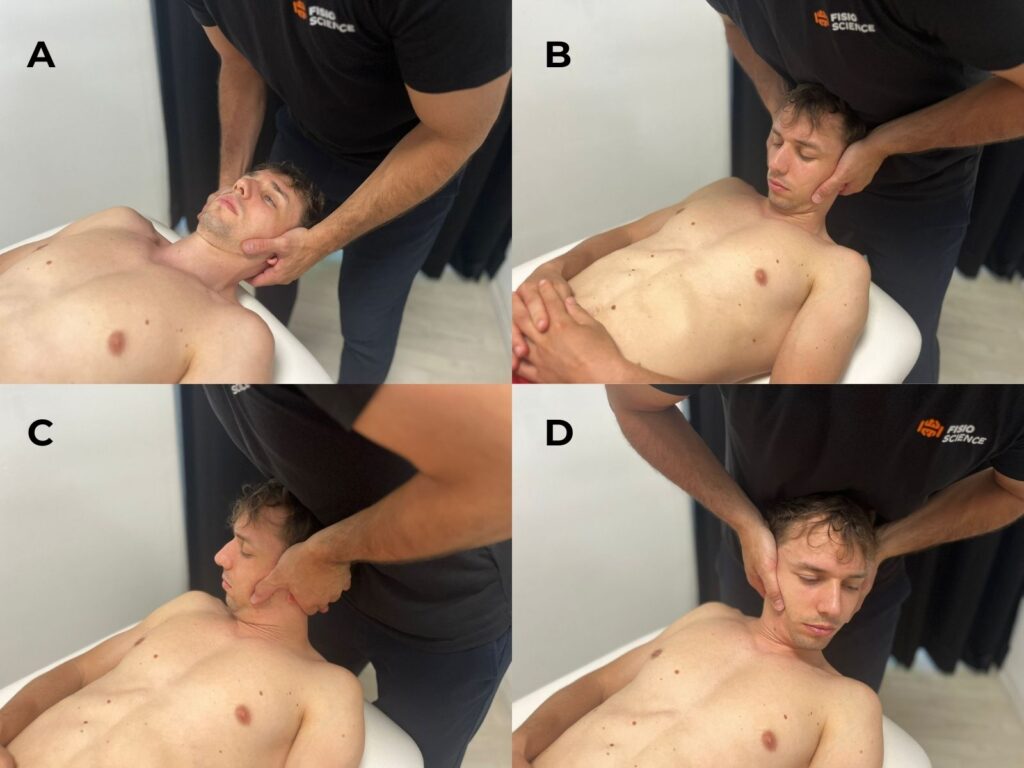
- valutazione dei movimenti passivi accessori (PA, PA unilaterali);
- Flexion rotation test;
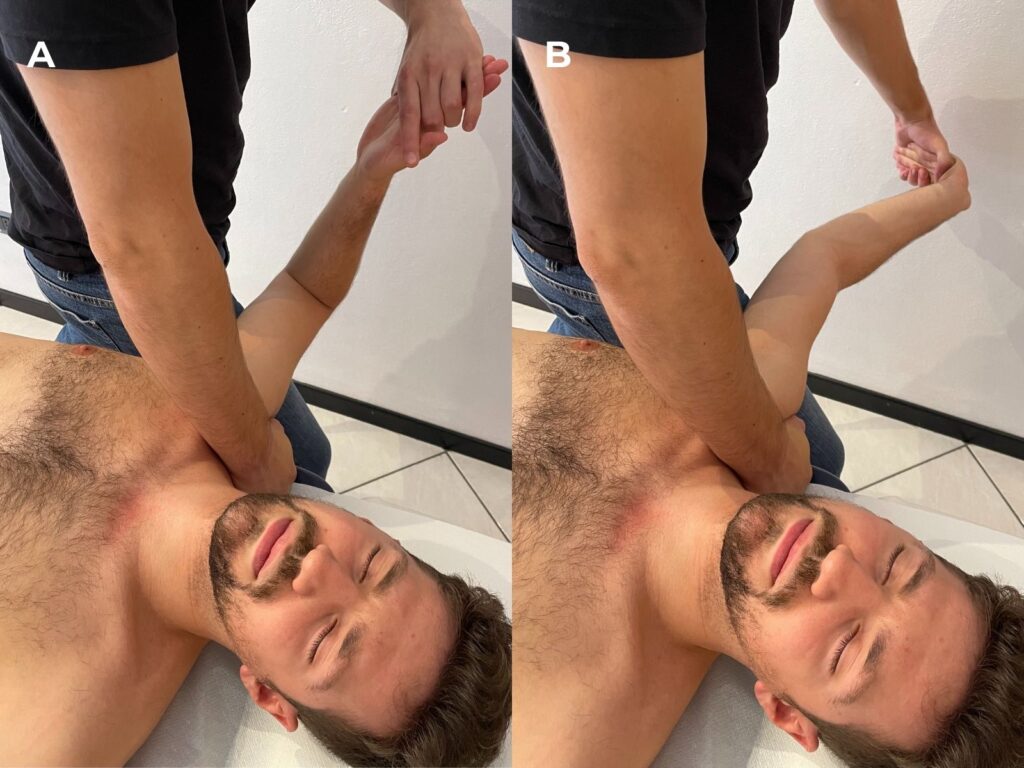
- ULNT in caso di sospetta meccanosensibilità nervosa;
- palpazione dei tessuti molli per valutare la presenza di dolore miofasciale e dolore miofasciale riferito;
- somministrazione di scale di valutazione (NDI, NBQ, CNDFS, FABQ, SF-36 ecc.).
Trattamento
Il trattamento farmacologico e quello riabilitativo rappresentano le due scelte terapeutiche più comunemente utilizzate per la gestione della cervicalgia acuta, cronica e anche del dolore radicolare. Il trattamento farmacologico è basato sull’utilizzo di FANS, paracetamolo, steroidi, oppiacei, tramadolo, miorilassanti e farmaci psicotropi, ansiolitici e ipnotici11.
Il trattamento riabilitativo ha come obiettivo la riduzione e risoluzione del dolore, il recupero della mobilità globale e segmentale, il ripristino delle abilità diminuite dal disturbo cervicale e deve tener conto della capacità di risposta della persona nonché delle strategie di compenso utilizzate rispetto all’evoluzione del disturbo.
Quando il decorso del dolore al collo è favorevole e non ci sono molti fattori prognostici negativi, la fisioterapia è raccomandata soprattutto per fornire informazioni e consigli. Quando il recupero non avviene, il fisioterapista può influenzare i fattori prognostici negativi e può esserci un’indicazione per la fisioterapia12.
Il trattamento del Neck Pain differisce in base alla sua classificazione e agli elementi raccolti durante l’anamnesi e l’esame fisico. Le linee guida del 20176 fanno le seguenti raccomandazioni.
Intervento fisioterapico in pazienti con neck pain e deficit di mobilità
Obiettivi nella gestione del neck pain
- Comprensione della problematica da parte del paziente.
- Coinvolgimento attivo del paziente e del medico nel programma riabilitativo.
- Riduzione del dolore e dei sintomi associati.
- Recupero delle limitazioni articolari.
- Riduzione della disabilità (o incremento della funzionalità).
- Miglioramento e ottimizzazione della partecipazione sociale (famiglia, sport, occupazione, hobby o altro).
Strategie per la gestione del neck pain
- Dolore acuto: i clinici devono fornire manipolazioni toraciche, un programma di esercizi per il recupero dei deficit del ROM cervicale e il rinforzo della muscolatura scapolo-toracica e degli arti superiori per migliorare l’adesione al programma terapeutico. Inoltre, in questi pazienti è possibile utilizzare tecniche che prevedano la manipolazione e/o la mobilizzazione cervicale.
- Dolore subacuto: i clinici dovrebbero fornire esercizi per migliorare la resistenza dei muscoli del collo e del cingolo scapolare. Possono essere effettuate manipolazioni toraciche e cervicali e/o mobilizzazioni.
- Dolore cronico: i clinici dovrebbero fornire un approccio multimodale che comprenda trattamento dei tessuti molli, manipolazione toracica e manipolazione o mobilizzazione cervicale; programmi di esercizio terapeutico mirato alle regioni cervicale e scapolo-toracica, esercizio neuromuscolare che preveda l’allenamento della coordinazione, della propriocezione e posturale. Possono essere inclusi esercizi di stretching, allenamento di resistenza, rinforzo muscolare, condizionamento aerobico. Alcuni studi parlano dell’utilizzo di dry needling, laser o trazione meccanica/manuale intermittente. È consigliato l’utilizzo di strategie di educazione e consulenza al paziente che promuovano uno stile di vita attivo e affrontino i fattori cognitivi e affettivi.
Prognosi
La maggior parte degli episodi di dolore cervicale acuto si risolve entro due mesi, anche se circa la metà dei pazienti continua ad avere sintomi lievi o recidive e continua a richiedere assistenza sanitaria per i propri sintomi per alte un anno13.
Le variabili che predicono la persistenza includono6,14:
- il sesso femminile;
- l’età avanzata;
- la presenza di radicolopatia;
- una maggiore intensità del dolore alla baseline (dolore >= 6 NPRS);
- livello di disabilità percepita (NDI > 30%);
- catastrofizzazione (PCS >= 20 pt);
- iperalgesia al freddo;
- la presenza di più sedi di dolore;
- il fumo;
- l’obesità;
- una cattiva salute generale;
- presenza di fattori psicosociali.
-
- Fejer R, Kyvik KO, Hartvigsen J. The prevalence of neck pain in the world population: a systematic critical review of the literature. Eur Spine J 2006;15:834-48doi:10.1007/s00586-004-0864-4
- US Burden of Disease Collaborators. The state of US health, 1990-2010: burden of diseases, injuries, and risk factors. JAMA 2013;310:591- 608doi:10.1001/jama.2013.13805.
- Blanpied Pr, Gross Ar, Elliott Jm et al. Neck pain revision 2017. J. Orthop. Sports Phys. Ther. 47(7), A1–A83 (2017). 14.
- Guzman J, Hurwitz EL, Carroll LJ et al. A new conceptual model of neck pain: linking onset, course, and care: the Bone and Joint Decade 2000–2010 Task Force on Neck Pain and Its Associated Disorders. Spine 33(Suppl. 4), S14–S23 (2008).
- Cohen Sp, Wm H. Advances in the diagnosis and management of neck pain. BMJ 358, j3221 (2017).
- Peter R. Blanpied, Anita R. Gross, James M. Elliott, Laurie Lee Devaney, Derek Clewley, David M. Walton, Cheryl Sparks, and Eric K. Robertson, Neck Pain: Revision 2017, Journal of Orthopaedic & Sports Physical Therapy 2017 47:7, A1-A83.
- Hogg-Johnson S, van der Velde G, Carroll LJ, et al. Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders. The burden and determinants of neck pain in the general population: results of the bone and joint decade 2000-2010 task force on neck pain and its associated disorders. Spine 2008;33(suppl):S39-51doi:10.1097/ BRS.0b013e31816454c8.
- Côté P, van der Velde G, Cassidy JD, et al. The burden and determinants of neck pain in workers: results of the bone and joint decade 2000-2010 task force on neck pain and its associated disorders. J Manipulative Physiol Ther 2009;32(Suppl):S70-86doi:10.1016/j.jmpt.2008.11.012.
- Rao R. Neck pain, cervical radiculopathy, and cervical myelopathy: pathophysiology, natural history, and clinical evaluation. J Bone Joint Surg Am. 2002;84-A:1872-1881.
- George SZ, Beneciuk JM, Bialosky JE, et al. Development of a reviewof-systems screening tool for orthopaedic physical therapists: results from the Optimal Screening for Prediction of Referral and Outcome (OSPRO) cohort. J Orthop Sports Phys Ther. 2015;45:512-526. https://doi. org/10.2519/jospt.2015.5900
- C. Razzano, M. Paoloni, A. Cerino, Linee guida ed evidenze scientifiche nella riabilitazione della cervicalgia, Linee guida ed evidenze scientifiche in medicina fisica e riabilitativa, p. 299.
- Walton DM, Carroll LJ, Kasch H, et al. An overview of systematic reviews on prognostic factors in neck pain: results from the International Collaboration on Neck Pain (ICON) Project. Open Orthop J. 2013;7:494–505.
- Vasseljen O, Woodhouse A, Bjørngaard JH, Leivseth L. Natural course of acute neck and low back pain in the general population: the HUNT study. Pain 2013;154:1237-44doi:10.1016/j.pain.2013.03.032
- Christensen JO, Knardahl S. Time-course of occupational psychological and social factors as predictors of new-onset and persistent neck pain: a three-wave prospective study over 4 years. Pain 2014;155:1262-71doi: 10.1016/j.pain.2014.03.02
