Frattura di Jones
Ecco una guida per il fisioterapista sulla valutazione e gestione della frattura di Jones.
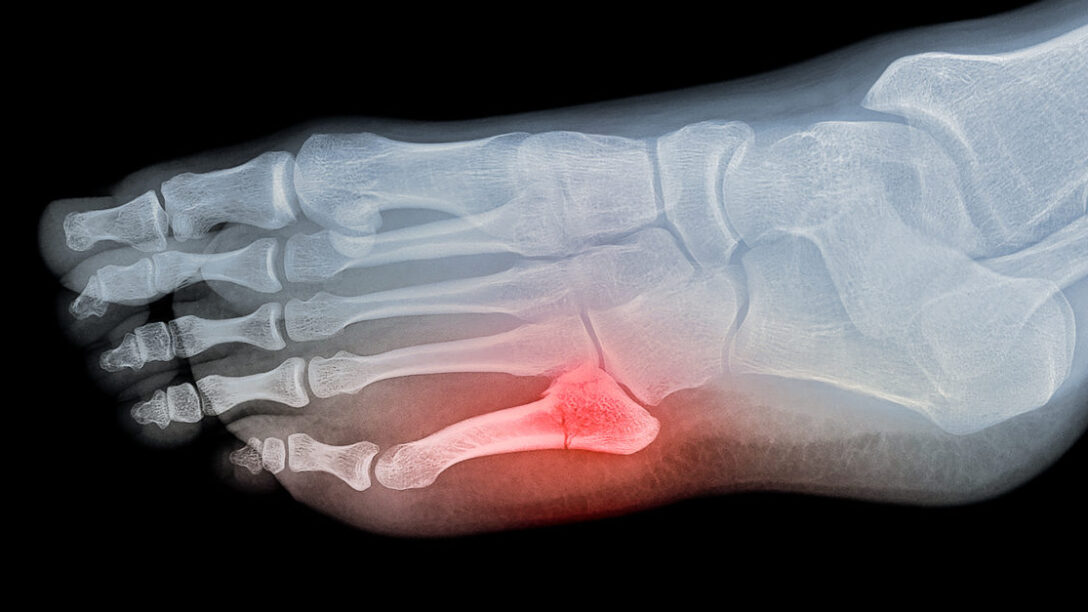
La frattura di Jones è una lesione che colpisce la base del quinto metatarso, l’osso lungo esterno del piede, in una zona specifica chiamata giunzione meta-diafisaria prossimale. Le fratture delle ossa metatarsali sono un infortunio comune che si presenta con un’incidenza segnalata di 6,7 fratture ogni 10.000 persone1,4. Tra queste, circa il 30% interessa specificatamente la base del quinto osso metatarsale4 facendone una delle fratture da più comuni non solo dei metatarsi, ma degli arti inferiori in generale, rappresentando tra il 35% e il 75% di tutte le fratture al piede2,4.
L’incidenza della frattura del quinto metatarso varia anche a seconda dell’età del soggetto e dall’eventuale sport praticato. Infatti, in studi recenti, essa rappresenta il 10% di tutti gli infortuni sportivi con un’incidenza maggiore negli uomini rispetto alle donne e con una frequenza maggiore nella gamba dominante8. Le fratture prossimali del quinto metatarso sono così tra gli infortuni più comuni negli atleti6,8.
Tra le fratture alla base del quinto osso metatarsale più caratterizzate in letteratura è presente quella originariamente descritta da Sir Robert Jones nel 1902. Egli delineò 6 casi di frattura della base del quinto metatarso (MT5) tutti guariti con terapia non chirurgica; incluso il suo caso personale, che avvenne in seguito a una distorsione mentre ballava1,3,4,6,8.
Il termine si è in seguito reso ampiamente popolare in clinica facendo classificare la maggior parte delle fratture del metatarso prossimale come “fratture di Jones”. Questa vaghezza è un problema fondamentale in letteratura, poiché i termini utilizzati non specificano chiaramente i tipi di frattura, sebbene questi siano in realtà diversi. Vi è quindi in generale poca chiarezza sulla classificazione e sul trattamento migliore per questo tipo di fratture1,3,4,6.
Al fine di mettere ordine, le fratture alla base del quinto metatarso sono ora generalmente riconosciute secondo tre distinti modelli in base alla loro posizione rispetto alla giunzione metafisaria-diafisaria secondo la classificazione di Lawrence e Botte del 1993. Questi sono:
- la frattura in Zona 1 da avulsione della tuberosità;
- la vera frattura “Jones” alla giunzione meta-diafisaria, detta Zona 2;
- la frattura in area diafisaria altrimenti detta in Zona 3.
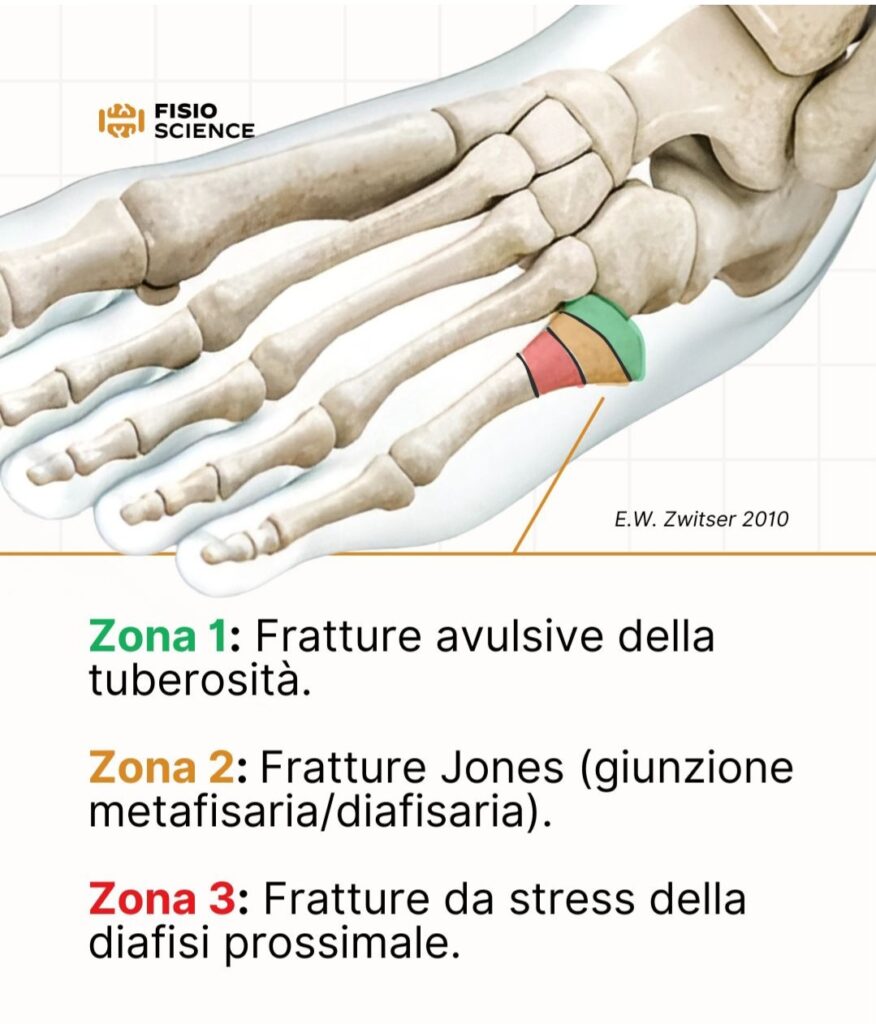
Le fratture da avulsione della tuberosità (zona 1) sono anche chiamate pseudo-fratture di Jones e risultano il modello di frattura metatarsale in realtà più comune, con un alto tasso di consolidazione e buoni risultati funzionali riferiti dai pazienti3,4,6,7,8.
Tutto il dibattito sul tema della classificazione delle fratture alla base di quinto metatarso deve la sua ragione alla necessità di una accurata gestione di questa lesione, poiché una conduzione maldestra del trattamento può essere causa di ritardo nella consolidazione delle fratture e di altre complicazioni.
Già nel 1927 Carp et al. notarono la difficoltà nel raggiungere la consolidazione di tali fratture mediante la sola immobilizzazione e citarono l’insufficienza vascolare come potenziale causa. Nel 1992 Smith et al. descrissero l’apporto ematico del quinto metatarso in un modello cadaverico e definirono l’area uno “spartiacque” tra i rami terminali dell’arteria nutritizia distalmente e le perforanti metafisarie orientate in modo casuale prossimalmente: una frattura in quest’area rischia una scarsa guarigione non solo a causa delle elevate forze meccaniche applicate durante, ad esempio, la pratica sportiva ma anche per lo scarso apporto ematico6.
In aggiunta, nella pratica chirurgica, vi è una certa riluttanza a consentire l’uso di ortesi più funzionali che permetterebbero un carico precoce ai pazienti a causa del tendine del muscolo peroneo breve che si inserisce alla base del quinto metatarso e del conseguente timore che esso possa spostare la rima di frattura nel caso fosse consentita la mobilizzazione della caviglia. Sono stati segnalati tassi elevati di ritardo di consolidazione e pseudoartrosi a seguito di trattamento non chirurgico di una frattura della base del quinto metatarso e anche questo potrebbe aver contribuito5.
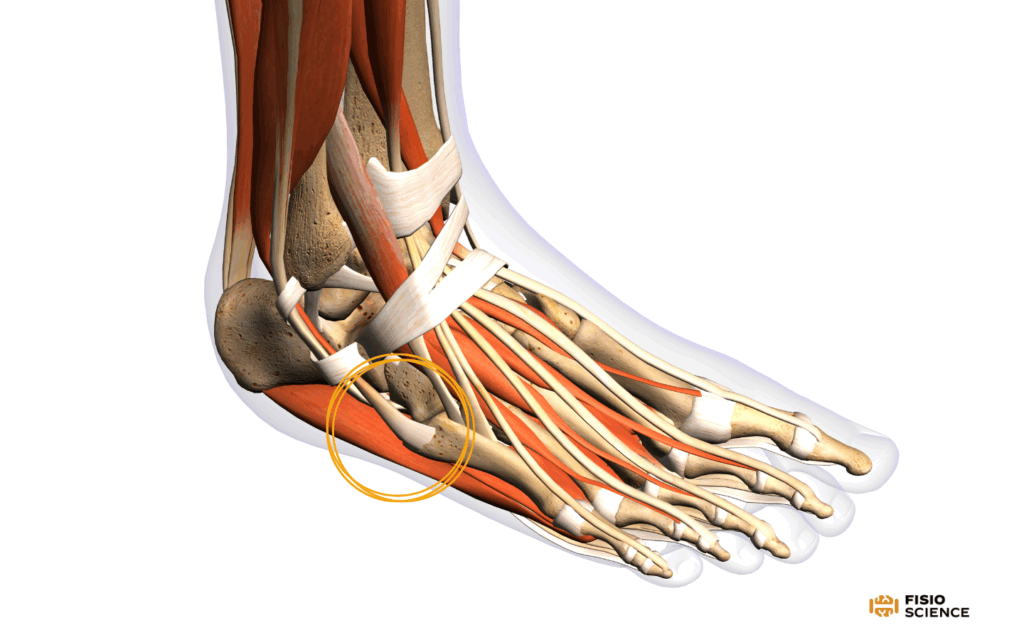
Tuttavia, è doveroso specificare che è stato riscontrato che le fratture in zona 1 si verificano all’interno dell’impronta del tendine sono meno influenzate dalla trazione del muscolo peroneo breve durante la mobilizzazione della caviglia. Inoltre, poiché le fratture da avulsione si verificano nella porzione più prossimale del quinto metatarso, dove l’osso è spugnoso, sembra esserci una vascolarizzazione adeguata in questo territorio5.
Una classificazione più semplice che guidi la gestione delle fratture alla base del quinto metatarso è stata suggerita da Polzer et al. che, dopo aver esaminato la classificazione precedente, ha suddiviso le fratture del quinto metatarso in due sottogruppi a seconda della posizione della frattura rispetto al limite distale dell’articolazione inter-metatarsale tra IV e V metatarso. Secondo Polzer, le fratture prossimali a questa articolazione possono essere gestite conservativamente.
Al contrario, tutte le fratture distali ad essa dovrebbero essere gestite chirurgicamente per evitare un alto tasso di pseudoartrosi e consentire il ritorno all’attività sportiva. Di conseguenza, il termine “frattura di Jones” dovrebbe essere completamente evitato secondo gli autori più autorevoli poiché non sembrano esserci differenze di intervento tra le fratture di Zona 1 e quelle di Zona 2. Tali fratture sarebbero quindi da denominare epimetafisarie. Al contrario, le fratture metadiafisarie sono quelle all’estremità distale dell’articolazione tra il quarto e quinto metatarso (ovvero Zona 3) e sono suscettibili di intervento chirurgico4,6.
Frattura di Jones: tipologia di paziente
I sintomi di una frattura alla base del quinto metatarso possono includere quanto segue:
- dolore nella parte laterale del piede e sensibilità aumentata al tatto nel territorio interessato8;
- gonfiore7,8;
- difficoltà a camminare o ad appoggiare il piede interessato8;
- non sembra essere tipicamente riscontrabile ematoma in questo tipo di frattura7.
È importante segnalare però che sintomi prodromici sono comunemente riportati per 10-14 giorni dagli atleti che fanno successivamente esperienza di frattura acuta alla base del quinto metatarso (dall’8% al 45%). Nessun autore ha riportato gli esiti a lungo termine dei pazienti con sintomi prodromici rispetto a quelli senza e solo un piccolo numero di studi ha quantificato la percentuale di coloro che presentavano questi sintomi.
Tuttavia, è bene sostenere anche un modo alternativo di considerare le fratture acute alla base del quinto metatarso: un ritorno a subire delle forze che sono probabilmente esacerbate da una meccanica del piede alterata come un piede cavo-varo, un metatarso addotto o una testa del quinto metatarso prominente6.
Patofisiologia
Si ritiene che il meccanismo di lesione nelle fratture acute sia una notevole forza di adduzione applicata alla caviglia mentre questa si trova in flessione plantare con la maggior parte del peso corporeo sulle teste metatarsali6.
Queste forze sono, come anticipato, probabilmente esacerbate da alterazioni meccaniche del piede come la presenza di un aumentato cavo\varismo, un metatarso addotto o una prominenza della testa del quinto metatarso. Tutte queste considerazioni indicano però che lo stress ripetuto è un grande fattore di rischio per le fratture e, infatti, una chiara distinzione tra fratture acute e quelle da stress è alquanto limitata in letteratura6.
A livello patofisiologico è poi da ricordare la peculiare vascolarizzazione della base del quinto metatarso descritta come zona “spartiacque” da Smith et al. nel 19921,2,6 poiché, a causa di questo, il tasso di successo per quanto riguarda la consolidazione è più basso rispetto ad altre fratture2.
Diagnosi differenziale
Il sospetto di frattura, a prescindere dalla sua posizione, porta sempre con sé la necessità di un consulto urgente da parte dello specialista traumatologo. In questo senso, la diagnosi differenziale sarà rivolta più all’individuazione degli eventuali siti di lesione che a una disamina delle patologie simili.
Infatti, sebbene la raccolta anamnestica e l’esame obiettivo possano essere indicativi di infortuni diversi, solo attraverso l’indagine strumentale tramite RX, RMN o TC sarà possibile riscontrare e localizzare eventuali fratture con certezza.
Elementi anamnestici
Sebbene questa lesione sia stata studiata nel corso degli anni, non esiste un consenso uniforme sui rischi più rilevanti e conseguentemente sui report anamnestici più indicativi di una prossima frattura acuta della base del quinto metatarso8. Ad esempio, nessuna differenza statisticamente significativa nell’indice di massa corporea o nell’etnia è stata riscontrata in termini di guarigione della frattura1.
Al contrario, sono sicuramente identificabili elementi intrinseci ricorrenti quali:
- una correlazione più elevata tra fratture metatarsali e livelli più bassi di densità minerale ossea2,8;
- giovani atleti (età media compresa tra i 20,3 e i 27 anni) che praticano sport in cui vi è una ripetuta attività saltatoria1,6,8;
- alterata biomeccanica del piede come piede piatto8, piede cavo-varo6,8, carico assiale shiftato inverso2, una prominente testa del quinto metatarso6 o un metatarso addotto6 (che ha portato a un aumento di 2,4 volte del rischio di fratture); sono stati identificati anche i quinti metatarsi lunghi, dritti e stretti6;
- tecnica di corsa inadeguata con pronazione eccessiva8;
Le variabili estrinseche associate alle fratture del quinto metatarso includono invece:
- l’esecuzione di manovre critiche soprattutto negli sport ad alto impatto e che comportano cadute, improvvisi cambi di direzione, salti, accelerazioni o movimenti ripetitivi del piede su superfici dure8;
- la pratica di sport che necessitano di calzature e solette rigide8;
- il calcio, che è l’attività sportiva che presenta un rischio maggiore di frattura del quinto metatarso8.
Inoltre, va qui segnalato che il 40% delle fratture nei giocatori di calcio d’élite si è verificato durante i primi 3 mesi della stagione o nella pre-season, quando si poneva l’accento sulla forza e sulla resistenza dopo un periodo di riposo tra le stagioni6.
Inoltre, il Return-To-Play (RTP) è un fattore determinante per le fratture recidive negli atleti d’élite. Questo fa presumere una probabile riluttanza a riferire i sintomi prodromici di frattura per una certa impazienza rispetto a un RTP precoce o a un esordio stagionale esplosivo.

Anche la giovane età potrebbe essere un fattore surrogato al passaggio da un livello di partecipazione universitario a uno d’élite con un aumento dello stress meccanico non segnalato. I risultati verrebbero confermati anche da uno studio condotto nella National Football League, dove quasi la metà delle fratture alla base del quinto metatarso si è verificata o durante la stagione da esordiente dei giocatori o prima, e comunque il 76% si è verificato entro le prime 3 stagioni dall’esordio6.
I giocatori ad alto rischio dovrebbero quindi essere informati che i sintomi prodromici potrebbero proteggere da un’imminente frattura6.
Esame obiettivo e valutazione
Essendo la frattura una problematica tipicamente legata al danno tissutale dell’osso e spesso dei tessuti molli circostanti, all’esame obiettivo saranno riscontrabili i tipici segni di patologia generale:
- calore;
- ematoma (non sempre);
- gonfiore;
- dolore;
- deficit funzionale.
Trattamento
La frattura prossimale del quinto metatarso può essere trattata chirurgicamente o conservativamente. Non è ancora stata individuata la strategia terapeutica più adatta per la gestione2,7.
Il tipo di trattamento per una frattura del quinto metatarso dipende in primis dalla gravità della lesione. Nei casi lievi, potrebbe essere sufficiente tenere sufficientemente a riposo il piede per controllare il dolore e utilizzare un gesso o una stecca per mantenere l’osso in posizione durante la guarigione. In altri casi potrebbe essere necessario un intervento chirurgico per correggere la frattura8. Inoltre, la differenziazione del trattamento dovrebbe avvenire in base alle zone di frattura.
Le fratture in zona I e II dovrebbero essere trattate con una terapia funzionale precoce e non sembra esserci motivo di considerare le fratture in zona I e II come due entità separate, poiché i risultati nei due gruppi sono simili. Al contrario, le fratture in zona III dovrebbero essere trattate principalmente chirurgicamente4.
In particolare, è stato riscontrato che le fratture in zona I da avulsione sono meno influenzate dalla trazione del peroneo breve durante la mobilizzazione della caviglia. Al contrario, il tendine del peroneo breve sembra avere un effetto stabilizzante su questo tipo di fratture.
Inoltre, l’osso in questa zona è più spugnoso e dunque maggiormente vascolarizzato. Ortesi quali le scarpe con suola rigida presentano quindi numerosi vantaggi rispetto ad altri supporti ortopedici rigidi nel trattamento di questo specifico infortunio. Sia in termini di qualità della vita del paziente, sia per il ripristino del movimento. Le scarpe a suola rigida riducono infine il rischio di sviluppare atrofia muscolare e prevengono osteoporosi e trombosi venosa profonda5.
Per la maggior parte delle fratture della tuberosità del quinto metatarso viene dunque raccomandato un programma conservativo che include 2-3 settimane di immobilizzazione con gesso e carico a tolleranza seguite da un graduale aumento delle attività e dal rinforzo muscolare. Con questo schema si prevede che i pazienti raggiungano la funzionalità e i livelli di dolore pre-infortunio entro 8-12 settimane.
In altri modelli di terapia conservativa viene tuttavia applicato un gesso non portante ed è possibile utilizzare un’ortesi portante solo successivamente ad aver istruito il paziente a limitare il carico sull’arto per un periodo di 6-8 settimane. Il vantaggio della soluzione conservativa risiede nell’assenza di un intervento chirurgico vero e proprio; gli svantaggi derivano della limitazione della mobilità e includono il rischio di trombosi venosa profonda (TVP) e la lunga convalescenza3,7.
Le misure chirurgiche solitamente includono una fissazione interna. In genere, per l’osteosintesi di questa frattura vengono utilizzate viti a trazione. Altri suggeriscono la spongioplastica o l’innesto cortico-spongioso come metodo di intervento. Il vantaggio della soluzione chirurgica risiede nella stabilità indotta che consente carico, riabilitazione e recupero precoci, favorendo quindi anche un ritorno rapido all’attività sportiva. Di conseguenza, il trattamento chirurgico di questa frattura sta diventando lo standard negli atleti, mentre la gestione non chirurgica viene prediletta soprattutto nelle fratture da avulsione della tuberosità2,6,7.
Prognosi
La vaghezza del termine “frattura di Jones” utilizzato aspecificatamente al posto di una classificazione adeguata delle fratture alla base del quinto metatarso aumenta, nell’analisi della prognosi dei trattamenti di questo infortunio, le problematiche relative all’inquadramento sul miglior approccio.
Nello studio di Choi, Young Rak et al., il carico tollerato in una scarpa con suola rigida per una frattura da avulsione della base del quinto metatarso non è risultato inferiore all’uso di un gesso corto, come valutato con VAS a 6 mesi dalla frattura. Il livello di soddisfazione riferito dai pazienti è stato simile tra i gruppi ma il tempo di ritorno all’attività pre-infortunio è stato più breve nel gruppo con scarpa con suola rigida5.
Tuttavia, nello studio di Khan, Shawn et al., si sottolinea come nonostante l’eterogeneità delle opzioni terapeutiche, i risultati per tutte le tecniche siano stati comparabili. I casi di pseudoartrosi riportati in letteratura variano dall’1 al 19% con la maggior parte dei casi asintomatici3.
Gran parte degli studi presi in considerazione per la stesura di questo articolo, soprattutto inerenti alla popolazione sportiva, tende però a prediligere l’approccio chirurgico sebbene sia doveroso ribadire che l’imprecisione del termine potrebbe indicare un ventaglio ampio di infortuni diversi.
Yates, Jeffrey et al. analizzando criteri quali: tempo di consolidazione, tasso di pseudoartrosi, tempo dedicato all’attività sportiva, tempo di assenza dal lavoro e complicanze derivanti dal trattamento mostrano una differenza significativa nei risultati dei pazienti trattati chirurgicamente rispetto a quelli trattati con la terapia conservativa sia per tempi di consolidamento che per il ritorno alle attività fisiche. I casi di pseudoartrosi sono inferiori nel primo gruppo con un intervallo compreso tra lo 0 e l’11% mentre il trattamento conservativo ha mostrato un intervallo di pseudoartrosi compreso tra l’11 e il 50%.
Inoltre, si sono verificate più complicanze nei gruppi non operati: le complicanze comuni includevano recidive di fratture, ritardo di consolidazione e pseudoartrosi1.
Nella revisione di Wang Y, Gan X, Li K, Ma T, Zhang Y, vengono riportati gli effetti benefici degli interventi chirurgici rispetto agli interventi non chirurgici nel ridurre il tasso di pseudoartrosi, la durata della consolidazione, la durata del ritorno alle attività, la durata del ritorno allo sport, la VAS e l’aumento del punteggio della scala American Orthopedic Foot & Ankle2.
Demel, J et al. suggeriscono che la soluzione chirurgica sia superiore a quella conservativa offrendo un tasso di guarigione migliore dopo 6 settimane, un successo soggettivo assoluto del trattamento dopo 12 settimane, la possibilità di un carico quasi immediato dell’arto infortunato e nessuna complicazione7.
Ma è lo studio di Ortiz-Lango, Luis Angel et al. quello più vicino al mondo dello sport. In questo studio il tasso di Return To Play (RTP) dopo il trattamento chirurgico degli atleti con fratture di Jones era del 98,4% mentre il tasso di RTP con la gestione non chirurgica è stato solo del 71%, differenza significativa sia clinicamente che statisticamente (P<0,001).
Il tempo di RTP dopo la gestione chirurgica ha presentato una media di 9,7 settimane dall’intervento chirurgico contro le 13,1 settimane necessarie alla gestione non chirurgica. La fissazione con vite intramuscolare si è dimostrata superiore alla gestione non chirurgica anche per il tasso di consolidazione più elevato, il tempo di consolidazione più breve e a risultati funzionali migliori. Il tasso medio di recidive è stato del 5,6% dopo la fissazione chirurgica, quello delle fratture trattate non chirurgicamente è stato del 18,5%6.
Sempre nello stesso studio veniva tuttavia sottolineato che variabili come un’elevata massa corporea in relazione alle dimensioni delle viti degli impianti era associata a una maggiore probabilità di recidiva, e che il 32% dei pazienti ha segnalato un lieve fastidio dovuto alla testa della vite portando a considerare sempre più spesso impianti con viti senza testa nei soggetti sportivi6.
-
- Yates, Jeffrey et al. “Jones fracture of the fifth metatarsal: Is operative intervention justified? A systematic review of the literature and meta-analysis of results.” Foot (Edinburgh, Scotland)vol. 25,4 (2015): 251-7. doi:10.1016/j.foot.2015.08.001
- Wang Y, Gan X, Li K, Ma T, Zhang Y (2020) Comparison of operative and non-operative management of fifth metatarsal base fracture: A meta-analysis. PLoS ONE 15(8): e0237151. https://doi.org/10.1371/journal.pone.0237151
- Khan, Shawn et al. “Acute Fifth Metatarsal Tuberosity Fractures: A Systematic Review of Nonoperative Treatment.” PM & R : the journal of injury, function, and rehabilitationvol. 13,4 (2021): 405-411. doi:10.1002/pmrj.12427
- Herterich V, Baumbach SF, Kaiser A, Böcker W, Polzer H: Fifth metatarsal frac ture—a systematic review of the treatment of fractures of the base of the fifth metatarsal bone. Dtsch Arztebl Int 2021; 118: 587–94. DOI: 10.3238/arztebl.m2021.0231
- Choi, Young Rak et al. “Hard-Soled Shoe Versus Short Leg Cast for a Fifth Metatarsal Base Avulsion Fracture: A Multicenter, Noninferiority, Randomized Controlled Trial.” The Journal of bone and joint surgery. American volumevol. 103,1 (2021): 23-29. doi:10.2106/JBJS.20.00777
- Attia, Ahmed Khalil et al. “Return to Play and Fracture Union After the Surgical Management of Jones Fractures in Athletes: A Systematic Review and Meta-analysis.” The American journal of sports medicinevol. 49,12 (2021): 3422-3436. doi:10.1177/0363546521990020
- Demel, J et al. “5th Metatarsal Jones Fracture – To Treat Conservatively, or Surgically Using Headless Double-Threaded Herbert Screw?.” “Jonesova zlomenina 5. metatarzu – léčit konzervativně nebo chirurgicky bezhlavičkovým dvouzávitovým Herbertovým šroubem?.” Acta chirurgiae orthopaedicae et traumatologiae Cechoslovacavol. 90,1 (2023): 53-58.
- Ortiz-Lango, Luis Angel et al. “An overview of the risk factors for producing fifth metatarsal fracture in sports activities: A systematic review.” Journal of foot and ankle researchvol. 17,4 (2024): e70012. doi:10.1002/jfa2.70012