Pubalgia – Groin Pain
Ecco una guida per il fisioterapista sulla valutazione e gestione della pubalgia, chiamata più propriamente Groin Pain.
Quando si parla di Groin Pain (nel gergo comune Pubalgia) ci si riferisce a una sintomatologia dolorosa nella zona inguinale che può derivare da molteplici cause.
Solitamente, questa problematica si verifica negli atleti che praticano sport ad alta intensità, i quali prevedono energici cambi di direzione e/o movimenti ripetuti dell’articolazione dell’anca. Ne sono da esempio il calcio, l’hockey sul ghiaccio, la corsa, il rugby e il tennis1. A essere colpiti da questa patologia sono soprattutto gli atleti di sesso maschile e, nella maggior parte dei casi, essa è provocata da un precedente trauma o da una sindrome da sovraccarico (overuse).
La pubalgia, oltre a essere una problematica difficile da diagnosticare con esattezza, risulta complicata anche nella gestione2. Data la natura multifattoriale e i diversi scenari clinici possibili, nel corso degli anni ci sono stati numerosi disaccordi sui criteri per la diagnosi, sulla terminologia (la più accreditata oggi è appunto Groin Pain), sulla definizione e sulla classificazione3.
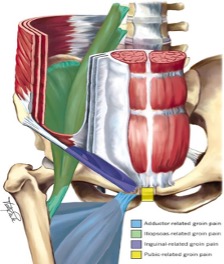
Col tempo, lo studio e l’approfondimento delle patologie che riguardano l’articolazione dell’anca hanno reso più completa (ma anche più complessa) la diagnosi del groin pain4. Negli ultimi decenni, numerosi ricercatori hanno contribuito, oltre che a rendere il processo diagnostico più accurato, a stabilire anche una terminologia più chiara e a migliorare la gestione del paziente con questa problematica, suddividendola in cinque gruppi (Adductor-related, Pubic-related, Ileopsoas-related, Inguinal-related, Hip-related) che approfondiremo nei prossimi paragrafi.
Tipologia di paziente
Come già scritto in precedenza, il Groin Pain è più comune negli atleti che praticano sport multidirezionali e ad alta velocità. Nonostante risulti più frequente negli uomini5, si verifica anche nelle donne ed è di solito causato da fratture da stress della regione pelvica6.
Negli atleti di sesso maschile, le cause più comuni sono le problematiche muscolo-tendinee da overuse dell’adduttore lungo, del retto del femore e dell’ileopsoas7, oppure dei traumi che provocano lesioni tendinee o della giunzione mio-tendinea. A questo proposito, le lesioni acute del retto del femore si verificano sovente durante la calciata e lo sprint, mentre quelle dell’ileopsoas (molto rare) durante i cambi di direzione8.
Anche le problematiche da overuse sono causate da movimenti rapidi, energici e ripetuti nel tempo, e colpiscono soprattutto gli atleti sottoposti a numerosi sprint e i ballerini (in questi ultimi sono interessati spesso i flessori dell’anca e/o l’articolazione stessa)9.
Secondo le statistiche, alla pubalgia sono più predisposti gli atleti adolescenti, in quanto il loro scheletro risulta ancora immaturo. Attività come sprint e calciate energiche possono provocare delle fratture da avulsione soprattutto sulla spina iliaca antero-inferiore (SIAI), sulla spina iliaca antero-superiore (SIAS) e sulla sinfisi pubica, che è appunto l’ultima parte dello scheletro umano a raggiungere la completa maturazione10. Sono più predisposti inoltre gli individui che hanno avuto una storia di patologie dell’articolazione coxo-femorale come l’epifisiolisi, la malattia di Legg-Calvè-Perthes e la displasia dell’anca.
Il Groin Pain è presente anche nella popolazione più anziana, ma in questo caso si presenta sotto forma di problematiche degenerative come l’osteoartrosi dell’anca11.
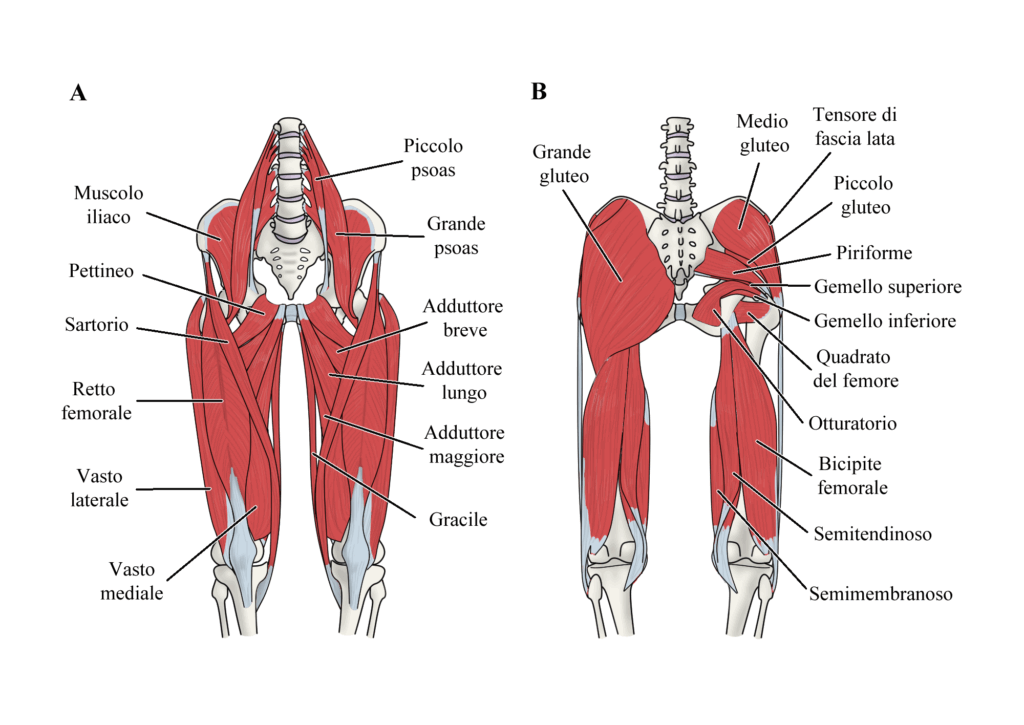
Esame clinico e classificazione del Groin Pain
Vediamo adesso quali sono i passaggi fondamentali di un esame clinico che serva a escludere patologie più gravi e a classificare il nostro paziente in uno dei cinque gruppi del Groin Pain.
Ricerca di Red Flags
Patologie gravi alla base della pubalgia sono rare ma possibili. Per questo motivo bisogna imparare a conoscere le caratteristiche, i segni e i sintomi che possono farci sorgere il sospetto che il paziente in questione non sia di nostra competenza.
In generale, le bandiere rosse (Red Flags) che devono farci insospettire sono le stesse che ritroviamo nella valutazione di qualsiasi altra condizione e, dunque:
- storia di trauma;
- febbre;
- perdita di peso inspiegabile;
- dolore nella minzione (disuria);
- dolore notturno;
- utilizzo prolungato di corticosteroidi12.
In presenza di fattori come quelli sopracitati, soprattutto se in concomitanza tra loro (e dopo un ragionamento clinico che possa farci sorgere un minimo dubbio) è sempre opportuno inviare il paziente da uno specialista per ulteriori indagini.
Ovviamente, tra i disordini più probabili e meno auspicabili ci sono quelli che riguardano gli organi della zona addominale e pelvica13 e, tra i più maligni, troviamo il cancro alla prostata per gli uomini e agli organi riproduttivi per le donne, come anche delle eventuali metastasi che interessino la zona del bacino e quella inguinale.
Oltre alle patologie maligne, nelle red flags troviamo anche le condizioni scheletriche gravi come le fratture del collo femore (in questo caso, due test utili per escludere la patologia sono il patella-pubic percussion test, con sensibilità 95% ed LR- 0.07, e il fulcrum test, con sensibilità 88% ed LR- 0.92)14 e le necrosi avascolari, che possiamo escludere in caso di ROM preservato15. Nel caso in cui non siamo in grado di eliminare il sospetto delle problematiche citate, è utile inviare il paziente da uno specialista e sottoporlo a esami di imaging.
Per quanto concerne le fratture da stress, in una fase iniziale è meglio affidarsi alla risonanza magnetica (RM), in quanto l’RX potrebbe risultare negativa16.
Altre problematiche che possono presentarsi sono quelle di origine nervosa come le radicolopatie lombari (utili lo slump test e lo straight leg raise) e i disordini dell’articolazione sacro-iliaca (in questo caso possiamo servirci del thigh thrust test, con sensibilità 88% ed LR- 0.18, o della batteria di Laslett)17.
Test di valutazione
Una volta esclusa la probabile presenza di una patologia grave alla base, possiamo proseguire con l’esame clinico per cercare di classificare il tipo di Groin Pain del paziente in questione, servendoci dell’anamnesi e dei vari test di provocazione (palpazione, strech e test resistivi) delle strutture solitamente coinvolte.
Anamnesi
Informarsi sulla zona del dolore, sulla sua irradiazione e sulle caratteristiche. In una lesione muscolare o mio-tendinea acuta il dolore compare istantaneamente dopo l’evento traumatico, per quanto riguarda invece una problematica tendinea da overuse esso si presenta in maniera graduale.
Nello specifico, nelle fasi iniziali di una patologia da sovraccarico si avverte il sintomo all’inizio dell’attività e migliora col proseguire della stessa (effetto warm-up), ripresentandosi poi qualche ora dopo il termine della sessione sportiva oppure il giorno successivo. Nelle fasi tardive, invece, il dolore è costante e non permette all’atleta di praticare la propria attività.
Palpazione
A seconda delle zone di dolore riferite dal paziente durante l’anamnesi si possono andare a palpare le strutture coinvolte per testarne la sintomatologia. Di solito, le zone più colpite sono l’inserzione prossimale dell’adduttore lungo, la sinfisi pubica, l’inserzione dell’ileo-psoas (complicata da palpare) o del retto del femore e il canale inguinale.
In caso di trauma acuto, l’assenza di dolore alla palpazione dell’adduttore lungo e dei flessori esclude le lesioni di queste strutture con un’accuratezza pari al 90%18.
Test contro-resistenza
Allo stesso modo, si possono testare le strutture muscolari e tendinee coinvolte con dei test isometrici contro resistenza anche a vari gradi di angolazione, coinvolgendo a seconda dei casi i muscoli adduttori, i flessori di anca e la muscolatura addominale. Se durante la contrazione contro resistenza di uno dei seguenti gruppi muscolari il paziente avverte la sintomatologia familiare, il test potrà considerarsi positivo.
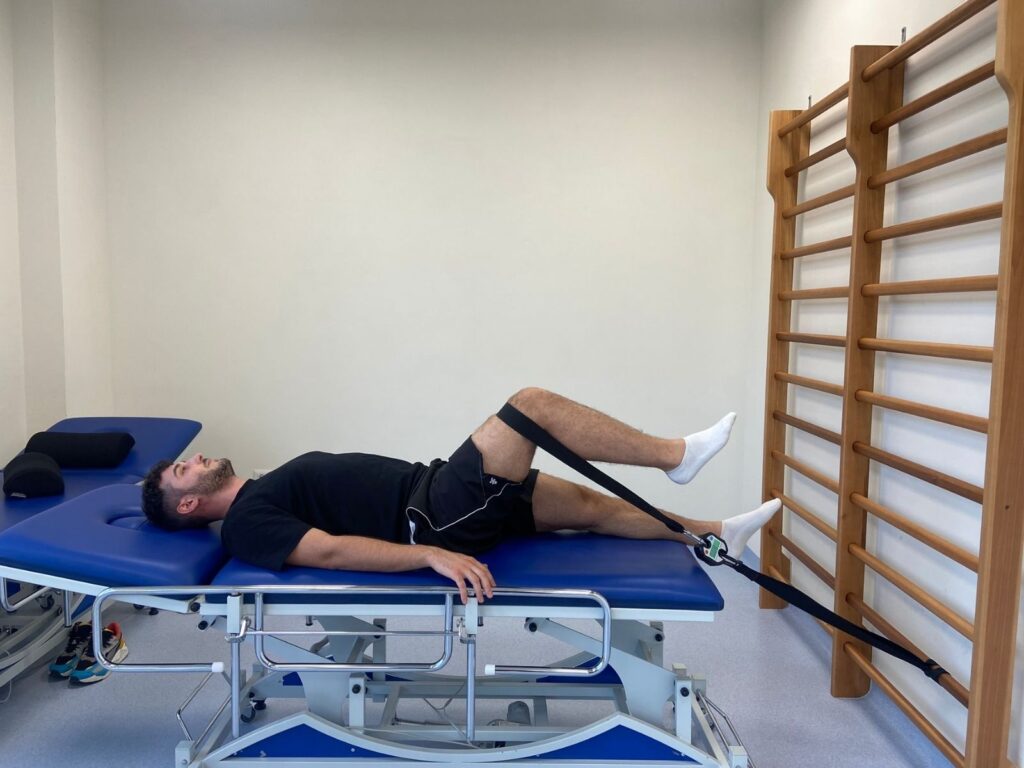
Stretch e valutazione del ROM
Nelle fasi acute di un trauma o nelle condizioni più gravi delle problematiche da overuse, lo stretch della struttura coinvolta potrebbe evocarne il sintomo e rappresentare un ulteriore dato di conferma dell’ipotesi diagnostica. La valutazione del ROM attivo e passivo dell’anca è inoltre utile per valutare problematiche articolari come l’impingement femoro-acetabolare (FAI).
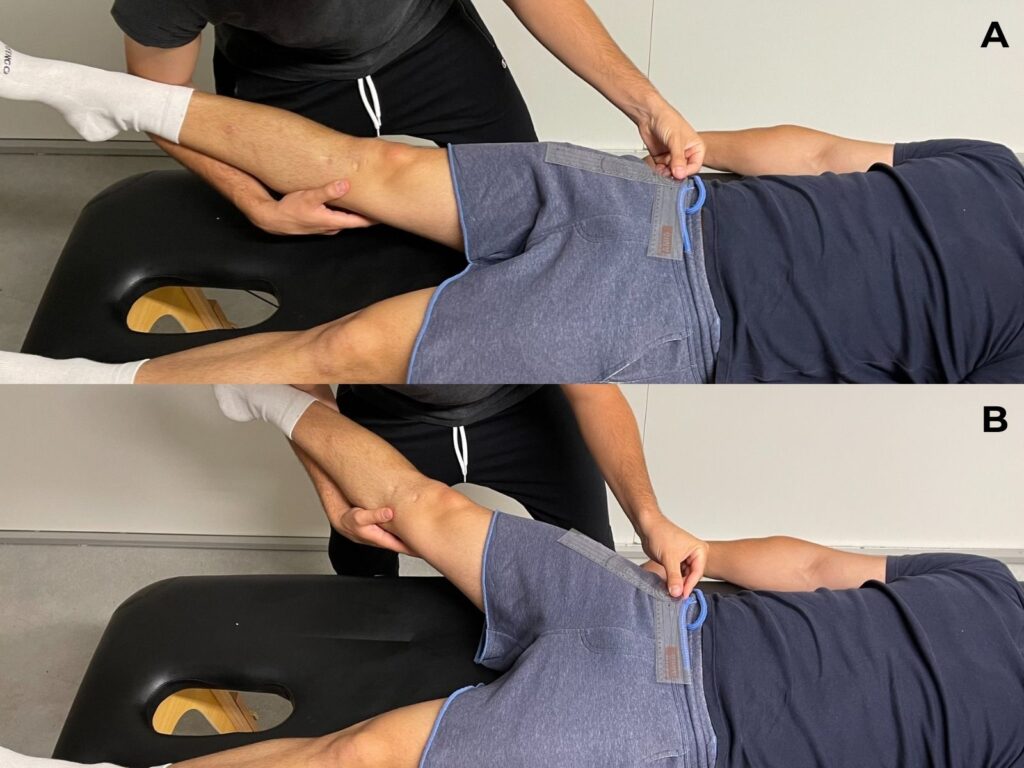
Classificazione
Dopo aver raccolto le informazioni tramite anamnesi ed esame clinico, possiamo provare a inquadrare il paziente in uno dei cinque gruppi di Groin Pain descritti nella tabella sottostante.
| Tipo di Groin Pain | Struttura coinvolta | Caratteristiche del sintomo | Risultati dell’esame clinico |
| Adductor-related groin pain | Inserzione prossimale dell’adduttore lungo. | Dolore sull’inserzione dell’adduttore lungo, può irradiare distalmente lungo la coscia mediale. | Test contro resistenza in adduzione positivo, associato a dolore alla palpazione dell’inserzione dell’adduttore, probabile dolore nello stretch in abduzione di anca19. |
| Pubic-related groin pain | Sinfisi pubica e zona circostante. | Dolore in zona sinfisi pubica e regione immediatamente circostante. Può somigliare all’adductor-related groin pain. | Dolore alla palpazione della sinfisi pubica e/o della zona circostante. Non risponde sempre ai test contro resistenza, ma potrebbero risultare positivi i test per gli addominali e per gli adduttori. |
| Ileopsoas-related groin pain | Inserzione distale dell’ileopsoas e/o inserzione prossimale del retto del femore (difficile discriminare con esattezza quale tra le due sia coinvolta)20. | Dolore nella zona anteriore e prossimale della coscia. Potrebbe somigliare o essere correlato a hip-related groin pain. | Dolore durante il test contro resistenza in flessione di anca, probabile dolore nello stretching in estensione di anca. |
| Inguinal-related groin pain | Canale inguinale. Spesso causato da ernie della regione inguinale. | Dolore nella zona inguinale che peggiora con l’attività, spesso provocato anche da un colpo di tosse o da uno starnuto. | Dolore alla palpazione del canale inguinale. Test di Valsalva positivo. Test contro resistenza degli addominali positivo. |
| Hip-related groin pain | Articolazione dell’anca. Negli atleti probabile impingement femoro-acetabolare (FAI). | In caso di FAI, dolore sulla zona anteriore e prossimale della coscia, a volte irradia fino al gluteo (come una morsa). Sintomo compare in determinate posizioni (specialmente in flessione di anca) o durante movimenti ripetuti. Si possono avvertire rigidità e sensazione di instabilità. | Utili tutti i test per valutare l’articolazione dell’anca ed eventualmente tecniche di imaging. ROM ridotto (soprattutto la flessione e la rotazione interna di anca)21. |
Imaging
Si può ricorrere alle tecniche di imaging nel momento in cui ci sia il sospetto di patologie importanti oppure in caso di lesioni muscolari/tendinee acute (in questo caso ecografia o RM) con lo scopo di valutarne l’entità22.
Invece, nella maggior parte dei casi in cui il paziente risulti “facilmente” collocabile in una delle cinque classificazioni del Groin Pain, l’imaging non serve a migliorare l’outcome23.
Infatti, diverse alterazioni agli esami strumentali si possono riscontrare sia in pazienti sintomatici che asintomatici. Ad esempio, un edema osseo nella regione della sinfisi pubica (il termine osteite pubica non è più accettato) si può trovare sia in atleti con adductor-related e pubic-related groin pain e sia in atleti asintomatici. Esso indica semplicemente una reazione allo stress di questa struttura ossea che non sempre provoca sintomi. È noto però che, nei pazienti sintomatici, nel caso di edema osseo severo i tempi di recupero saranno più lunghi.
Le tecniche di imaging sono inoltre utili per valutare le patologie di anca come appunto il FAI. In questo caso, grazie all’RX antero-posteriore si può classificare il tipo di FAI (pincer, cam o misto), mentre per le lesioni cartilaginee e/o del labbro acetabolare è meglio ricorrere alla risonanza magnetica.
Esame fisico dell’atleta con pubalgia
Dopo aver approfondito la problematica, è molto utile saper valutare anche l’atleta con Groin Pain. Essendo un problema che coinvolge soprattutto la popolazione sportiva, risulta di fondamentale importanza intraprendere un percorso che miri a recuperare del tutto il paziente e che lo riporti ai livelli di performance pre-infortunio.
Il Groin Pain viene spesso sottovalutato e/o ignorato nelle fasi iniziali, e molti atleti continuano a giocare con il dolore fino a che esso non diventa invalidante. Ciò porta a due complicanze: la prima è l’aggravamento della patologia, la seconda è l’attuazione di strategie di compenso acquisite durante l’attività praticata con dolore, che si traducono in una minor qualità della performance24.
Per valutare a 360° un atleta con Groin Pain si può ricorrere, oltre che all’esame clinico descritto in precedenza, a un esame fisico che miri a quantificare i seguenti parametri:
- misurazione del ROM dell’anca;
- forza muscolare dei maggiori gruppi coinvolti;
- test funzionali per valutare il livello di performance;
- questionari auto-riportati dal paziente (PROMs) come ulteriore misura di outcome.
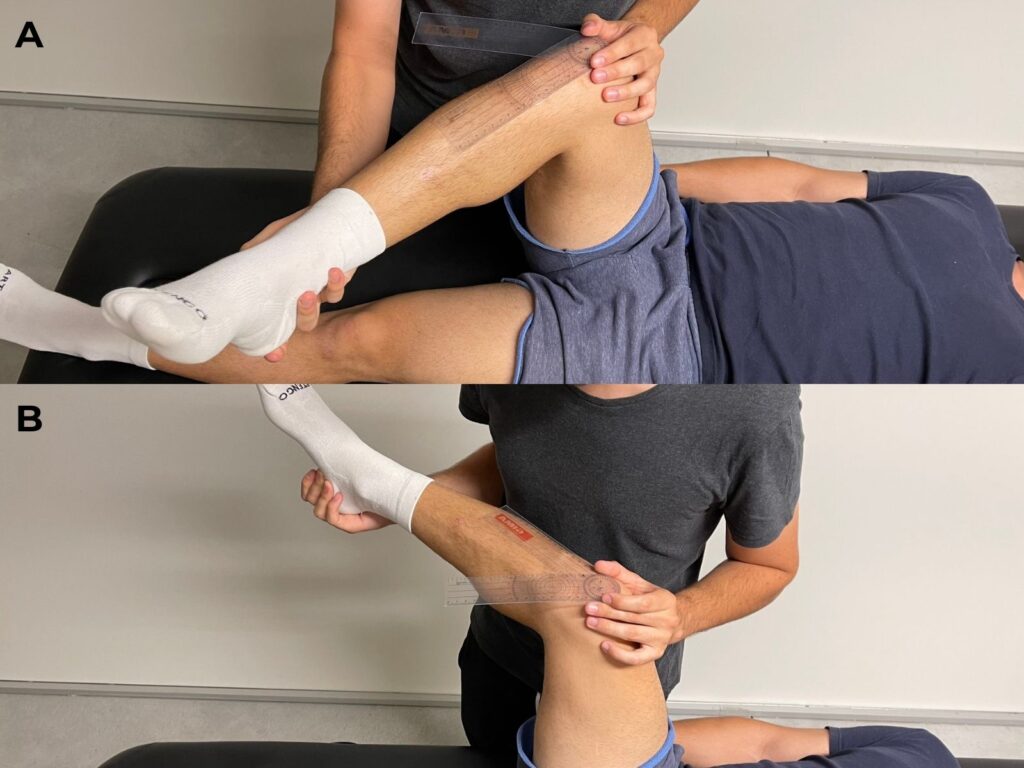
Valutazione del ROM
Riguardo al range di movimento, si è sempre pensato che una ridotta rotazione interna di anca sia una caratteristica degli atleti con groin pain, ma in realtà non si hanno dati certi al riguardo. In una recente revisione sistematica si è visto che non ci sono differenze significative del ROM tra i pazienti con FAI e i pazienti asintomatici25.
La letteratura a oggi presente ci suggerisce, in attesa di ulteriori approfondimenti, che differenze di ROM maggiori di 5° tra i due lati potrebbero essere degne di attenzione e dovrebbero farci inserire nel programma di riabilitazione degli esercizi che mirino al ripristino del deficit ma, nonostante ciò, esso non deve essere considerato la causa del groin pain, dato che può derivare da molteplici fattori come la morfologia ossea, lo stato cartilagineo o una contrazione muscolare protettiva.
Valutazione della forza muscolare
Nei soggetti con Groin Pain appare chiara e sempre presente una riduzione di forza della muscolatura dell’anca26. Essa si riscontra soprattutto negli atleti con adductor-related, pubic-related ed hip related groin pain. In particolare, i muscoli più colpiti da questo deficit sono gli adduttori, seguiti poi dai muscoli addominali27, con differenze tra i due lati o rispetto alla media pari o superiori al 20%28.
Un test molto valido per valutare il sintomo e la forza degli adduttori è l’adductor squeeze strenght test29. Misurare la forza servendosi di un dinamometro e attuare strategie per recuperarla sono obiettivi fondamentali quando si ha a che fare con pazienti di questo tipo.
Se il groin pain ha colpito un solo lato del corpo, si può misurare la forza di entrambi i lati e calcolare il Limb Symmetry Index (LSI), ovvero il valore di forza in percentuale del lato colpito rispetto al lato sano. Nel caso in cui invece il groin pain sia bilaterale, si possono prendere in considerazione i punteggi medi della fetta di popolazione in questione (a seconda che si tratti di atleti o di normali individui). Oltre alla forza, durante un test resistito si può tener conto anche del parametro dolore servendosi della scala NPRS (Numeric Pain Rating Scale) con valori da 0 a 10.
Test funzionali e valutazione della performance
Ci sono vari test da poter utilizzare per valutare la funzione dell’anca e dell’arto inferiore. Una recente revisione sistematica suggerisce che il single-leg stance, il single-leg squat e lo star excursion balance test siano affidabili per avere un quadro completo dei pazienti con problematiche di anca (hip-related groin pain)30.
In pazienti che rientrano invece negli altri gruppi, potrebbe essere più utile un’analisi del movimento in 3D, se l’obiettivo è cercare di notare eventuali e minime differenze cinematiche tra i due arti31, ma trattandosi di dati difficili da interpretare e gestire, risulta più saggio affidarsi ai molteplici test utilizzati per valutare il Return to Sport (RTS) dopo un infortunio all’arto inferiore, che saranno descritti nei paragrafi successivi.
Misure di outcome auto-riportate
Gli atleti con groin pain mostrano una riduzione nel punteggio dei questionari auto-riportati che indagano parametri come: funzione, dolore, performance, partecipazione sportiva e qualità della vita32.
L’HAGOS (Copenaghen Hip and Groin Outcome Score) e l’iHOT33 (international Hip Outcome Tool) sono i questionari più affidabili ai quali si può ricorrere quando ci si trova davanti a un paziente con questa problematica33.
Gestione dell’atleta con pubalgia
In questo paragrafo descriveremo i trattamenti basati sulle migliori evidenze disponibili per quanto concerne la gestione degli atleti con groin pain, suddividendoli come sempre in cinque diversi gruppi (essendo che adductor-related e pubic-related rispondono allo stesso tipo di trattamento, verranno trattati insieme).
Adductor-related e Pubic-related groin pain
Per quanto riguarda il trattamento delle due problematiche in questione, la letteratura scientifica suggerisce che un percorso basato sull’esercizio terapeutico ha un’efficacia di gran lunga maggiore rispetto a un trattamento con terapie passive34. Affiancare all’esercizio delle tecniche di terapia manuale sugli adduttori o delle sedute con onde d’urto sembra velocizzare il return to sport35 ma con risultati finali simili in termini di sintomi e funzione rispetto a un percorso basato sul solo esercizio.
Secondo le statistiche, il 50-75% degli atleti che si affida a un percorso attivo ritorna a praticare sport ai livelli precedenti all’infortunio34. Compito fondamentale del fisioterapista è il monitoraggio del dolore, della forza (soprattutto dei muscoli adduttori e addominali) e della funzione, grazie al quale potrà scegliere e dosare con cura gli esercizi da assegnare.
Nel caso in cui il percorso conservativo fallisca, il trattamento chirurgico con release del tendine adduttore lungo dà dei buoni risultati, ma produce una debolezza a lungo termine dell’adduttore secondaria appunto alla tenotomia36.
Inguinal-related groin pain
In un RCT (Randomized Controlled Trial), la chirurgia in laparoscopia per il trattamento dell’ernia inguinale ha mostrato risultati migliori e un recupero più veloce rispetto al trattamento conservativo, e rimane dunque il trattamento di elezione.
Nonostante ciò, i risultati di un altro RCT suggeriscono che un approccio basato su esercizi e iniezioni ha portato al recupero del 50% dei partecipanti37. A seconda dei casi e della gravità, si può scegliere dunque se optare direttamente per il trattamento chirurgico oppure tentare di approcciarsi a uno di tipo conservativo.
Sia in pazienti operati che non, per quanto riguarda il ruolo del fisioterapista, è sempre utile monitorare ed eventualmente recuperare la forza degli adduttori e abduttori d’anca e dei muscoli addominali.
Ileopsoas-related groin pain
Per quanto riguarda questa tipologia di groin pain, non ci sono prove sufficienti e di qualità per stabilire quale sia il miglior trattamento conservativo possibile. Un professionista dovrebbe basarsi dunque sulla valutazione e il recupero degli impairments e dei deficit funzionali che si riscontreranno sul singolo paziente.
Per quanto concerne il trattamento chirurgico, è noto che la tenotomia dell’ileopsoas riduce la forza dei flessori d’anca a lungo termine, e non rappresenta dunque il trattamento di prima scelta38. Di solito, l’ileopsoas-related groin pain è correlato all’hip-related39; in questo caso, la valutazione e il trattamento diventano più complicati e necessitano di maggior precisione diagnostica funzionale.
Hip-related groin pain
Come già detto, la causa più frequente negli atleti è l’impingement femoro-acetabolare (FAI). Dunque, sarebbe sempre opportuna la valutazione di un ortopedico e l’utilizzo di tecniche di imaging per valutarne l’entità e il tipo (pincer, cam o misto).
Riguardo al percorso di recupero, si può ricorrere a un programma riabilitativo basato su esercizi con l’intento di ridurre eventuali deficit di ROM, forza e funzione, prestando particolare attenzione al rinforzo della muscolatura dell’anca e del tronco (core stability).
Se dopo 8-12 settimane di trattamento conservativo non si ottengono i risultati desiderati, si opta per la chirurgia in artroscopia. Al momento, non ci sono prove sufficienti per stabilire se sia più efficace il primo o il secondo approccio.
Return to Sport
Ci sono ancora poche evidenze e pochi RCT di qualità che confrontino il livello e il tempo di ritorno allo sport (RTS) dopo un trattamento chirurgico o conservativo in atleti con groin pain.
Una revisione sistematica ha stimato che il tempo per il RTS è simile in entrambi i casi40. Invece, da un’altra più recente è emerso che il 90% degli atleti sottoposti a intervento chirurgico rientra in campo entro un mese, mentre la stessa percentuale che si sottopone a quello fisioterapico ci mette circa sei settimane41.
C’è da aggiungere però, a tal proposito, che gli studi che indagano il livello di ritorno allo sport dopo un trattamento conservativo sono di qualità ben più alta rispetto a quelli che valutano il RTS dopo la chirurgia. È noto inoltre che gli atleti si sottopongono all’intervento in un periodo che va da 6 settimane a 6 mesi dopo l’insorgenza dei sintomi.
Possiamo concludere affermando che il trattamento conservativo è sempre raccomandato come prima pista e deve essere sempre basato sull’esercizio. Dopo un intervento per ernia inguinale, il ritorno in campo avviene in media dopo 12 settimane42.
Criteri per il Return To Sport
Per valutare se un atleta è pronto al rientro in campo si possono utilizzare vari test con lo scopo di indagare sull’eventuale sintomo residuo, sulla forza e sulla funzione.
Riguardo ai test di provocazione, per gli atleti con adductor e pubic-related groin pain si può utilizzare lo squeeze test (anche eseguito a 0, 45 e 90° di flessione d’anca). Per gli atleti con hip-related sono utili i test di provocazione dell’articolazione come il FABER e il FADDIR test. Per tutti i sottogruppi sono raccomandati inoltre l’abdominal test e i vari test di palpazione.
Per quanto riguarda la misurazione della forza, l’obiettivo finale sarebbe quello di avere delle differenze tra un arto e l’altro inferiori al 10-15%. Avvicinarsi al 100% sarebbe un risultato gradito e auspicabile.
Invece, per i test funzionali si può optare per le varie batterie di Hop test43. Considerando che l’anca è più coinvolta nei salti orizzontali e il ginocchio in quelli verticali, per la valutazione funzionale dell’atleta con groin pain si possono usare l’hop for distance test, il triple hop for distance test, il triple crossover hop for distance test e il 6m timed hop test.
Altri test funzionali già citati in precedenza sono il single-leg stance, il single-leg squat e lo star excursion balance test44. Ovviamente, più test si utilizzano, più preciso e affidabile sarà il risultato della valutazione.
Oltre ai test fisici, l’utilizzo di un questionario auto-riportato è sempre raccomandato (in questo caso possiamo servirci dell’HAGOS).
In generale, per far rientrare il nostro atleta in sicurezza, bisognerebbe puntare ad avere un dolore pari a 0 (su scala NPRS) e un LSI (sui test di forza e funzione) pari o superiore al 90-95%.
-
- Eckard TG, Padua DA, Dompier TP,et al. Epidemiology of hip flexor and hip adductor strains in National Collegiate Athletic Association athletes, 2009/2010- 2014/2015. Am J Sports Med. 2017;45:2713- 2722.
- Hölmich P. Groin injuries in athletes – new stepping stones. Sports Orthop Traumatol. 2017;33:106-112.
- Serner A, van Eijck CH, Beumer BR, et al. Study quality on groin injury management remains low: a systematic review on treatment of groin pain in athletes. Br J Sports Med. 2015;49:813.
- Thorborg K, Hölmich P. Advancing hip and groin injury management: from eminence to evidence. Br J Sports Med. 2013;47:602-605.
- Orchard JW. Men at higher risk of groin injuries in elite team sports: a systematic review. Br J Sports Med. 2015;49:798-802.
- Edouard P, Feddermann-Demont N, Alonso JM, et al. Sex differences in injury during top-level international athletics championships: surveillance data from 14 championships between 2007 and 2014. Br J Sports Med. 2015;49:472-477.
- Serner A, Weir A, Tol JL, et al. Characteristics of acute groin injuries in the adductor muscles: a detailed MRI study in athletes. Scand J Med Sci Sports. 2018;28:667-676.
- Serner A, Weir A, Tol JL, et al. Characteristics of acute groin injuries in the hip flexor muscles: a detailed MRI study in athletes. Scand J Med Sci Sports. 2018;28:677-685.
- Bradshaw CJ, Bundy M, Falvey E. The diagnosis of longstanding groin pain: a prospective clinical cohort study. Br J Sports Med. 2008;42:851-854.
- Sailly M, Whiteley R, Read JW, et al. Pubic apophysitis: a previously undescribed clinical entity of groin pain in athletes. Br J Sports Med. 2015;49:828-834.
- Clohisy JC, Knaus ER, Hunt DM, et al. Clinical presentation of patients with symptomatic anterior hip impingement. Clin Orthop Relat Res. 2009;467:638-644.
- Leerar PJ, Boissonnault W, Domholdt E, et al. Documentation of red flags by physical therapists for patients with low back pain. J Man Manip Ther. 2007;15:42-49.
- Cibulka MT, Bloom NJ, Enseki KR, et al. Hip pain and mobility deficits hip osteoarthritis: revision 2017. J Orthop Sports Phys Ther. 2017;47:A1-A37.
- Reiman MP, Goode AP, Hegedus EJ, Cook CE, Wright AA. Diagnostic accuracy of clinical tests of the hip: a systematic review with meta-analysis. Br J Sports Med. 2013;47:893-902.
- Joe GO, Kovacs JA, Miller KD, et al. Diagnosis of avascular necrosis of the hip in asymptomatic HIV-infected patients: clinical correlation of physical examination with magnetic resonance imaging. J Back Musculoskelet Rehabil. 2002;16:135-139.
- Knapik JJ, Reynolds K, Hoedebecke KL. Stress fractures: etiology, epidemiology, diagnosis, treatment, and prevention. J Spec Oper Med. 2017;17:120-130.
- Laslett M, Aprill CN, McDonald B, et al. Diagnosis of sacroiliac joint pain: validity of individual provocation tests and composites of tests. Man Ther. 2005;10:207-218.
- Serner A, Weir A, Tol JL, et al. Can standardised clinical examination of athletes with acute groin injuries predict the presence and location of MRI findings? Br J Sports Med. 2016;50:1541-1547.
- Weir A, Brukner P, Delahunt E, et al. Doha agreement meeting on terminology and definitions in groin pain in athletes. Br J Sports Med. 2015;49:768-774.
- Serner A, Weir A, Tol JL, et al. Can standardised clinical examination of athletes with acute groin injuries predict the presence and location of MRI findings? Br J Sports Med. 2016;50:1541-1547.
- Griffin DR, Dickenson EJ, O’Donnell J, et al. The Warwick Agreement on femoroacetabular impingement syndrome (FAI syndrome): an international consensus statement. Br J Sports Med. 2016;50:1169-1176.
- Serner A, Tol JL, Jomaah N, et al. Diagnosis of acute groin injuries: a prospective study of 110 athletes. Am J Sports Med. 2015;43:1857-1864.
- Branci S, Thorborg K, Nielsen MB, et al. Radiological findings in symphyseal and adductor-related groin pain in athletes: a critical review of the literature. Br J Sports Med. 2013;47:611-619.
- Thorborg K, Branci S, Nielsen MP, et al. Eccentric and isometric hip adduction strength in male soccer players with and without adductor-related groin pain: an assessor-blinded comparison. Orthop J Sports Med. 2014;2:2325967114521778.
- Freke MD, Kemp J, Svege I, et al. Physical impairments in symptomatic femoroacetabular impingement: a systematic review of the evidence. Br J Sports Med. 2016;50:1180.
- Kivlan BR, Nho SJ, Christoforetti JJ, et al. Multicenter outcomes after hip arthroscopy: epidemiology (MASH Study Group). What are we seeing in the office, and who are we choosing to treat? Am J Orthop (Belle Mead NJ). 2017;46:35-41.
- Kloskowska P, Morrissey D, Small C, et al. Movement patterns and muscular function before and after onset of sports-related groin pain: a systematic review with meta-analysis. Sports Med. 2016;46:1847-1867.
- Malliaras P, Hogan A, Nawrocki A, et al. Hip flexibility and strength measures: reliability and association with athletic groin pain. Br J Sports Med. 2009;43:739-744.
- Light N, Thorborg K. The precision and torque production of common hip adductor squeeze tests used in elite football. J Sci Med Sport. 2016;19:888-892.
- Diamond LE, Dobson FL, Bennell KL, et al. Physical impairments and activity limitations in people with femoroacetabular impingement: a systematic review. Br J Sports Med. 2015;49:230-242.
- Edwards S, Brooke HC, Cook JL. Distinct cut task strategy in Australian football players with a history of groin pain. Phys Ther Sport. 2017;23:58- 66.
- Sansone M, Ahldén M, Jonasson P, et al. Can hip impingement be mistaken for tendon pain in the groin? A long-term follow-up of tenotomy for groin pain in athletes. Knee Surg Sports Traumatol Arthrosc. 2014;22:786-792.
- Thorborg K, Tijssen M, Habets B, et al. Patient-Reported Outcome (PRO) questionnaires for young to middle-aged adults with hip and groin disability: a systematic review of the clinimetric evidence. Br J Sports Med. 2015;49:812.
- Hölmich P, Uhrskou P, Ulnits L, et al. Effectiveness of active physical training as treatment for long-standing adductor-related groin pain in athletes: randomised trial. Lancet. 1999;353:439-443.
- Schöberl M, Prantl L, Loose O, et al. Non-surgical treatment of pubic overload and groin pain in amateur football players: a prospective double-blinded randomised controlled study. Knee Surg Sports Traumatol Arthrosc. 2017;25:1958-1966.
- Akermark C, Johansson C. Tenotomy of the adductor longus tendon in the treatment of chronic groin pain in athletes. Am J Sports Med. 1992;20:640-643.
- Paajanen H, Brinck T, Hermunen H, et al. Laparoscopic surgery for chronic groin pain in athletes is more effective than nonoperative treatment: a randomized clinical trial with magnetic resonance imaging of 60 patients with sportsman’s hernia (athletic pubalgia). Surgery. 2011;150:99-107.
- Brandenburg JB, Kapron AL, Wylie JD, et al. The functional and structural outcomes of arthroscopic iliopsoas release. Am J Sports Med. 2016;44:1286-1291.
- Philippon M, Schenker M, Briggs K, et al. Femoroacetabular impingement in 45 professional athletes: associated pathologies and return to sport following arthroscopic decompression. Knee Surg Sports Traumatol Arthrosc. 2007;15:908-914.
- King E, Ward J, Small L, Falvey E, Franklyn-Miller A. Athletic groin pain: a systematic review and meta-analysis of surgical versus physical therapy rehabilitation outcomes. Br J Sports Med. 2015;49:1447-1451.
- Thiago Teixeira S, Eliton SO, Filippo M, et al. Return to sport after conservative versus surgical treatment for pubalgia in athletes: a systematic review. Journal of Orthopaedic Surgery and Research (2022) 17:484.
- Sheen AJ, Montgomery A, Simon T, at al. Randomized clinical trial of open suture repair versus totally extraperitoneal repair for treatment of sportsman’s hernia. Br J Surg. 2019;106:837–44.
- Reid A, Birmingham TB, Stratford PW, at al. Hop testing provides a reliable and valid outcome measure during rehabilitation after anterior cruciate ligament reconstruction. Phys Ther. 2007;87:337–49.
- Plisky PJ, Rauh MJ, Kaminski TW, at al. Star excursion balance test as a predictor of lower extremity injury in high school basketball players. J Orthop Sport Phys Ther. 2006;36:911–9.