Tendinopatia peroneale
Ecco una guida per il fisioterapista su valutazione e trattamento della tendinopatia peroneale.

La tendinopatia peroneale è un disordine muscolo-scheletrico comune, spesso misconosciuto e confuso con la distorsione laterale di caviglia. Da recenti studi è risultato che su 40 tendini peroneali esaminati clinicamente in primo accesso, solo il 60% è stato diagnosticato correttamente. Nel 40% dei casi la diagnosi è avvenuta in ritardo1,2,3,4,5.
I tendini chiamati in causa sono quelli del muscolo peroneo lungo e peroneo breve. Essi sono i principali esecutori dell’eversione del complesso caviglia-piede, oltre a questa funzione, sono anche importanti stabilizzatori dinamici nell’inversione.
Per percorso anatomico diverso, i due tendini hanno probabilità distinte di andare incontro a degenerazione. La diagnosi è clinica ed è confermata da ecografia e/o risonanza magnetica2. La tendinoscopia è utilizzata nel caso non ci fossero segni positivi all’imaging2,4.
Non vi è attualmente un algoritmo ottimale nella gestione di questi disordini. Si conviene non temporalizzare l’esordio dell’evento poiché non incide nel trattamento che è conservativo ed è basato su rimodulazione dei carichi di lavoro, esercizio terapeutico, ghiaccio ed elevazione. È sconsigliata l’immobilizzazione2.
Tipologia del paziente
Chi soffre di questa condizione è la popolazione attiva e sportiva1. Alte richieste prestazionali della caviglia come avviene nei ballerini possono predisporre alla tendinopatia peroneale. Un BMI elevato, carichi di lavoro eccessivi o altalenanti e traumi diretti possono essere altri fattori di rischio. Non sembrano esserci differenze tra genere per incidenza e prevalenza. Considerando che tale disordine può affliggere gente attiva e sportiva colpisce prevalentemente la popolazione giovane.
Patofisiologia
I muscoli peroneo lungo e peroneo breve originano dal compartimento laterale della gamba e i due tendini prossimalmente decorrono posteriormente al malleolo peroneale, appaiati e contenuti in una comune guaina sinoviale che si estende da circa 4 cm prossimalmente a circa 1 cm distalmente ad esso.
I due tendini entrano nel solco retro-malleolare, un tunnel osteo-fibroso composto dal retinacolo peroneale superiore, dal legamento astragalo-peroneale posteriore, dal legamento peroneo-calcaneare e dal legamento tibio-peroneale postero-inferiore. Da qui in poi decorrono fino alle loro inserzioni con guaine sinoviali distinte.
A livello anatomico, alcune varianti potrebbero essere fonti di eccessivo attrito meccanico nel solco retro-malleolare a causa di un aumento degli spazi1,2,5. Le varianti in questione riguardano un ventre muscolare del peroneo breve basso che arriva a estendersi fino a tale regione anatomica, oppure essere dotati del muscolo peroneo terzo e/o del muscolo peroneo quarto1,2.
Se presenti, questi tendini decorrono nel medesimo solco. Sono state descritte inoltre tre zone avascolarizzate che potrebbero essere sito di tendinopatia: una riguarda il tendine del peroneo breve e due il tendine del peroneo lungo. Tuttavia questa ipotesi è oggetto di dibattito.
Una promimenza del malleolo peroneale maggiore di 5 mm è correlata a tendinopatia del peroneo lungo a seguito di impingement. Un piede cavo-varo può predisporre alla tendinopatia peroneale. La superficie del solco retro-malleolare piatta o convessa è un altro fattore biomeccanico che può incidere sullo sviluppo della tendinopatia peroneale. L’os peroneum è un’altra variante anatomica e si può trovare nella zona del tunnel cuboideo. Se presente e se calcificato, può predisporre a tendinopatia1,2.
Diagnosi differenziale
Vediamo ora quali sono le patologie da indagare ed escludere durante il processo di diagnosi differenziale nel paziente con sospetta tendinopatia dei peronei.
- Frattura da stress
- Tumore osseo
- Artrosi sotto-astragalica
- Artrite
- Sublussazione tendinea
- Distorsione laterale di caviglia
- Rottura totale tendinea peroneale
- Sindrome da intrappolamento del nervo sciatico popliteo esterno
- Instabilità cronica di caviglia
- Malattia di Marie Charcot Tooth
- Sindrome dell’os peroneum doloroso (POPS)
Elementi anamnestici
Il paziente con tendinopatia peroneale si presenta solitamente con i seguenti segni e sintomi.
- Possibile presenza di trauma in inversione
- Storia di sovraccarichi lavorativi
- Dolore localizzato in zona malleolo peroneale e/o zona retrocalcaneare laterale
- Dolore moderato (su scala VAS o NPRS)
- Peggioramento dei sintomi nei movimenti che compiono i muscoli peronei a freddo (stabilizzatori dinamici in inversione, movimenti di eversione e platiflessione)
- Miglioramento dei sintomi al continuare dei movimenti di stabilizzazione dinamica in inversione, eversione e plantiflessione
- Miglioramento dei sintomi a riposo
- Instabilità
Libro Tendinopatie
Il primo libro in Italia sulle Tendinopatie! Scopri teoria e pratica alla base delle tendinopatie dell’arto inferiore. Acquisisci le competenze per somministrare e dosare l’esercizio terapeutico al paziente. Approfondisci tutti gli aspetti teorico/pratici legati allo sviluppo delle tendinopatie. Impara come trattare le tendinopatia attraverso una guida con oltre 230 immagini! Libro Tendinopatie quantità Aggiungi al […]
Esame obiettivo e valutazione
Per quanto concerne l’esame obiettivo, potremmo trovare i seguenti segni e positività ai test.
- Possibile gonfiore tra malleolo peroneale e solco retrocalcaneare
- Dolore alla palpazione tra zona posteriore malleolo peroneale e solco retrocalcaneare
- Foot Posture Index per valutare l’allineamento del piede, se cavo varo aumenta la probabilità di essere di fronte a una tendinopatia peroneale
- Test passivi in inversione e plantiflessione positivi se evocano il dolore familiare al paziente e nella regione definita in precedenza
- Test contro-resistenza in eversione, dorsiflessione e flessione dell’alluce positivi se evocano dolore e/o debolezza
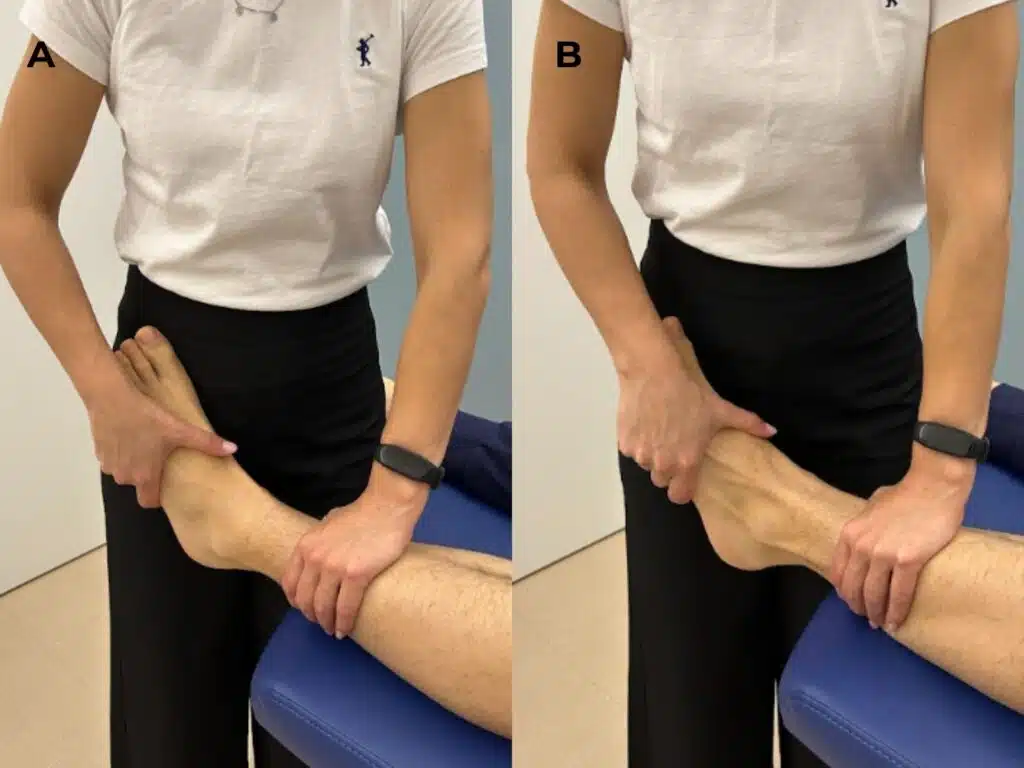
Trattamento
Il trattamento è prevalentemente conservativo sebbene in letteratura vengano descritte molte procedure chirurgiche1,2,4,5.
Gli obiettivi che ci si pone sono quelli di:
- ridurre l’edema;
- ridurre il dolore, prevalentemente nocicettivo;
- ripristinare l’eventuale ROM perso;
- aumentare la forza muscolare;
- migliorare la stabilità articolare;
- migliorare la funzionalità;
- ottimizzare la partecipazione sociale, lavorativa, familiare e sportiva.
Le strategie che vengono attuate per centrare gli obiettivi sono:
- modifica delle attività per evitare di arrecare ulteriore stress tendineo, quindi la rimodulazione sulla base dei segni e sintomi è necessaria;
- ghiaccio per limitare il dolore;
- compressione per limitare il dolore e drenare l’edema;
- elevazione per migliorare il deflusso venoso;
- esercizio terapeutico appena la reattività del paziente lo consente nelle seguenti modalità: contrazioni isometriche fino a un massimo di 30 secondi per indurre ipoalgesia; esercizio eccentrico dei muscoli peronei con volumi che arrivano massimo ad una soglia 3-4/10 su scala NPRS; contrazioni Heavy Slow Resistant muscoli peronei; esercizi di rinforzo dei muscoli prossimali dell’arto inferiore per ridurre il carico sulla caviglia; esercizi di equilibrio per migliorare la coordinazione e la stabilità dinamica articolare;
- onde d’urto se la terapia conservativa non ha apportato benefici dopo tre mesi.
Prognosi
La tendinopatia peroneale ha una prognosi migliore nelle lesioni acute rispetto alle lesioni microtraumatiche2. La prognosi è strettamente legata alla diagnosi, questa può arrivare a ritardi che vanno dai 7 mesi dall’esordio fino a 48 mesi. In generale non dovesse essere sufficiente il trattamento conservativo, nel 95% dei casi trattati chirurgicamente si riscontrano alti livelli di soddisfazione e completo ritorno alle attività abitualmente svolte1.
-
- Peroneal Tendon Pathology. Sophia R. Bahad and Justin M. Kane MD Orthopedic Clinics of North America, The, 2020-01-01, Volume 51, Issue 1, Pages 121-130.
- The ESSKA-AFAS international consensus statement on peroneal tendon pathologies. Pim A. van Dijk et Al. Knee Surgery, Sports Traumatology, Arthroscopy (2018) 26:3096–3107. https://doi.org/10.1007/s00167-018-4971-x
- MRI of peroneal tendinopathies resulting from trauma or overuse. Schubert R. Br J Radiol. 2013; 86:20110750.
- Foot and ankle tendoscopies: current concepts review. Manuel Monteagudo, Ernesto Maceira, Pilar Martinez de Albornoz. EOR | volume 1 | December 2016 DOI: 10.1302/2058-5241.160028
- Peroneal tendon disorders. Kinner Davda, Karan Malhotra, Paul O’Donnell, Dishan Singh, Nicholas Cullen. EOR | volume 2 | June 2017. DOI: 10.1302/2058-5241.2.160047
