Tendinopatia della zampa d’oca
Ecco una guida per il fisioterapista su valutazione e trattamento della tendinopatia della zampa d’oca.
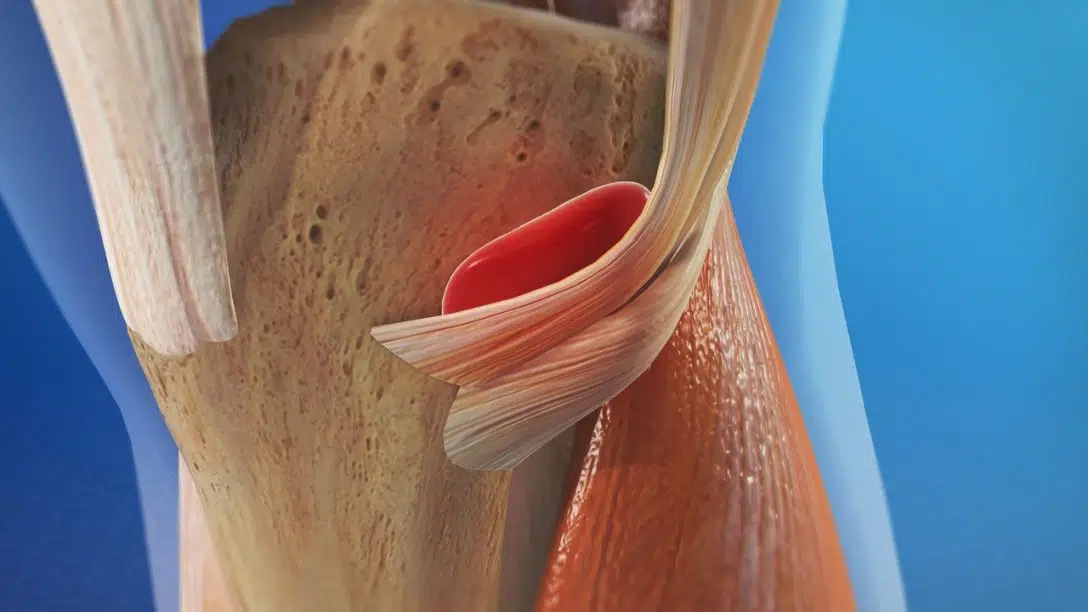
Il termine tendinopatia della zampa d’oca descrive l’aspetto complessivo dell’inserzione congiunta dei tendini distali del sartorio, del gracile e del semitendinoso sull’aspetto anteromediale della tibia. Questa regione del ginocchio ha caratteristiche anatomiche complesse che includono non solo queste strutture miotendinee e le loro entesi, ma anche i legamenti, la fascia, i nervi e in particolare le borse vicine.
La diagnosi di tendinopatia è solitamente stabilita dal caratteristico riscontro clinico di dolore localizzato alla regione prossimo-mediale della tibia, ma in alcuni casi il quadro clinico non è chiaro e ed è richiesto approfondimento tramite imaging1.
La tendinopatia fa riferimento a una condizione generale che può comprendere tenditi, tendinosi o peritendiniti, in assenza di evidenze istopatologiche. Le cause principali sono più frequentemente sovraccarichi funzionali causati dallo sfregamento tra le componenti tendinee e la borsa mucosa tra esse interposta con le strutture adiacenti2. A causa di questo coinvolgimento della borsa, questa condizione viene spesso indicata come borsite.
Tendinopatia della zampa d’oca: tipologia di paziente
Lo squilibrio meccanico, il trauma diretto, l’obesità e l’overuse sono tutti implicati nell’ insorgenza delle tendinopatie della zampa d’oca; spesso è possibile addirittura che si presenti anche un’artrosi precoce del ginocchio mediale nei pazienti con questa condizione. In particolare, gli sport come corsa, basket e sport con racchetta possono favorire queste condizioni infiammatorie3.
Molto numerosa quindi nella popolazione sportiva professionista e non, l’esatta frequenza di questa condizione nella popolazione generale non è chiara in quanto spesso è in sovrapposizione con altre condizioni generali. Tuttavia, in un ampio studio di oltre 10.000 persone, il dolore relativo a questa tendinopatia è presente circa in un terzo dell’1% di questo campione. Inoltre si è osservata anche l’associazione con osteoartrite concomitante con un valore superiore al 90%4.
Patofisiologia
Le tendinopatie della zampa d’oca sono più comuni nella popolazione femminile di mezza età; inoltre, c’è un’associazione consolidata tra il dolore di questa condizione e il diabete mellito. In molti pazienti con osteoartrite del ginocchio accertata, l’infiammazione della borsa della zampa d’oca potrebbe non essere la patologia primaria, ma piuttosto una sequela di complicanze precoci del ginocchio5.
Alla base di questa infiammazione localizzata alle strutture tendinee circostanti si presume quindi esserci uno squilibrio dell’articolazione del ginocchio, in particolare del comparto mediale. In alcuni casi si può addirittura arrivare ad una protrusione del menisco mediale e a una dislocazione del legamento collaterale mediale. Di conseguenza, quindi, anche la borsa della zampa d’oca può andare incontro a borsiti.
Diagnosi differenziale
In generale, l’imaging diagnostico non aiuta nella diagnosi. Tuttavia è possibile osservare dai referti radiologici eventuali anomalie ossee sottostanti, come ad esempio artrosi e osteoartriti.
L’ecografia può essere utilizzata come aggiunta per valutare altre cause di gonfiori localizzati, inclusi versamenti articolari.
Sebbene raramente indicata in un setting urgente, anche la Risonanza Magnetica può aiutare a valutare questa condizione ed escludere diagnosi alternative6.
La diagnosi differenziale per un paziente che presenta un dolore localizzato nell’area della “zampa d’oca” è ampia. È fondamentale, quindi, che venga esclusa qualsiasi patologia infettiva come borsite settica o osteomieliti.
Il dolore neuropatico da compressione delle strutture vicine (come ad esempio il nervo safeno) può presentarsi in modo simile con fastidi alla parte mediale del ginocchio. Inoltre anche, altre strutture come la borsa semimembranosa o quella del legamento collaterale mediale possono infiammarsi e scatenare una condizione di dolore e malessere simili7.
Elementi anamnestici
Gli elementi anamnestici tipici del dolore da tendinopatia della zampa d’oca sono8:
- dolore nella regione superiore della faccia anteromediale della tibia;
- limitazione funzionale nelle attività fisiche quotidiane, come salire e scendere le scale o fare tutte quelle attività che comprendono il piegarsi sulle ginocchia;
- limitazione funzionale nelle attività sportiva che comprendono corsa, salti e piegamenti;
- gonfiore, ematomi ed edemi;
- dolore notturno e conseguente rigidità al risveglio.

Esame obiettivo e valutazione
L’anamnesi è tipica ed è caratterizzata nella regione precedentemente citata. È possibile valutare il dolore alla palpazione in un punto particolare dove è presente la borsa della zampa d’oca: leggermente al di sotto della tuberosità tibiale e circa 3-4 cm medialmente a essa (circa due dita).
L’esaminatore valuterà anche la tensione e la contrazione dei muscoli ischiocrurali (Hamstring Test): il paziente verrà posizionato in decubito supino e porterà l’anca e il ginocchio in flessione a 90°. Dopodiché estenderà il ginocchio fino a percepire la sensazione di tensione posteriore sulla coscia.
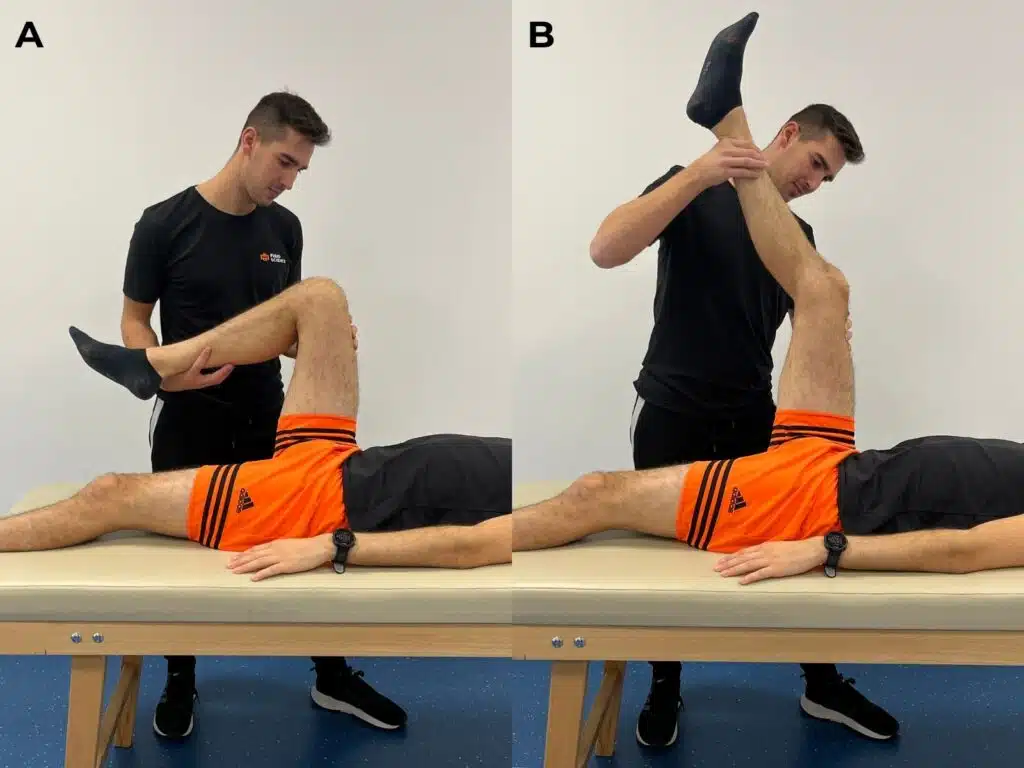
Con le varianti di tendinopatie relative agli sportivi, i sintomi possono essere riprodotti applicando una resistenza alla rotazione interna e alla flessione del ginocchio. Con le varianti croniche negli anziani solitamente la flessione o l’estensione del ginocchio non provoca dolore1.
I test più comuni da effettuare per esaminare questa condizione sono:
- test di Thomas;
- Hamstring test;
- misurazione della lunghezza degli arti inferiori;
- test di McMurray;
- test di stabilità legamentosa del ginocchio;
- test di Faber e Scour.
Trattamento
Le basi iniziali della terapia sono le solite raccomandazioni per i disturbi muscoloscheletrici, inclusi riposo relativo (evitare scale e salite o altre attività che possono infiammare la zona), ghiaccio (dai 15 ai 20 minuti ogni 2 ore), bendaggi elastici per ridurre l’edema e utilizzo a breve termine di farmaci antinfiammatori non steroidei (FANS). Inoltre, in contesti di obesità e decondizionamento, la perdita di peso ed esercizi di rinforzo muscolare (in particolare il gruppo muscolare del quadricipite) e fisioterapia possono aiutare nella gestione e nella risoluzione a lungo termine dei sintomi10.
Le iniezioni di farmaci steroidei sono riservate a sintomi refrattari, ma possono essere utilizzati inizialmente con dolore intenso o in pazienti con forte dolore notturno. Ulteriori modalità di trattamento includono ultrasuonoterapia e TENS11.
Gli obiettivi fisioterapici sono i seguenti e saranno personalizzati per ogni paziente:
- ridurre dolore e gonfiore;
- migliorare la mobilità articolare del ginocchio;
- migliorare forza e flessibilità dei muscoli del ginocchio;
- migliorare l’equilibrio;
- proiettarsi al ritorno delle attività di vita quotidiane e le relative attività sportive.
Gli esercizi di stretching più utili saranno quelli relativi agli ischiocrurali, allungamenti dei tricipiti surali in piedi, allungamenti del quadricipite in piedi, allungamento degli adduttori, flessioni di anca da supino con il tallone a terra (heel slides), esercizi in isometria per il quadricipite e degli ischiocrurali. Successivamente è possibile aggiungere affondi a ginocchio singolo, squat e leg press. Sono utili anche esercizi di rinforzo con bende elastiche12.
Prognosi
La prognosi, nella maggior parte dei casi, è una risoluzione a lungo termine dopo aver limitato i fattori scatenanti, come l’evitare lo sport, le attività ripetitive che possono incrementare il dolore del paziente.
La durata dei sintomi comunque varia molto in base alle condizioni di base del paziente, come l’artrosi, l’obesità e il decondizionamento13.
-
- Curtis BR, Huang BK, Pathria MN, Resnick DL, Smitaman E. Pes Anserinus: Anatomy and Pathology of Native and Harvested Tendons. AJR Am J Roentgenol. 2019 Nov;213(5):1107-1116. doi: 10.2214/AJR.19.21315. Epub 2019 Jul 30. PMID: 31361527.
- Maffulli N, Kahn KM, Puddu G. Overuse tendon conditions: Time to change a confusing terminology. Arthroscopy 1998;14:840–3.
- Sapp GH, Herman DC. Pay Attention to the Pes Anserine in Knee Osteoarthritis. Curr Sports Med Rep. 2018 Feb;17(2):41.
- Alvarez-Nemegyei J, Peláez-Ballestas I, Goñi M, Julián-Santiago F, García-García C, Quintana R, Silvestre AM, García-Olivera I, Mathern NA, Loyola-Sanchez A, Conti S, Sanabria AJ, Pons-Estel BA. Prevalence of rheumatic regional pain syndromes in Latin-American indigenous groups: a census study based on COPCORD methodology and syndrome-specific diagnostic criteria. Clin Rheumatol. 2016 Jul;35 Suppl 1:63-70.
- Pompan DC. Pes Anserine Bursitis: An Underdiagnosed Cause of Knee Pain in Overweight Women. Am Fam Physician. 2016 Feb 01;93(3):170.
- Rennie WJ, Saifuddin A. Pes anserine bursitis: incidence in symptomatic knees and clinical presentation. Skeletal Radiol. 2005 Jul;34(7):395-8.
- Zhao H, Maheshwari AV, Kumar D, Malawer MM. Giant cell tumor of the pes anserine bursa (extra-articular pigmented villonodular bursitis): a case report and review of the literature. Case Rep Med. 2011;2011:491470.
- Hasan Toktas, Umit Dundar, Sevda Adar, Ozlem Solak, Alper Murat Ulasli, Ultrasonographic assessment of pes anserinus tendon and pes anserinus tendinitis bursitis syndrome in patients with knee osteoarthritis, Modern Rheumatology, Volume 25, Issue 1, 2 January 2015, Pages 128–133, https://doi.org/10.3109/14397595.2014.931909
- http://emedicine.medscape.com/article/308694-clinical
- Sarifakioglu B, Afsar SI, Yalbuzdag SA, Ustaömer K, Bayramoğlu M. Comparison of the efficacy of physical therapy and corticosteroid injection in the treatment of pes anserine tendino-bursitis. J Phys Ther Sci. 2016 Jul;28(7):1993-7.
- Yoon HS, Kim SE, Suh YR, Seo YI, Kim HA. Correlation between ultrasonographic findings and the response to corticosteroid injection in pes anserinus tendinobursitis syndrome in knee osteoarthritis patients. J Korean Med Sci. 2005 Feb;20(1):109-12.
- W.J. Rennie et al., 2005, Pes anserine bursitis: incidence in symptomatic knees and clinical presentation.
- Yagi S, Sata M. Rupture of pes anserine bursa in a patient with pes anserine pain syndrome due to osteoarthritis. J Med Invest. 2019;66(1.2):211-212.