Instabilità spalla: come trattarla?
Ecco una guida per il fisioterapista sulla valutazione e gestione della spalla instabile.
L’instabilità di spalla, patologia spesso misconosciuta, è uno dei quadri clinici alla base della spalla dolorosa, così come la tendinopatia calcifica di spalla1. La terminologia “spalla instabile” viene utilizzata per la definizione di problematiche di origine differente, le quali vengono suddivise per eziologia traumatica, atraumatica o da microtraumi ripetuti, e per direzione di instabilità unidirezionale, bidirezionale o multidirezionale2 .
Instabilità spalla: cos’è?
L’instabilità gleno-omerale è una condizione clinica nella quale un’indesiderata traslazione della testa omerale sulla glenoide compromette il comfort e la funzionalità della spalla. Si parla di instabilità quando nel paziente vi è una manifestazione sintomatica di un movimento patologico di una superficie articolare rispetto ad un’altra adiacente, ma è importante sottolineare che spesso la presenza di una biomeccanica articolare non fisiologica non è necessariamente associata alla presenza di instabilità o sintomatologia della spalla3.
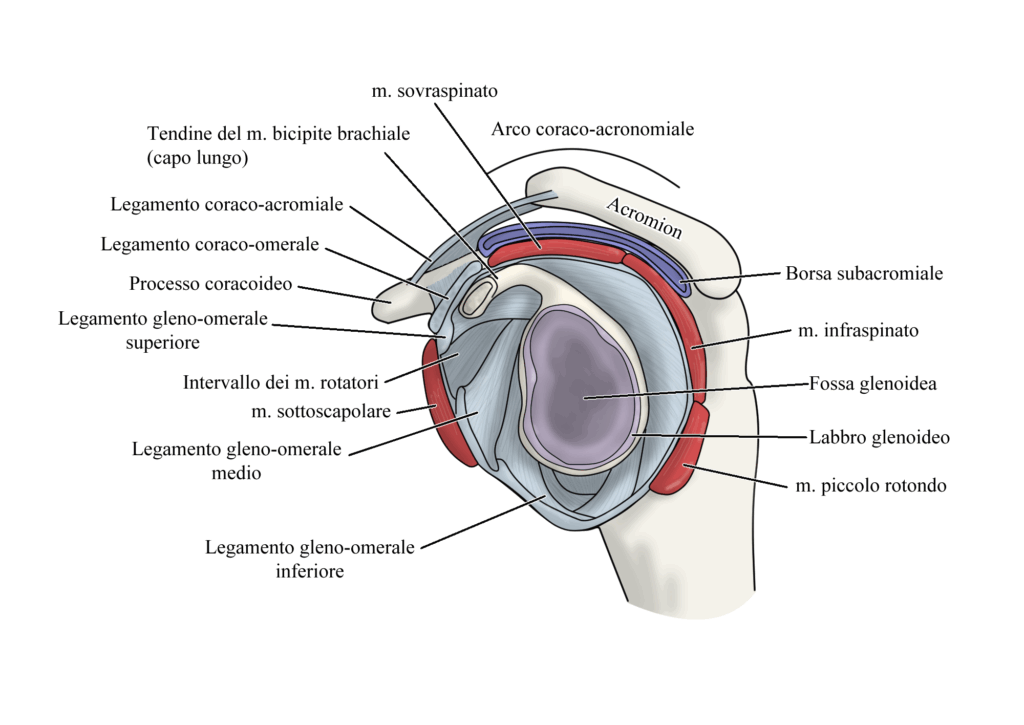
Prima di approfondire il concetto di instabilità della spalla è necessario fare un passo indietro e soffermarsi meglio su cosa determina la stabilità di quest’articolazione. Partiamo dal presupposto che il rapporto articolare osseo tra la glenoide e la testa omerale è molto sfavorevole4 (solitamente di 1:4), per cui la sola superficie ossea non predispone di un grande contatto tra le due strutture articolari, un particolare che rende la spalla l’articolazione più mobile del corpo umano. La stabilità della spalla è quindi determinata da un complesso equilibrio tra stabilizzatori statici, stabilizzatori dinamici e la loro interazione con il sistema nervoso centrale, il quale coordina efferenze e afferenze sensomotorie provenienti da queste strutture.
Gli stabilizzatori statici sono strutture volte a evitare eccessive traslazioni della testa omerale e come tali hanno maggiore importanza nei gradi estremi di movimento, dove limitano quest’ultimo e prevengono un’eventuale lussazione dell’omero5. Le strutture e i fattori che determinano questa tipologia di stabilità sono i seguenti:
- buona concavità della superficie glenoidea, determinata dall’estensione del labbro glenoideo. Questa conformazione determina un effetto a ventosa o suction cup, il quale permette di attirare la testa omerale verso la superficie articolare;
- legamento coraco-omerale, il quale rinforza la parte superiore della capsula articolare e stabilizza la porzione intrarticolare del capo lungo del bicipite in congiunzione con il legamento gleno-omerale superiore;
- legamenti gleno-omerali inferiore, medio e superiore; essendo tra loro contigui e avendo superfici di inserzione differenti permettono, attraverso la loro messa in tensione, di limitare l’escursione articolare in posizioni di abduzione ed extrarotazione e di limitare la traslazione ad arto addotto.
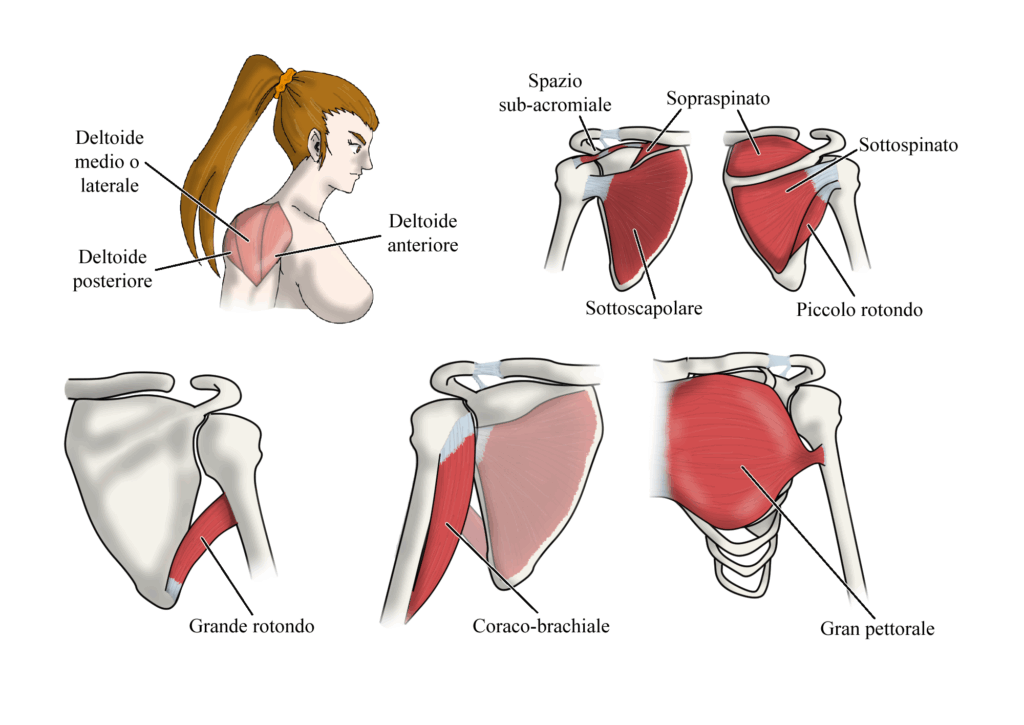
Gli stabilizzatori dinamici hanno invece il compito di coattare, attraverso la loro attivazione, la testa omerale verso il centro di rotazione articolare nei vari gradi di movimento. Gli stabilizzatori dinamici hanno una maggiore funzione nei movimenti a mid-range, dove appunto vi è una maggiore attivazione muscolo-tendinea 6. Le strutture che rientrano in questa categoria sono le seguenti:
- muscoli della cuffia dei rotatori; queste strutture, attraverso la loro attivazione, contribuiscono alla stabilità attraverso un meccanismo di “risucchio” della testa omerale verso la glena chiamato concavity compression. La stabilità è garantita anche nel caso in cui vi sia una lesione della cuffia, in quanto il meccanismo di coattazione viene compromesso soltanto con una lesione maggiore del 50% delle fibre tendinee;
- muscolatura scapolo-toracica, la quale asseconda il movimento delle strutture gleno-omerali ottimizzandone l’espressione della forza nello spazio. Ruolo importante è giocato dal deltoide nella fase di elevazione a mid-range;
- capo lungo del bicipite, il quale si oppone alla traslazione superiore della testa dell’omero e comporta la sua depressione durante il movimento di abduzione. Contribuisce a limitare anche la traslazione anteroposteriore;
- complesso capsulo-labrale, un insieme di strutture ricche di recettori le quali giocano un ruolo predominante nella propriocezione della spalla.
Ora che abbiamo descritto cosa può contribuire alla stabilità di spalla, cerchiamo di comprendere le cause della sua instabilità.
Instabilità di Spalla: cause e sintomi
L’instabilità di spalla è causata dalla combinazione di problematiche strutturali (traumatiche e atraumatiche) e del sistema di controllo sensomotorio, legate ad alterazioni del sistema nervoso centrale o periferico. Non vi è una suddivisione netta tra le varie tipologie di instabilità, bensì una classificazione elastica basata su un continuum di patologie che possono variare nel tempo7. Per mettere chiarezza tra le tipologie differenti di instabilità di spalla è stato fatto un simposio nel 2004 a cura di Lewis e collaboratori8 nel quale sono stati individuati gli elementi da considerare nella valutazione di una spalla instabile, qui sotto citati:
- eziologia traumatica o atraumatica;
- direzione di instabilità monodirezionale, bidirezionale o multidirezionale;
- grado di instabilità;
- cronicità dell’instabilità;
- volontarietà di lussazione o sublussazione.
La classificazione di Stanmore è invece un sistema di classificazione che tiene conto dell’origine multifattoriale dell’instabilità di spalla, comprendendo sia fenotipi caratterizzati da un’alterazione del pattern di attivazione muscolare, sia le instabilità traumatiche franche. Secondo questa classificazione, i pazienti sono suddivisi in 3 categorie posizionate ai poli del triangolo
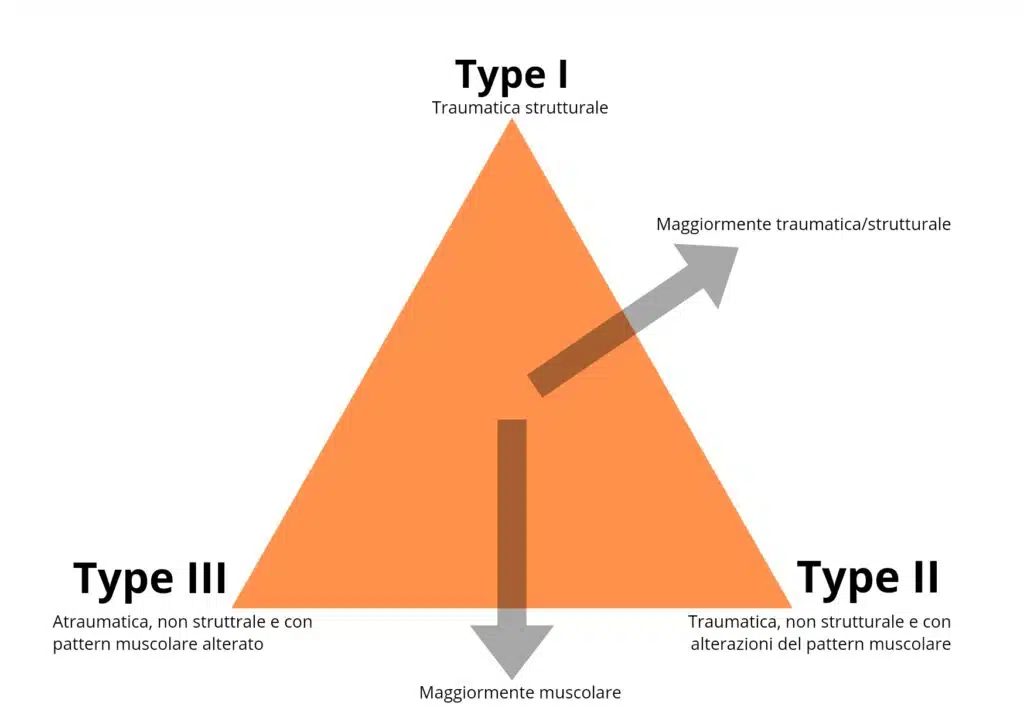
Type I – True TUBS
In questo sottogruppo sono inclusi i soggetti che, in seguito a un evento traumatico come una lussazione, hanno riportato un’instabilità franca con reperti riscontrabili con imaging. Qui sotto il significato dell’acronimo TUBS:
- Traumatic
- Unidirectional
- Bankart lesion
- Surgery.
Type II – True AMBRI
In questa categoria rientrano i soggetti che non hanno avuto traumatismi dichiarati, ma nei quali vi sono delle alterazioni strutturali spesso riscontrabili con imaging, accompagnate da alterazioni della coordinazione muscolare. Qui sotto il significato dell’acronimo AMBRI:
- Atraumatic
- Multidirectional or unidirectional
- Bilateral
- treated with Rehabilitation
- if surgery is required Inferior capsular shift.
Type III
I pazienti di questo sottogruppo non hanno alterazioni strutturali direttamente correlate all’instabilità, ma presentano un pattern di attivazione muscolare alterato rilevabile all’elettromiografo.
Considerando le tre categorie, più si sale verso l’apice della piramide, meno importanza ha il pattern muscolare nell’eziologia della patologia; più si va verso il polo III, più acquisisce importanza il pattern muscolare a discapito dell’alterazione strutturale.
Quali sono i sintomi di una spalla instabile?
La presentazione clinica di un’instabilità è molto varia, e va da presentazioni di lussazioni ricorrenti a bassa energia, come il semplice girarsi sul letto, a sintomi molto più lievi e confondibili con un aspecific shoulder pain.
È necessario quindi indagare bene la storia clinica del paziente, chiedendogli se abbia avuto lussazioni in passato alla spalla o ad altre articolazioni, se abbia avuto traumi alla spalla, se abbia un Beighton score elevato (sinonimo di una lassità congenita), o se abbia svolto sport o lavori ripetitivi overhead.
Indagheremo poi il comportamento del dolore nel tempo, i gesti evocativi e le posizioni allevianti. Ad esempio, in un’instabilità anteriore la posizione ABER (abduzione con extra-rotazione) molto spesso esacerba i sintomi. Si proseguirà all’analisi della presenza di sintomi associati come scrosci articolari, sensazioni di apprensione nello svolgere determinati gesti e l’eventuale presenza di formicolii, che possono essere dati dalla compressione periferica di qualche struttura nervosa a causa dell’instabilità.
Durante l’esame obiettivo bisogna prestare attenzione già nella fase osservatoria con lo scopo di ricercare:
- anomalie nel profilo articolare;
- ipotrofia/ipertrofia muscolare selettiva;
- posizione della scapola a riposo (scapola alata, prominenza del polo inferiore, anteposizione), considerando però che la discinesia scapolare non è un segno di rilievo;
- alterazioni accentuate del rachide, come scoliosi o ipercifosi9.
I test speciali che ci possono venire in aiuto sono il Sulcus Sign (per ricercare la lassità della spalla in particolare riferito alla traslazione inferiore), l’Anterior and Posterior Drawer Test e l’Anterior Apprehension Test per l’instabilità anteriore.
Instabilità di spalla: trattamento chirurgico
Vi è indicazione di chirurgia quando l’alterazione strutturale, traumatica o atraumatica che sia, compromette gravemente la stabilità dell’articolazione nella sua funzione o quando vi è il fallimento del trattamento conservativo. La categoria delle Type I è quella più sottoposta ad intervento chirurgico. La stabilizzazione chirurgica può essere suddivisa in riparazione anatomica (come la Bankart repair) e in riparazione non anatomica (come la Bristow-Latarjet, la Putti-Platt e la Magnuson-Stack).
Coloro che si sottopongono alla chirurgia dopo una singola lussazione sono dei candidati all’operazione artroscopica di Bankart repair e alla plicatura capsulare per gestire eventuali ridondanze.
Gli individui che presentano lussazioni ricorrenti verranno invece sottoposti molto più probabilmente all’operazione di Bristow-Latarjet e a interventi diretti al capo lungo del bicipite, a causa dell’usura di quest’ultimo nel tentativo di stabilizzazione10.
Riabilitazione nell’instabilità di spalla
Dolore, paura, apprensione ed evitamento sono le sensazioni che spesso si associano all’instabilità di spalla a prescindere dalla gravità del quadro clinico e sono le problematiche con le quali ci dovremo confrontare nel nostro iter riabilitativo.
Il trattamento dovrà quindi iniziare con la rassicurazione del paziente, con l’educazione sul decorso della sua patologia e con la pain education, con lo scopo di poter gestire i fattori psicosociali sopracitati. In un secondo momento sarà poi indispensabile, sulla base della nostra valutazione, iniziare la riabilitazione partendo dalla safe zone del paziente, che spesso combacia con l’area di movimento contraria alla situazione che genera instabilità9. L’attivazione precoce della cuffia dei rotatori e della muscolatura scapolare è utile per diminuire il dolore ed evitare l’insorgenza di movimenti aberranti.
Inoltre, nella spalla instabile acquisisce un peso importante la consapevolezza dell’uso di esercizi a catena cinetica chiusa o aperta. In linea generale, gli esercizi a catena cinetica chiusa (CCC) generano un elevato stimolo propriocettivo e una co-contrazione dei muscoli della cuffia e del deltoide, facilitando la stabilità articolare; gli esercizi a catena cinetica aperta (CCA) permettono invece di aumentare il carico sulla spalla, per cui la progressione di carico dovrà tenere conto della tollerabilità del soggetto, sfruttando l’utilizzo di appoggi sul tavolo, sul muro o sul pavimento per sottoporre l’articolazione a un carico crescente mantenendo un pattern di attivazione scapolo-omerale corretto.
Vediamo ora insieme due esempi di proposte riabilitative per instabilità di spalla atraumatica e traumatica.
Derby Shoulder per l’instabilità atraumatica
Per l’instabilità atraumatica vi proponiamo il Derby Shoulder11. Gli esercizi di ognuna delle due sezioni sono inseriti in progressione tenendo conto del livello di difficoltà. Il protocollo di studio prevede che venga assegnato solamente un esercizio per ognuna delle sezioni; il paziente può progredire all’esercizio successivo solo dopo aver raggiunto il target.
Prima sezione
| Esercizio | Ripetizioni Target |
| Lasciare cadere e afferrare un peso di 1 Kg in abduzione a 90° sul piano scapolare | 100 |
| Lasciare cadere e afferrare un peso di 1 Kg in abduzione a 90° sul piano scapolare su una gamba (lato opposto) | 100 |
| Lasciare cadere e afferrare un peso di 1 Kg in abduzione a 90° sul piano scapolare ad occhi chiusi | 100 |
| Lasciare cadere e afferrare un peso di 1 Kg in abduzione + rotazione esterna / abduzione + rotazione interna | 100 |
| Piegamenti in caduta da in piedi | 50 |
| Piegamenti in caduta a livello girovita | 50 |
| Piegamenti pliometrici con battito di mani | 20 |
| Cadute attraverso una porta | 20 |
Seconda sezione
| Esercizio | Ripetizioni Target |
| Rotolamenti su palla a muro con una mano | 60 sec. |
| Incroci da inginocchiato con una mano | 60 sec. |
| Rotolamenti su palla da inginocchiato con una mano | 60 sec. |
| Incroci in posizione per piegamenti su una mano | 60 sec. |
| Rotolamenti su palla in posizione per piegamenti con due mani | 60 sec. |
| Rotolamenti su due palle in posizione per piegamenti con due mani | 60 sec. |
Protocollo di Eshoj per instabilità traumatica
Per quanto riguarda l’instabilità traumatica vi proponiamo alcuni esercizi tratti dal protocollo di Eshoj e colleghi del 202012, valido per le instabilità traumatiche unidirezionali senza lesioni massive e che non necessitano di chirurgia. Tutti i soggetti compresi sono stati sottoposti a immobilizzazione di almeno 7 giorni dopo il trauma.
Il protocollo si sviluppa in sette categorie di esercizio, ognuna delle quali presenta gradi di difficoltà differenti.
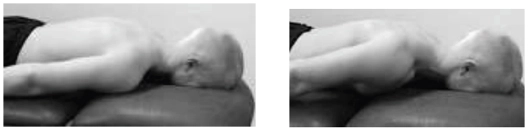
Retrazioni scapolari da prono

Intrarotazione evitando la protrazione , il terapista può dare un feedback al paziente mettendo una mano anteriormente alla spalla. Si può aumentare la difficoltà con peso o elastico.
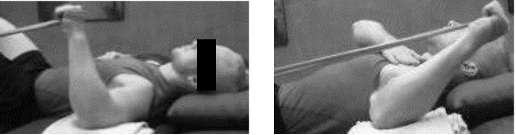
Come esercizio 2, ma inserendo extrarotazione

Mantenere il peso del proprio corpo appoggiando proni su una palla, enfatizzo la protrazione del cingolo scapolare. Per aumentare la difficoltà aumento il carico sulla spalla, le perturbazioni e cambio l’appoggio

Seduto su una palla, controllando la posizione del cingolo scapolare e del tronco, fare una contrazione in rotazione esterna.
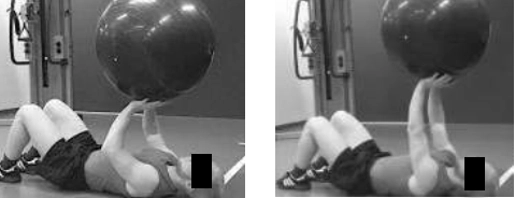
Mantenendo la palla in appoggio su entrambi i palmi, la avvicino al petto.

Fissando un puntatore laser al polso e un obiettivo al muro, chiedere al paziente una flessione, controllando la posizione del cingolo.
Conclusione
L’instabilità di spalla è una patologia complessa e per la quale il fisioterapista ricopre un ruolo indispensabile nella gestione del dolore, dell’apprensione e del fear avoidance, caratteristiche che impattano negativamente sull’outcome. Una corretta valutazione degli impairment del nostro paziente è quindi indispensabile per delineare un iter riabilitativo efficace.
-
- Holmes, R. E., Barfield, W. R. & Woolf, S. K. Clinical evaluation of nonarthritic shoulder pain: Diagnosis and treatment. Phys. Sportsmed. 43, 262–268 (2015).
- Chahal, J., Kassiri, K., Dion, A., MacDonald, P. & Leiter, J. Diagnostic and treatment differences among experienced shoulder surgeons for instability conditions of the shoulder. Clin. J. Sport Med. Off. J. Can. Acad. Sport Med. 17, 5–9 (2007).
- Lintner, S. A., Levy, A., Kenter, K. & Speer, K. P. Glenohumeral translation in the asymptomatic athlete’s shoulder and its relationship to other clinically measurable anthropometric variables. Am. J. Sports Med. 24, 716–720 (1996).
- Saha, A. K. Dynamic stability of the glenohumeral joint. Acta Orthop. Scand. 42, 491–505 (1971).
- Lugo, R., Kung, P. & Ma, C. B. Shoulder biomechanics. Eur. J. Radiol. 68, 16–24 (2008).
- Jaggi, A. & Lambert, S. Rehabilitation for shoulder instability. Br. J. Sports Med. 44, 333–340 (2010).
- Lewis, A., Kitamura, T. & Bayley, J. I. L. (ii) The classification of shoulder instability: new light through old windows! Curr. Orthop. 18, 97–108 (2004).
- Jaggi, A. & Alexander, S. Rehabilitation for Shoulder Instability – Current Approaches. Open Orthop. J. 11, 957–971 (2017).
- Rugg, C. M. et al. Surgical stabilization for first-time shoulder dislocators: a multicenter analysis. J. Shoulder Elbow Surg. 27, 674–685 (2018).
- Bateman, M., Smith, B. E., Osborne, S. E. & Wilkes, S. R. Physiotherapy treatment for atraumatic recurrent shoulder instability: early results of a specific exercise protocol using pathology-specific outcome measures. Shoulder Elb. 7, 282–288 (2015).
- Eshoj, H. R. et al. Neuromuscular Exercises Improve Shoulder Function More Than Standard Care Exercises in Patients With a Traumatic Anterior Shoulder Dislocation: A Randomized Controlled Trial. Orthop. J. Sports Med. 8, 2325967119896102 (2020).