Spondilolisi
Ecco una guida per il fisioterapista sulla valutazione e gestione della spondilolisi.

Con spondilolisi si intende un’interruzione della continuità ossea tra il corpo di una vertebra e il suo arco. In sostanza, è una frattura della pars interarticularis dell’arco vertebrale, ovvero del suo istmo (o bone bridge) tra le superfici articolari superiori e inferiori di ogni vertebra. Può presentarsi unilateralmente o bilateralmente: se bilaterale, nel 40-66% dei casi evolve in una spondilolistesi1,2,3.
La spondilolisi è maggiormente frequente nel sesso maschile, con un’incidenza doppia rispetto al sesso femminile. È un’alterazione ossea legata al carico somministrato alla colonna durante le fasi dello sviluppo: per questo motivo, la sua incidenza è nulla alla nascita e nella popolazione adulta che, per altre cause, non ha mai camminato2, mentre aumenta nella popolazione sana in fase di sviluppo.
È presente nel 4,4% dei bambini a 6 anni e nel 6% dei giovani di 19-20 anni, mentre difficilmente si sviluppano nuovi casi in età più avanzate4. Oltre al carico, ha un ruolo importante nello sviluppo di spondilolisi la genetica: già nel 1979 è stato notato come tra i parenti di primo grado di coloro che sono affetti da spondilolisi sia presente un’incidenza decisamente maggiore di spondilolisi rispetto al resto della popolazione (19%)5.
La spondilolisi non sempre è causa di disturbi e in molti casi risulta completamente asintomatica, rendendone difficile l’individuazione e gestione precoce: è importante, quindi, conoscere le caratteristiche tipiche dei pazienti a rischio per permettere uno screening ottimale.
Tipologia di paziente
Come già accennato, esiste una predisposizione allo sviluppo di spondilolisi in:
- maschi (rapporto maschi/femmine di 2:1);
- parenti di primo grado di pazienti con spondilolisi/spondilolistesi;
- pazienti con patologie ossee concomitanti (spina bifida occulta, sindrome di Marfan, osteogenesi imperfetta e osteopetrosi).
L’età media di diagnosi è 15 anni e, dato che la causa di spondilolisi è lo stress applicato alla colonna durante infanzia e adolescenza; la prevalenza è maggiore negli adolescenti che praticano sport. In particolare, sono considerati sport e discipline ad alto rischio quelli che comportano un carico assiale ripetuto e/o continue iperestensioni e rotazioni lombari, come ginnastica, danza, tuffi, calcio, rugby, lotta, arti marziali, basket, cheerleading, lancio, golf, tennis, pallavolo, sollevamento pesi e nuoto (soprattutto a farfalla e rana)6.
Patofisiologia
Le cause della spondilolisi sono multifattoriali e comprendono sia fattori meccanici che genetici.
La spondilolisi colpisce l’istmo (spondilolisi istmica) vertebrale a livello lombare, in quanto in questo distretto è soggetto a forze maggiori rispetto ai tratti superiori. Inoltre, nelle vertebre lombari il nucleo di ossificazione è localizzato proprio a livello della pars interarticularis, rendendola più fragile fino alla completa maturazione ossea (intorno ai 19-20 anni) a causa della disposizione non uniforme di trabecole e corticale7. Il sito più colpito è L5 (85-95%), seguito da L4 (5-15%), mentre sono molto più rari i casi a vertebre superiori o che coinvolgono più distretti2,4.
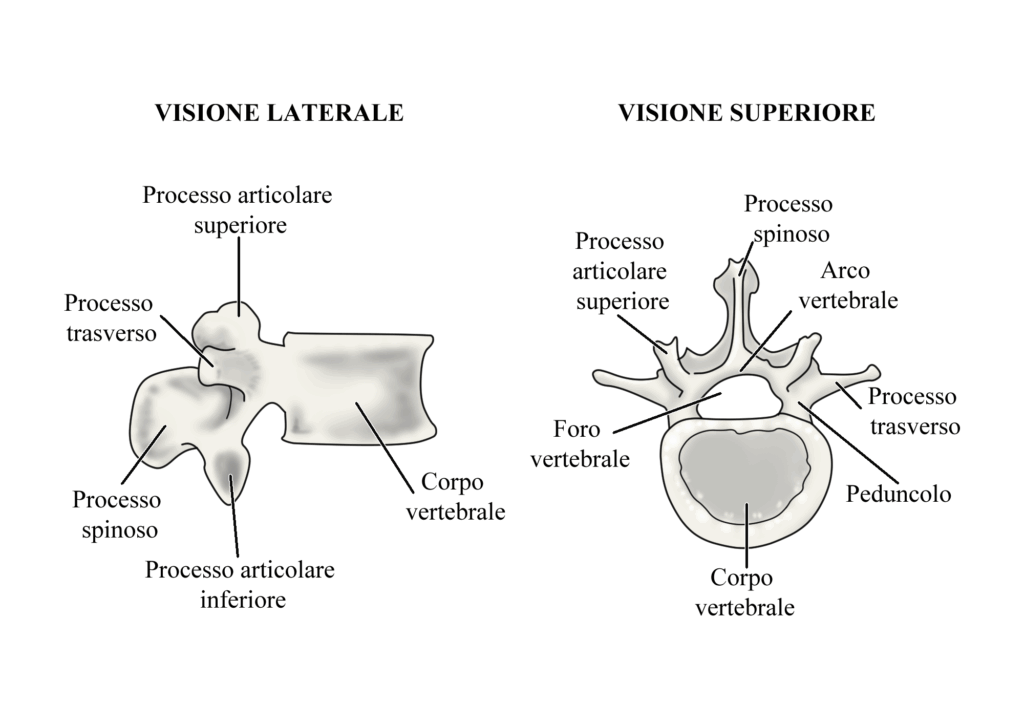
Prima che si formi l’interruzione anatomica della pars interarticularis, nell’istmo è inizialmente evidente una bone stress reaction dovuta a ripetuti microtraumi, con presenza di edema osseo e processi di guarigione e infiammatori locali, ma senza evidenza di frattura. All’aumentare del carico sulla colonna, la condizione peggiora, creando la lisi8.
Nel 1995, Morita e colleghi hanno suddiviso lo sviluppo della spondilolisi in tre fasi:
- iniziale (o precoce); è visibile la linea di frattura, ma c’è ancora contiguità tra i due lati (viene definita hair-line defect);
- progressiva; la frattura è evidente e i due lati possono presentare un leggero spostamento, ma ci sono ancora fenomeni osteoriparativi in atto;
- terminale; la lesione è completa e ci sono evidenze di pseudoartrosi e sclerosi in sede di frattura9.
Diagnosi differenziale
Vediamo ora quali sono le patologie da indagare ed escludere durante il processo di diagnosi differenziale nel paziente con sospetta spondilolisi:
- low back pain aspecifico;
- problematiche muscolari;
- fratture traumatiche;
- fratture patologiche da fragilità;
- spondilolistesi;
- stenosi del canale spinale;
- sindrome radicolare lombare.
La diagnosi di spondilolisi è possibile solo tramite imaging.
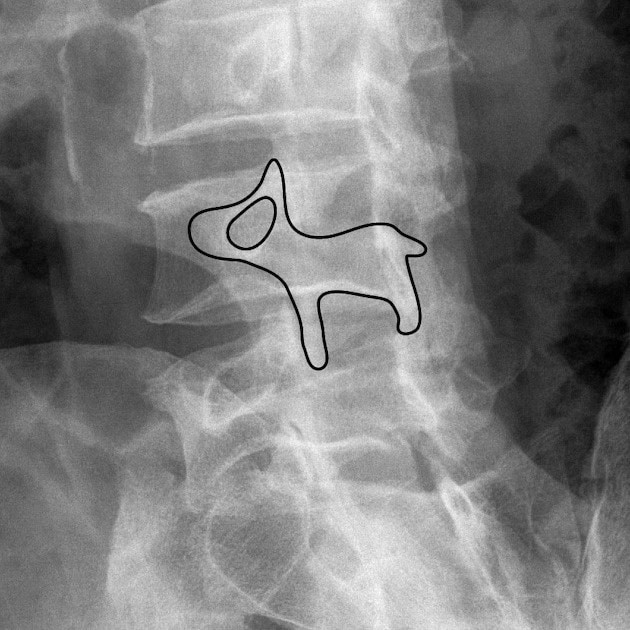
L’esame di primo livello è l’RX, in cui è evidente il tipico doggy’s collar sign nella proiezione obliqua. La radiografia, tuttavia, ha una sensibilità limitata (75%) e non permette di valutare in che fase si trova la lesione. Una RMN fornisce invece maggiori informazioni: ha una sensibilità del 92-95%, permette una diagnosi precoce ed evidenzia la presenza di bone stress reaction nelle fasi iniziali, grazie alla presenza di aree iperintense e bianche a causa dell’edema10,11.
Elementi anamnestici
Solitamente, il paziente con spondilolisi si presenterà con tutti o alcuni dei seguenti sintomi:
- dolore lombare con o senza episodio traumatico;
- dolore che peggiora con le attività che richiedono estensioni e rotazioni lombari;
- solitamente non sono presenti sintomi neurologici.
Come visto in precedenza, la spondilolisi è di solito asintomatica e può essere riscontrata incidentalmente all’esame radiografico. Nel caso siano presenti, i sintomi della spondilolisi sono poco patognomonici: a fare la differenza nella valutazione è la classificazione del profilo di rischio del paziente.
In particolare, bisogna prestare attenzione a bambini e adolescenti che praticano sport con continui microtraumi in estensione, soprattutto nel caso si tratti di un nuovo caso di LBP o sia già stata diagnostica una spondilolisi al paziente o a un suo parente di primo grado.
Esame obiettivo e valutazione
Una volta terminata l’anamnesi, durante l’esame obiettivo potremo notare i seguenti segni:
- probabile iperlordosi lombare;
- probabile sacral slope aumentato e presenza di cifosi lombosacrale;
- possibile muscolatura posteriore di coscia accorciata;
- estensione lombare provocativa;
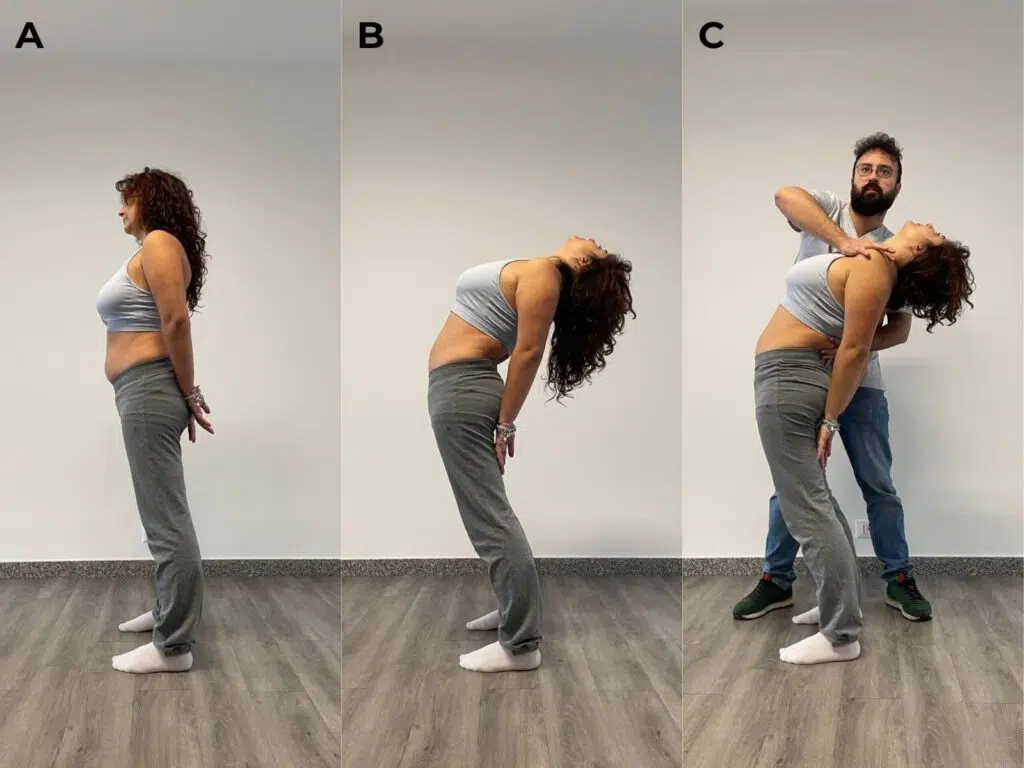
- one-legged hyperextension test o stork test positivi.
Anche per la valutazione obiettiva, come per l’anamnesi, gli elementi valutabili risultano poco identificativi della patologia o hanno una bassa accuratezza diagnostica.
È stato studiato come sia più frequente rilevare condizioni di iperlordosi lombare o un aumentato sacral slope nei giovani con spondilolisi, così come alcuni autori rilevano come elemento frequente in questi pazienti una maggior rigidità della muscolatura hamstring12,13.
Nel 2012, Hirano e colleghi hanno provato a calcolare l’accuratezza diagnostica del dolore in estensione, evidenziando come abbia una sensibilità dell’81% e una specificità del 39,7% nei pazienti con spondilolisi: è quindi utile quando non è presente per escludere la maggior parte dei pazienti senza spondilolisi10.
Lo stork test è l’unico test clinico studiato per la valutazione della spondilolisi, tuttavia presenta bassi valori di accuratezza (Sn=50-73%, Sp=17-32%)14.
Low Back Pain
Il Primo Libro Completo sulle Problematiche Lombari Come capisco quando il paziente non è per me? Come inquadro il paziente? Scopri tutti gli elementi clinici utili per lo screening for referral, per la diagnosi differenziale con altre affezioni muscoloscheletriche e per differenziare quadri Specifici e Non Specifici lombari. Come valuto nel pratico i disturbi lombari? […]
Trattamento
Il trattamento della spondilolisi dovrebbe comprendere:
- riposo funzionale ed evitamento delle attività aggravanti per 4-6 settimane (fino a 6 mesi nei casi più gravi);
- ricondizionamento muscolare lombare e arti inferiori;
- esercizi con graduale spostamento di focus dai flessori agli estensori;
- graduale esposizione ai movimenti provocativi;
- graduale ritorno allo sport.
Quando individuata in fase precoce, la spondilolisi ha ottime possibilità di guarigione. Per permettere che i processi riparativi abbiano successo è importante ridurre lo stress vertebrale, soprattutto sui movimenti in estensione e rotazione ripetuti. Per questo motivo, è consigliato sospendere le attività sportive per il tempo necessario.
Nella maggior parte dei casi sono sufficienti 4-6 settimane, solo nelle situazioni più gravi può durare di più, fino a un massimo di 6 mesi. La sospensione dell’attività sportiva deve prevedere lo stop solo degli stress provocativi e non essere un riposo assoluto, ma, al contrario, essere accompagnato da un percorso riabilitativo attivo.
Il trattamento deve basarsi sulla gestione dei sintomi e la presenza di dolore deve tendenzialmente essere un criterio di stop da attività ed esercizi. È importante nel percorso riabilitativo focalizzarsi sul mantenimento della condizione di fitness del giovane paziente (utilizzando strategie come allenamenti controllati in palestra o la cyclette) e iniziare fin da subito con esercizi per il tronco e gli arti inferiori, sia di reclutamento e rinforzo sia di mobilità, in base alla valutazione del singolo paziente, concentrandosi sugli impairment individuati durante la valutazione (ad esempio: flessibilità hamstring, endurance degli erettori, controllo eccentrico degli addominali, forza dei glutei).
Solitamente, è opportuno iniziare con lavori che evitano l’aumento della lordosi lombare, focalizzandosi su movimenti in flessione o reclutamento muscolare degli erettori in posizione neutra, per poi ampliarle gradualmente il range of motion e targetizzare l’estensione con il miglioramento dei sintomi.
Il trattamento chirurgico deve essere considerato in caso di fallimento della riabilitazione a sei mesi.
Prognosi
La prognosi della spondilolisi è strettamente dipendente dalla precocità della diagnosi: infatti, se individuata in fase iniziale il tasso di guarigione (union rate) è molto alto (73-100%), diminuisce in fase progressiva (38,5-80%) e quasi si annulla in fase terminale.
Le spondilolisi di L4 hanno un tasso di guarigione più alto rispetto a quelle di L5. Inoltre, circa il 13-14% dei pazienti va incontro a una recidiva, solitamente entro i 6 mesi dal primo episodio.
Il tasso di return to sport dei pazienti trattati conservativamente è di oltre il 90%, con l’89% dei pazienti che ritorna al livello premorboso9,15.
È importante ricordare che, nel caso di fallimento riparativo di una spondilolisi bilaterale, il 40-66% dei pazienti va incontro a spondilolistesi istmica, la quale, se sintomatica, necessita di un’adeguata gestione.
-
- Matz PG, Meagher RJ, Lamer T, Tontz WL, Annaswamy TM, Cassidy RC, et al. Guideline summary review: An evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spondylolisthesis. Spine J. marzo 2016;16(3):439–48.
- Rosenberg NJ, Bargar WL, Friedman B. The incidence of spondylolysis and spondylolisthesis in nonambulatory patients. Spine (Phila Pa 1976). 1981;6(1):35–8.
- Gagnet P, Kern K, Andrews K, Elgafy H, Ebraheim N. Spondylolysis and spondylolisthesis: A review of the literature. J Orthop. 17 marzo 2018;15(2):404–7.
- Fredrickson BE, Baker D, McHolick WJ, Yuan HA, Lubicky JP. The natural history of spondylolysis and spondylolisthesis. J Bone Joint Surg Am. giugno 1984;66(5):699–707.
- Wynne-Davies R, Scott JH. Inheritance and spondylolisthesis: a radiographic family survey. J Bone Joint Surg Br. agosto 1979;61-B(3):301–5.
- Patel DR, Kinsella E. Evaluation and management of lower back pain in young athletes. Transl Pediatr. luglio 2017;6(3):225–35.
- Sagi HC, Jarvis JG, Uhthoff HK. Histomorphic analysis of the development of the pars interarticularis and its association with isthmic spondylolysis. Spi-ne (Phila Pa 1976). 1 agosto 1998;23(15):1635–9; discussion 1640.
- Motley G, Nyland J, Jacobs J, Caborn DN. The pars interarticularis stress reaction, spondylolysis, and spondylolisthesis progression. J Athl Train. ottobre 1998;33(4):351–8.
- Morita T, Ikata T, Katoh S, Miyake R. Lumbar spondylolysis in children and adolescents. J Bone Joint Surg Br. luglio 1995;77(4):620–5.
- Hirano A. Characteristics of Clinical and Imaging Findings in Adolescent Lumbar Spondylolysis Associated with Sports Activities. J Spine [Internet]. 2012 [citato 7 dicembre 2023];01(05).
- Linton AA, Hsu WK. A Review of Treatment for Acute and Chronic Pars Fractures in the Lumbar Spine. Curr Rev Musculoskelet Med. agosto 2022;15(4):259–71.
- Hu SS, Tribus CB, Diab M, Ghanayem AJ. Spondylolisthesis and spondylolysis. Instr Course Lect. 2008;57:431–45.
- Kayser R, Mahlfeld K, Heyde CE, Grasshoff H, Mellerowicz H. Tight hamstring syndrome and extra- or intraspinal diseases in childhood: a multicenter study. Eur Spine J. aprile 2006;15(4):403–8.
- Masci L, Pike J, Malara F, Phillips B, Bennell K, Brukner P. Use of the one-legged hyperextension test and magnetic resonance imaging in the diagnosis of active spondylolysis. Br J Sports Med. novembre 2006;40(11):940–6; discussion 946.
- Sakai T, Tezuka F, Yamashita K, Takata Y, Higashino K, Nagamachi A, et al. Conservative Treatment for Bony Healing in Pediatric Lumbar Spondylolysis. Spine (Phila Pa 1976). 15 giugno 2017;42(12):E716–20.
