Stenosi lombare
Ecco una guida per il fisioterapista su valutazione e trattamento della stenosi lombare.
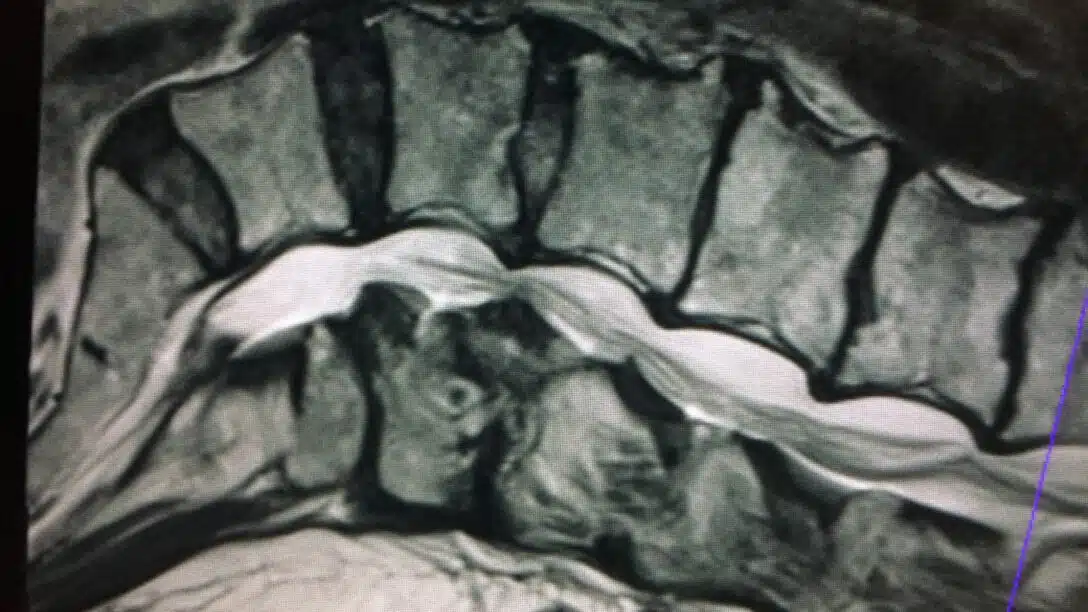
La stenosi lombare rappresenta una causa frequente di dolore cronico alla schiena e agli arti inferiori, associata a disabilità e limitazioni funzionali1. Essa viene definita come un abnorme ristrettezza del canale vertebrale con conseguente diminuzione dello spazio disponibile per il tessuto neurale e vascolare all’interno della colonna lombare2.
In relazione all’eziologia viene classificata come primaria o secondaria: la prima, più rara, conseguente ad anomalie pre o post natali; la seconda, più comune, dovuta ad alterazioni degenerative strutturali conseguenti all’invecchiamento. In base alla sede del restringimento viene inoltre suddivisa in centrale, con diminuzione del lume del canale vertebrale, e laterale, dove la compressione è a carico dei forami di coniugazione.
Le stime di prevalenza media basate su diagnosi cliniche e radiologiche variano tra l’11% e il 38% nella popolazione generale (età media 62 anni) ma si prevede che prevalenza e costo economico associati a questa condizione aumenteranno drasticamente nel corso degli anni a causa dell’invecchiamento generale della popolazione1.
Tipologia di paziente
Prendendo in esame la stenosi secondaria ad alterazioni degenerative, ovvero quella più frequente, va sottolineato come tale condizione clinica sia tipica dell’età adulta (>50) e conseguente a fisiologici processi di invecchiamento a carico del tripode articolare (disco, faccette, strutture legamentose). Non considerabili come veri e propri fattori di rischio in senso assoluto, ma potenzialmente predisponenti la patologia dal punto di vista strutturale, vanno considerate anche spondilolistesi e scoliosi1.
Patofisiologia
Sembra che la sintomatologia sia causata da una compressione delle strutture neuro-vascolari (centrali o laterali) del rachide lombare2 conseguente a fattori sia statici che dinamici.
Tra i fattori statici vanno considerati:
- processi artrosici a carico delle faccette articolari con possibile formazione di osteofiti;
- alterazioni del disco intervertebrale (bulging);
- ipertrofia dei legamenti gialli3.
Come progressione temporale sembra che il processo degenerativo alla base della stenosi inizi spesso con cambiamenti a livello dei dischi intervertebrali (perdita di altezza, rigonfiamento) per poi spostarsi maggiormente sulle faccette articolari4. Oltre alla storia naturale di invecchiamento di queste strutture, va sottolineato come la stenosi possa anche essere causata da un eccesso proliferativo di tessuto cicatriziale in seguito a chirurgia o come conseguenza di un’infezione o di un trauma4.
Sebbene il restringimento anatomico del canale spinale o del forame sia una componente necessaria, non è sufficiente per esprimere la sindrome clinica: il grado di restringimento deve essere tale da compromettere la funzione nervosa delle strutture neurovascolari.
Considerando le componenti dinamiche sappiamo che l’estensione lombare e il carico assiale riducono le dimensioni del canale spinale4: questo ci spiega l’associazione dei sintomi con stazione eretta e cammino, e l’alleviamento in flessione e posizione seduta. È importante sottolineare come queste variazioni di volume del canale spinale si verifichino anche nei soggetti sani, sono fisiologiche, ma gli effetti saranno amplificati nei pazienti stenotici.
Diagnosi differenziale
Vediamo ora quali sono le patologie da indagare ed escludere durante il processo di diagnosi differenziale in un paziente con sospetta stenosi lombare:
- low back pain (articolazioni z, displacement, sacro-iliaca);
- osteoartrosi di anca e/o ginocchio;
- intrappolamento nervoso a un arto inferiore;
- trigger point.
Red flags
Ci sono invece altre patologie più gravi che, a causa della loro lieve somiglianza nella sintomatologia con la stenosi lombare, si dovrebbero indagare e, se presenti, inviare il paziente per un referral (anche la stenosi lombare, in realtà, richiede un referral specialistico):
- radicolopatia lombare;
- claudicatio vascolare intermittente secondaria a patologia vascolare periferica;
- sindrome della cauda equina;
- cause neurologiche: mielopatie, sclerosi multipla, polineuropatie, tumori.

Elementi anamnestici
Il sintomo clinico distintivo della stenosi del canale spinale lombare è la claudicatio neurogena: essa è caratterizzata da sintomi unilaterali o bilaterali localizzati nella regione glutea, coscia o polpaccio descritti dal paziente come dolore, crampi, problematiche sensoriali o di equilibrio con parestesia, intorpidimento o debolezza muscolare1 durante la deambulazione.
Nel paziente stenotico i sintomi sono fortemente correlati alla postura: stazione eretta, lombare in estensione e deambulazione sono fattori aggravanti; postura seduta, sdraiata e lombare in flessione sono allevianti2. Una cosa interessante che potrebbero riferire questi soggetti è l’assenza di sintomi nel cammino in salita che porta la lombare in flessione.
I pazienti affetti da questa condizione clinica riferiscono una riduzione significativa della capacità di deambulazione con importanti ripercussioni a livello sociale.
Esame obiettivo e valutazione
All’esame fisico troveremo una postura spontanea in flessione lombare e una deambulazione con il caratteristico “segno del carrello della spesa” indicatore di claudicatio neurogenica4.
All’esame dei movimenti attivi l’estensione sarà sicuramente la direzione più limitata e dolente, limitazione che potrebbe coinvolgere anche i distretti limitrofi (dorsale e coxofemorale).
All’esame neurologico dovrebbero emergere alcuni deficit di sensibilità superficiale o profonda, dei riflessi, di forza, ma nella pratica clinica questo non sempre accade.
Alcuni test che possono essere eseguiti per fare diagnosi differenziale sono:
- SLR – nelle stenosi caratterizzate da compressione cronica della radice nervosa potremmo trovare un SLR positivo[5];
- test di estensione – al paziente viene chiesto di estendere il rachide in stazione eretta mantenendo la posizione per 30-60 secondi; la comparsa dei sintomi supporta la diagnosi di stenosi lombare (la specificità del test non è nota)5;
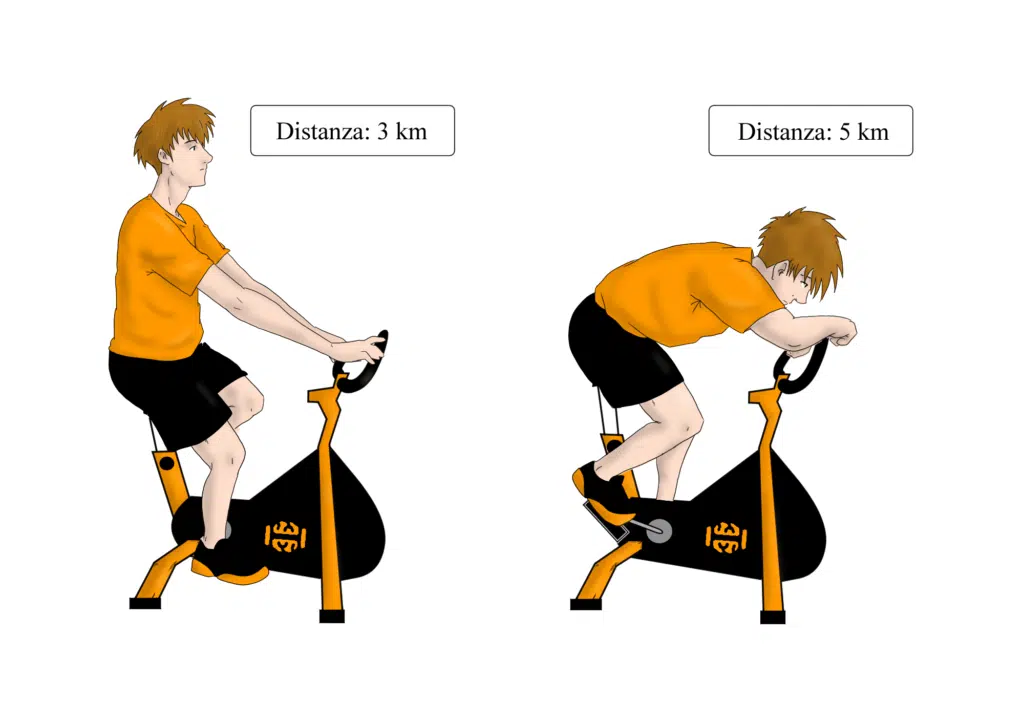
- test della cyclette (tronco flesso vs tronco esteso);
- test del tapis roulant (tronco flesso vs tronco esteso regolando la pendenza);
- palpazione dei polsi dell’arteria pedidia e dell’arteria tibiale posteriore – se questi sono presenti potrebbe essere esclusa un’occlusione vascolare come causa di claudicatio5.
Trattamento
Sebbene la stenosi lombare sia il motivo più comune di chirurgia alla colonna nell’anziano, la maggior parte delle persone affette da questa condizione ricevere cure non operatorie3.
Se il paziente è in grado di tollerare i sintomi, ha buone capacità funzionali o non vuole essere operato, la strada conservativa sarà sicuramente quella di elezione, all’interno di un trattamento multimodale che prevederà secondo le linee guida5:
- incoraggiamento alle normali attività quotidiane;
- esercizio aerobico (camminata, cyclette);
- miglioramento dello stile di vita (perdita di peso, tabagismo);
- educazione alla gestione del dolore (posture allevianti, ergonomia, pause di recupero e rotazione delle mansioni lavorative);
- corsetto lombare; in alcuni casi potrebbe alleviare i sintomi in stazione eretta e aumentare la distanza percorsa durante il cammino;
- terapia manuale ed esercizio terapeutico (lavoro su rigidità miofasciali e articolari anche nelle regioni adiacenti, esercizi di attivazione muscolare, miglioramento dell’endurance);
- gestione farmacologica (paracetamolo, fans, oppioidi deboli).
La fisioterapia potrebbe ridurre la necessità di un trattamento chirurgico entro un anno di follow-up ma non sembra in grado di migliorare la capacità funzionale né ridurre i sintomi o l’uso di farmaci, bensì utile nel rallentare l’ingravescenza dei sintomi5.
Ci sono prove di efficacia di qualità moderata che un trattamento multimodale che includa terapia manuale ed esercizio, sia un trattamento sicuro ed efficace e che i blocchi anestetici epidurali non siano efficaci nella gestione di stenosi lombare che causa claudicatio neurogenica3.
La chirurgia andrebbe considerata, come ci dicono le linee guida, dopo 3-6 mesi di trattamento conservativo con le seguenti indicazioni5:
- dolore ingravescente o non alleviato con il trattamento conservativo;
- riduzione graduale della distanza percorribile a piedi;
- deficit neurologico in progressione.
La strada chirurgica prevederà solitamente un intervento di decompressione tramite laminectomia eventualmente associata a fusione spinale in caso di rischio di instabilità2.
Prognosi
Partendo dal fatto che il decorso naturale della stenosi lombare non trattata è in gran parte sconosciuto, dato che la maggior parte delle persone affette da questa condizione, in particolare quelle con sintomi gravi, si rivolgono a un professionista sanitario, è importante sdoganare il frequente malinteso che questa sia una condizione degenerativa che peggiora inesorabilmente nel tempo4.
I dati attuali ci dicono che la storia naturale della stenosi lombare degenerativa, da lieve a moderata, che causa dolore cronico, tenda ad essere favorevole in circa il 60% dei pazienti (sintomi lombari o agli arti inferiori migliorati o invariati), mentre nel 30% dei pazienti si verifica un peggioramento1. Questa condizione rimane il motivo più comune di chirurgia spinale nei pazienti di età superiore ai 65 anni1.
Per quanto riguarda la chirurgia, tra i fattori prognostici positivi sono risultati5:
- pronunciata riduzione del canale spinale;
- migliore capacità di deambulazione e salute generale del paziente.
Tra i fattori prognostici negativi:
- scoliosi lombare preoperatoria;
- BMI elevato;
- malattia cardiovascolare;
- comorbidità compromettenti la capacità di deambulazione;
- sintomi preopeatori > 1 anno;
- storia di precedenti operazioni al rachide e età superiore a 75 anni prevedono una minore soddisfazione per l’operazione.
Il trattamento chirurgico si è dimostrato essere maggiormente efficace al follow-up di 4 anni rispetto a quello conservativo con benefici significativamente ridotti a 8-10 anni di follow-up5. È inoltre emerso che la chirurgia decompressiva e, se necessario, la fusione, sono più efficaci nei pazienti che hanno effettuato da 3 ai 6 mesi di fisioterapia senza risultati.
Infine va sottolineato come negli studi di confronto tra le due opzioni terapeutiche, i gruppi chirurgici abbiano evidenziato l’insorgenza di possibili effetti collaterali mentre i gruppi di trattamento conservativo non hanno mostrato complicanze3.
SEGNO DEL CARRELLO: il soggetto avrà un cammino in flessione lombare per alleviare i sintomi.
-
- Bussieres A, Cancelliere C, Ammendolia C, et al. Non-Surgical Interventions for Lumbar Spinal Stenosis Leading To Neurogenic Claudication: A Clinical Practice Guideline. J Pain. 2021 Sep;22(9):1015-1039.
- Fabio Zaina, Christy Tomkins-Lane, Eugene Carragee, Stefano Negrini. Surgical versus non-surgical treatment for lumbar spinal stenosis. Cochrane Database of Systematic Reviews 2016, Issue 1. Art. No.: CD010264.
- Carlo Ammendolia, Corey Hofkirchner, Joshua Plener, André Bussières, Michael J Schneider, James J Young, Andrea D Furlan, Kent Stuber, Aksa Ahmed, Carol Cancelliere, Aleisha Adeboyejo, Joseph Ornelas. Non-operative treatment for lumbar spinal stenosis with neurogenic claudication: an updated systematic review. BMJ Open 2022 Jan 19;12(1):e057724.
- Jon Lurie, Christy Tomkins-Lane. Management of lumbar spinal stenosis. BMJ 2016 Jan; 352:h6234.
- Timo Aalto. Lumbar spinal stenosis (LSS) EBM Guidelines. 2022 Duodecim Publishing Company Ltd, ebm00436 (020.033).