Low Back Pain in gravidanza
Ecco una guida per il fisioterapista sulla valutazione e gestione del Low Back Pain in gravidanza.

La lombalgia in gravidanza (PLBP) e il Pelvic Girdle Pain (PGP) sono considerati problemi di salute pubblica, con una prevalenza che varia dal 4% al 76%1. L’eziologia è multifattoriale: oltre ai cambiamenti biomeccanici, come l’aumento della lordosi lombare, lo spostamento del baricentro, l’incremento ponderale, vi è anche il contributo di fattori ormonali, come ad esempio l’azione della relaxina sui legamenti.
Il Low Back Pain (LBP) in gravidanza è spesso considerato come una condizione fisiologica e di conseguenza viene sotto-trattata. Tuttavia, interventi farmacologici e fisioterapici possono ridurre significativamente l’intensità del dolore, migliorare la qualità della vita e prevenire la cronicizzazione post-partum. Inoltre, questa condizione può compromettere il sonno, limitare le ADL e quindi influire sulla qualità della vita della futura mamma.
La fisioterapia, attraverso un approccio mirato e personalizzato, basato sull’esercizio terapeutico, sull’educazione e sulle strategie di gestione del carico può rivelarsi utile per accompagnare la mamma lungo un percorso attivo di cura, nel rispetto della sua specifica condizione.
Low Back Pain in gravidanza: patogenesi
Il Low Back Pain in gravidanza ha una patogenesi multifattoriale ed è legata a una combinazione di condizioni biomeccaniche, ormonali e posturali, elencate di seguito.
- Modificazioni ormonali. Vi è un aumento di produzione di relaxina che favorisce una maggiore lassità dei legamenti e quindi delle articolazioni, in particolare a livello del cingolo pelvico e del tratto lombare. Questa situazione favorisce una maggiore instabilità articolare e perciò un carico irregolare sui tessuti di supporto.
- Alterazioni meccaniche posturali. Il progressivo aumento del peso fetale determina uno spostamento del baricentro in avanti. Per compensare a questo cambiamento, la gestante svilupperà un’accentuazione della lordosi lombare aumentando così il carico sulla zona relativa della colonna e sulle strutture adiacenti, come muscoli para-spinali, i dischi intervertebrali e le articolazioni.
- Aumento del carico muscolare. I muscoli della parete addominale e lombare subiscono una modificazione del loro equilibrio funzionale. L’allungamento e la riduzione del tono dei muscoli addominali (soprattutto con la diastasi del retto dell’addome) riducono il supporto anteriore obbligando i muscoli lombari a un sovraccarico funzionale e contribuendo quindi a dolore e affaticamento.
- Coinvolgimento delle articolazioni sacroiliache e della sinfisi pubica. Esse subiscono modificazioni anatomiche durante il periodo ante-partum2. La lassità legamentosa e l’instabilità pelvica possono causare dolore riferito anche nella zona lombare.
- Fattori psicosociali. Lo stress, la qualità del sonno e lo stato psicologico generale possono influenzare la percezione del dolore e possono agire come fattori amplificanti nel quadro di Low Back Pain Pregnancy.
Classificazione
Il dolore lombare in gravidanza non rappresenta un’entità clinica unica, ma un insieme eterogeneo di condizioni accomunate dalla localizzazione del sintomo. Si rende quindi necessario un tentativo di classificazione che permetta una migliore comprensione dei meccanismi patogenetici e quindi una più adeguata presa in carico clinico-riabilitativa. Possiamo distinguere e classificare tre forme principali.
- Low Back Pain (LBP) propriamente detto. Dolore localizzato nella regione lombare, generalmente sopra il promontorio sacrale, spesso descritto come un dolore sordo, persistente, che può aumentare con il mantenimento prolungato della stazione eretta o con movimenti ripetitivi del tronco. Tipicamente associato a un sovraccarico meccanico della colonna, accentuato dall’aumento della lordosi e dai cambiamenti posturali legati alla gravidanza.
- Pelvic Girdle Pain (PGP). Si distingue dal LBP classico per sede e caratteristiche cliniche. Il dolore è riferito in corrispondenza delle articolazioni sacro iliache, eventualmente irradiato ai glutei, alla faccia posteriore della coscia e/o al pube (in caso di coinvolgimento della sinfisi pubica). Il PGP è tipicamente meccanico e si esacerba durante attività che comportano carico unilaterale, come salire le scale, girarsi nel letto o camminare. È spesso legato a instabilità pelvica e lassità legamentosa indotta dalle modificazioni ormonali.
- Forma Mista (mixed pain). Con caratteristiche sovrapposte di LBP e PGP si configura una forma mista, che probabilmente è la condizione più frequente. Il dolore può quindi coinvolgere sia la regione lombare della colonna sia il cingolo pelvico, rendendone più complessa la valutazione e la gestione.
Ulteriore distinzione può essere quella tra LBP gravidico e LBP persistente post-partum in cui il dolore continua oltre le 6-12 settimane dopo il parto, suggerendo un meccanismo patogenetico o disfunzionale più strutturato.
Diagnosi
Dal punto di vista clinico, la diagnosi si basa soprattutto su un’attenta anamnesi e sull’esame obiettivo. Si cerca di capire se il dolore è di origine meccanica, riferito, associato a disfunzioni del pavimento pelvico, o se c’è una componente infiammatoria. In breve, il LBP propriamente detto si manifesta con dolore localizzato tra il margine inferiore delle coste e le pieghe glutee; il PGP (Pelvic Girdle Pain) con dolore nella regione sacroiliaca e/o sulla sinfisi pubica.
Diagnosi differenziale
È di fondamentale importanza escludere infezioni, fratture, compressioni midollari, sindromi della cauda equina, condizioni non muscolo-scheletriche (calcolosi renale, minacce d’aborto). Le indagini strumentali sono riservate a casi selezionati per via delle limitazioni in gravidanza.
Esame obiettivo
Per valutare il Low Back Pain in gravidanza, l’esame obiettivo inizia dall’osservazione della postura e del cammino. Le donne in gravidanza tendono ad accentuare la lordosi lombare a causa del cambiamento del baricentro con un tilt anteriore del bacino ben visibile. La deambulazione può anch’essa risultare alterata e possono essere presenti asimmetrie nella zona pelvica. Durante la palpazione si va alla ricerca dei punti dolenti lungo la colonna, i muscoli paraspinali, le articolazioni sacro-iliache e la sinfisi pubica, prestando attenzione al tono muscolare e alla reattività dei tessuti molli.
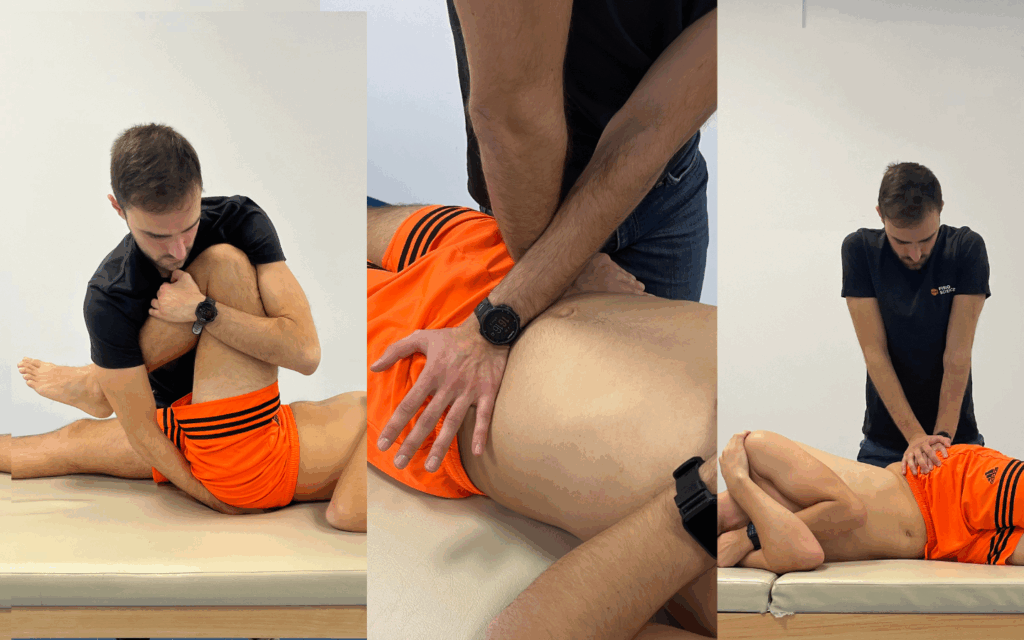
La valutazione dei movimenti attivi della colonna permette di capire se ci sono limitazioni o dolori specifici in flessione, estensione o inclinazione laterale. Se il dolore coinvolge la cintura pelvica può essere molto utile sottoporre la paziente alla Batteria di Laslett: un insieme di test clinici usati per identificare se il dolore lombare e pelvico sia di origine sacroiliaca. Si tratta di una serie di manovre di provocazione, messe a punto dal fisioterapista Mark Laslett, che mirano a riprodurre il dolore riferito dal paziente attraverso stress meccanici specifici applicati all’articolazione sacroiliaca.
Nella Batteria di Laslett sono compresi il distraction test, che applica una forza per separare le articolazioni sacro iliache; il compression test, che comprime il bacino in decubito laterale; il thigh thrust test, che sollecita l’artciolazione sacro iliaca spingendo sul femore flesso; il Gaenslen’s test, che stressa l’articolazione portando una gamba in flessione e l’altra in estensione; e infine il sacral thrust test, che prevede una pressione diretta sul sacro in posizione prona.
La positività di almeno due o tre test provocativi della batteria di Laslett è considerata un indicatore clinicamente rilevante, in quanto correla con un’elevata sensibilità e specificità diagnostica nell’identificazione del dolore lombare di origine sacroiliaca.
È fondamentale ascoltare attentamente la descrizione del dolore: localizzazione (lombare, glutea, pubica), se è meccanico o continuo, se si irradia e come varia con il movimento. Per quantificare la soggettiva percezione del dolore si possono usare scale come la VAS o la NPRS.
Molto importante è anche osservare come la paziente si muove durante le attività quotidiane (alzandosi dal letto, nei cambi di posizione, alzandosi, effettuando uno squat), cruciale per cogliere eventuali compensi, debolezza o difficoltà di controllo motorio, specialmente al livello del core e dei glutei. Tutto ciò è utile per inquadrare il tipo di dolore lombare e di conseguenza impostare il giusto intervento riabilitativo: personalizzato, sicuro ed efficace.
Complicanze
La gestione precoce e multimodale del LBP in gravidanza è fondamentale per prevenire le complicanze che possono consistere in limitazioni funzionali, poiché il dolore può interferire con le attività quotidiane, disturbi del sonno e, in alcuni casi, il mal di schiena può cronicizzarsi e avere un impatto negativo sull’umore della gestante.
Terapia
La terapia farmacologica del Low Back Pain gravidico è limitata e va sempre valutata con lo specialista Ginecologo per garantire la sicurezza del feto. Il caposaldo è il paracetamolo che, usato a dosaggi adeguati, è sicuro in tutti i trimestri. FANS, miorilassanti e oppioidi sono sconsigliati e da evitare. Farmaci topici come gel o creme a base di fans possono essere valutati con cautela, privilegiando sempre la terapia fisica e conservativa.
Fisioterapia e Riabilitazione
Un programma di esercizi della durata di quattro settimane ha evidenziato un miglioramento significativo dello stato funzionale e una riduzione del dolore lombare e pelvico nelle donne in gravidanza3. La fisioterapia per il Low Back Pain in gravidanza è uno degli approcci più efficaci e sicuri. L’obiettivo è migliorare il controllo motorio, la forza, la mobilità e la percezione corporea, sempre nel rispetto dei cambiamenti fisiologici della gravidanza.
- Rinforzo dei glutei e stabilizzazione pelvica.
- Esercizio: ponte (solo fino al 1° trimestre).
- Posizione: supina con ginocchia piegate, piedi a terra.
- Azione: attiva il core e solleva il bacino verso l’alto contraendo i glutei.
- Mantenere la posizione per 10 secondi, poi scendere lentamente.
- Controllo pelvico e propriocettivo.
- Esercizio: rocking pelvico da seduta con movimento ritmico avanti-indietro del bacino, senza sforzo.
- Beneficio: aiuta a rilassare e percepire meglio la mobilità articolare; ottimo anche nel travaglio per facilitare l’adattamento pelvico.
- Esercizio in acqua: riduce l’intensità del mal di schiena nelle donne in gravidanza4.
- Camminata in acqua, movimenti di flesso-estensione, lavoro in sospensione con supporti. Ottimo per scaricare la colonna e mantenere il tono muscolare in sicurezza.
Eseguire gli esercizi almeno 2-3 volte a settimana. Lavorare con il respiro consapevole, mai sforzare, bensì adattare tutto al trimestre e al benessere della paziente e alla sicurezza del nascituro. Il lavoro preventivo è importante quanto quello terapeutico.
Conclusioni
Il Low Back Pain in gravidanza è una condizione comune, ma non per questo da considerare “inevitabile” o da sotto trattare. Un approccio attivo, centrato sulla consapevolezza del corpo e sulla riorganizzazione percettiva e motoria, promuovendo un movimento consapevole e adattivo può offrire sollievo, migliorare la qualità della vita e favorire un’esperienza serena e positiva della gravidanza.
-
- Brazilian Journal of PhysicalTherapy 25 (2021), 676-687. SYSTEMATIC REVIEW, Effectiveness of conservative therapy on pain, disability and quality of life for low back pain in pregnancy: Asystematic review of randomizedcontrolled trials, Laísa B. Maiaa, Letícia G. Amarante b , Debora F.M. Vitorino b , Rodrigo O. Mascarenhas b, Ana Cristina R. Lacerda a, Bianca M. Louren, Vinícius C. Oliveira a,]
- Clinton SC, Newell A, Downey PA, et al. Pelvic girdle pain in the ante partum population: physical therapy clinical practice guidelines linked to the international classification of functioning, disability, and health from the section on women’s health and the orthopaedic section of the American physical therapy association. J Womens Health PhysTherap. 2017;41(2):102125
- Ozdemir S, Bebis H, Ortabag T, Acikel C. Evaluation of the efficacy of an exerciseprogram for pregnant women with low back and pelvic pain: a prospective randomized controlled trial. J Adv Nurs. 2015;71(8):19261939
- Kihlstrand M, Stenman B, Nilsson S, Axelsson O. Water-gymnasticsreduced the intensity of back/low back pain in pregnant women. Acta Obstet Gynecol Scand. 1999;78(3):180185.