Nevralgia del pudendo
Ecco una guida per il fisioterapista su valutazione e trattamento della sindrome della nevralgia del pudendo.
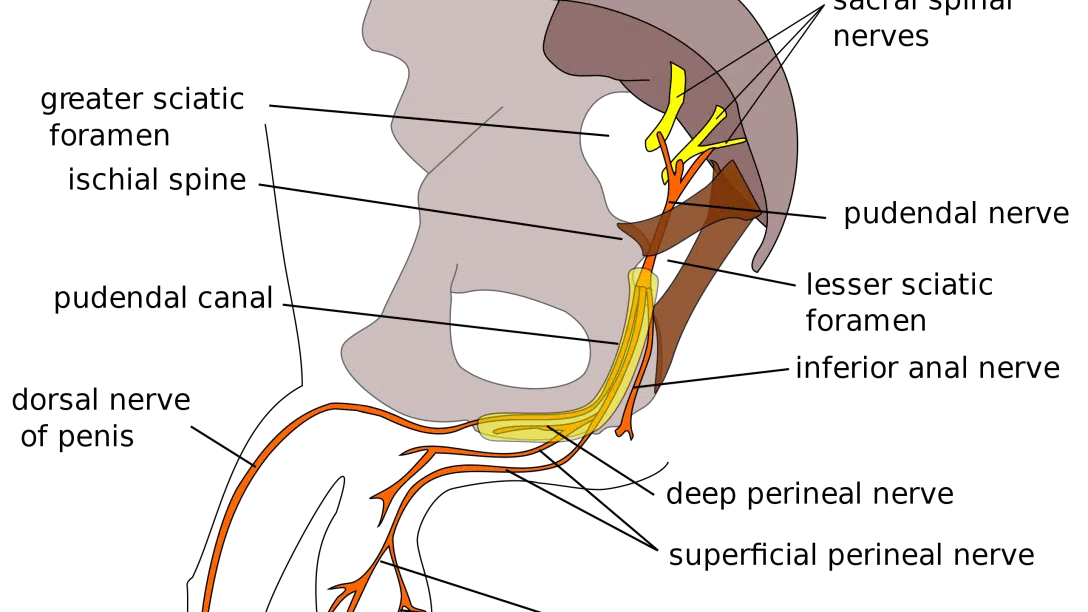
La nevralgia del pudendo1 (detta anche neuropatia del pudendo o sindrome del canale di Alcock) è una sindrome da dolore pelvico cronico che origina da un intrappolamento, una compressione, una trazione o un danno del nervo pudendo.
Essendo una problematica poco conosciuta, la neuropatia del pudendo è sotto-diagnosticata, pertanto porta a gravi conseguenze psicofisiche per il paziente e a un peggioramento della qualità della vita. Essa è caratterizzata da iperalgesia in posizione seduta che peggiora durante la giornata e migliora stando in piedi o sdraiati. Può essere inoltre correlata a disfunzioni sessuali, uro-genitali e gastrointestinali.
La gestione di questa condizione clinica rimane molto complessa, pertanto diversi specialisti sono considerati fondamentali nel trattamento della stessa: ginecologi, urologi, chirurghi, anestesisti, radiologi, infermieri, fisioterapisti e psicologi. Relativamente all’entità della problematica si sceglie se gestirla in maniera conservativa o chirurgica 2,3.
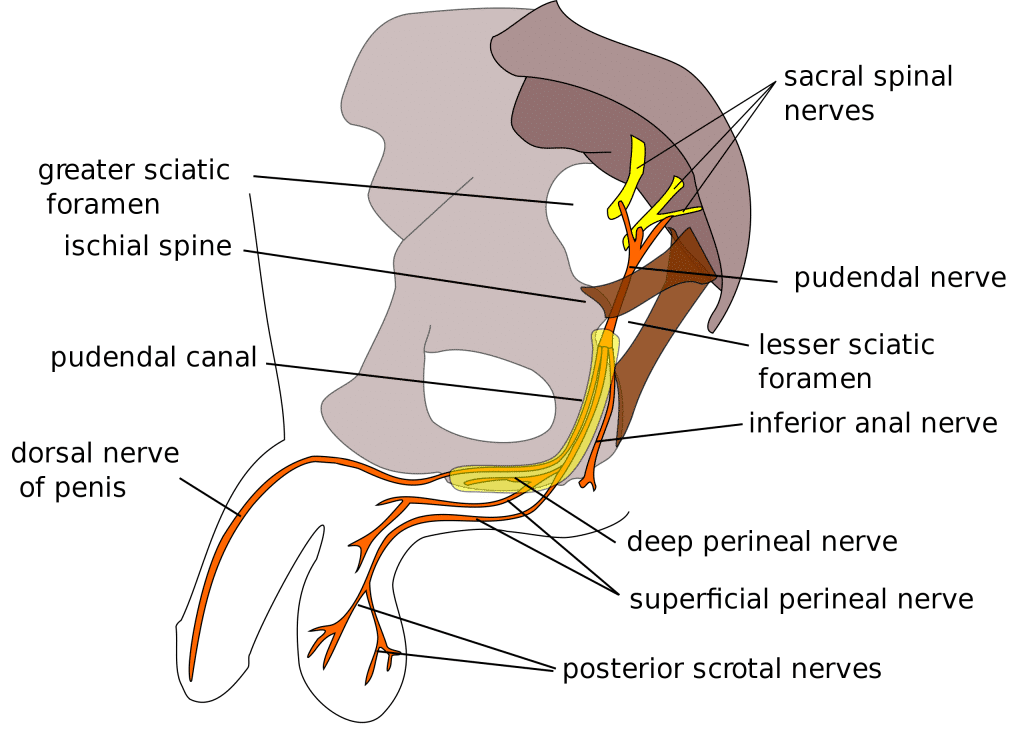
Tipologia di paziente
Secondo l’International Pudendal Neuropathy Association, la nevralgia del pudendo colpisce una persona ogni 100.000, con una prevalenza maggiore nel sesso femminile (rapporto 7/3). È inoltre una delle forme più debilitanti di dolore pelvico-genitale, rappresentando il 4% della popolazione affetta da dolore cronico.
I soggetti maggiormente colpiti dalla neuropatia del pudendo sono:
- soggetti con alterazioni morfo-strutturali della via nervosa (evidenti in età pediatrica);
- lavoratori costretti ad assumere la posizione seduta per molte ore (impiegati, sarte, pianisti ecc.);
- sportivi per i quali è richiesta una flessione ripetuta dell’anca (corridori, ciclisti, sollevatori di pesi);
- soggetti che hanno subìto traumi e incidenti diretti o che abbiano subìto un intervento di chirurgia pelvica (interventi di riparazione con utilizzo di reti per prolassi viscerali);
- soggetti che hanno subìto interventi di radioterapia per tumori uro-ginecologici;
- soggetti con lesioni metastatiche della via nervosa o infezioni da herpes simplex (cause molto più rare);
- donne che hanno affrontato un parto naturale (4).
I soggetti con una forte componente di stress possono incorrere più facilmente in un peggioramento della sintomatologia.
Patofisiologia
Si possono differenziare quattro tipologie di nevralgie del nervo pudendo, in relazione al sito di intrappolamento dello stesso:
- Tipo 1: intrappolamento al di sotto del muscolo piriforme, a livello della grande incisura ischiatica;
- Tipo2: intrappolamento tra i legamenti sacrotuberoso e sacrospinoso;
- Tipo 3: intrappolamento nel canale di Alcock, una struttura tubulare delimitata medialmente dal margine ischiatico e lateralmente dal canale inguinale;
- Tipo 4: intrappolamento dei rami terminali (ramo rettale inferiore, ramo perineale e nervo sensitivo dorsale del pene o del clitoride)5.
Diagnosi differenziale
Col termine diagnosi differenziale ci riferiamo a un procedimento col quale i clinici mirano a effettuare una diagnosi più accurata possibile, cercando di eliminare tutte le ipotesi diagnostiche aventi sintomi e segni sovrapponibili a quella indagata. Nel caso della nervalgia del pudendo, le problematiche da escludere sono le seguenti:
- infezioni cutanee nelle aree dermatomeriche interessate dal nervo pudendo;
- lesioni del plesso nervoso sacrale;
- CPRS (complex pain region syndrome);
- prostatite;
- cistite interstiziale;
- neuropatie del territorio ileoipogastrico e ileoinguinale;
- neuropatie toraco-lombari;
- compressione causata da tumori o metastasi;
- edema del muscolo otturatore interno6.
Elementi anamnestici
L’esordio della nevralgia del pudendo è graduale (a meno che non ci sia stato un trauma acuto). Generalmente, il/la paziente lamenta un dolore minore al mattino che cresce gradualmente durante la giornata, raggiungendo il picco verso sera. In oltre il 50% dei pazienti, il dolore è esacerbato dalla posizione seduta e alleviato dalla posizione eretta o distesa.
Nello specifico, i sintomi più frequenti sono iperalgesia (bruciore, dolore lancinante, scosse elettriche), anestesia o parestesia (formicolio) e allodinia (descritta come “sensazione di essere a contatto con corpi estranei”).
Tali sensazioni possono essere anche frutto di una sensibilizzazione centrale e possono irradiarsi ad altre strutture quali la vulva, la vagina, il clitoride, il perineo e il retto nelle donne; il glande, lo scroto, il perineo e il retto negli uomini. Inoltre, possono irradiarsi alle strutture del coccige, della gamba e del piede.
Altri sintomi che il paziente può lamentare sono legati alla sfera uro-genitale e ginecologica, come ad esempio:
- alterazione della minzione;
- sintomi che mimano una cistite interstiziale;
- eiaculazione dolorosa;
- orgasmi notturni dolorosi;
- eccitazione persistente;
- dispareunia (dolore durante o dopo i rapporti sessuali);
- impotenza maschile;
- vulvodinia;
- incontinenza fecale4,5.
Esame obiettivo e valutazione
Poiché non esistevano test diagnostici specifici per identificare la sindrome del nervo pudendo, sono stati ideati dei criteri di inclusione ed esclusione dal dottor Roger Robert denominati Criteri di Nantes (2006). Questi criteri hanno l’obiettivo di facilitare il percorso diagnostico, e quindi di cura, della nevralgia del pudendo.
Criteri di inclusione
- Il dolore è correlato alla distribuzione anatomica del nervo pudendo: può essere dunque superficiale o profondo nel territorio vulvovaginale, anorettale e della porzione distale dell’uretra.
- Il dolore è presente prevalentemente in posizione seduta perché il nervo è compresso contro le strutture legamentose dure.
- Il dolore non è presente durante le ore notturne, anche se molti pazienti possono avere difficoltà nell’addormentarsi.
- Non vi è una perdita della sensibilità; se così fosse, si parlerebbe di una lesione della radice sacrale.
- Il dolore si riduce con un blocco del nervo pudendo (criterio poco specifico poiché qualsiasi patologia perineale diversa dall’intrappolamento può dare dolore nel territorio del nervo pudendo).
Criteri di esclusione
- Il dolore è presente in territori non innervati dal nervo pudendo, come ipogastrio, coccige, pube e gluteo.
- Il dolore è associato a prurito (segno di una lesione cutanea).
- Dolore di natura acuta e improvvisa.
- Qualsiasi anomalia diagnosticata che potrebbe giustificare il sintomo5.
All’esame obiettivo si ricerca inoltre il dolore o il sintomo familiare del paziente, che è relativo al sito di intrappolamento del nervo pudendo. A questo proposito, si potranno ricercare dolorabilità alla palpazione medialmente all’ischio o in corrispondenza della grande incisura ischiatica, presenza di spasmi e dolorabilità del muscolo piriforme e del muscolo otturatore interno.
Se il paziente soddisfa tutti i Criteri di Nantes, non sono necessari altri strumenti ai fini diagnostici. Se uno o più criteri non vengono soddisfatti, sarebbero invece utili altri test per una migliore indagine come i blocchi diagnostici del nervo attraverso l’uso di fluoroscopia, TAC o ultrasuoni, il test della soglia sensoriale quantitativa (rilevazione di vibrazioni e temperatura da parte del nervo pudendo), l’ecografia ad alta frequenza, l’eco-color-doppler e la Risonanza Magnetica 4,5.
Per quanto riguarda le misure di outcome utilizzate nella gestione della nevralgia del pudendo, i clinici possono fare affidamento sulla scala VAS per la valutazione del dolore, sul McGill Questionnaire, sulla DN4 (Scala sul Dolore Neuropatico) e sul BPI-sf (Inventario breve del dolore-forma abbreviata)1.

Trattamento
Il trattamento della nevralgia del pudendo è relativo all’entità della problematica. Di fondamentale importanza è innanzitutto l’educazione del paziente, indicando strategie durante le attività quotidiane e sportive che possano ridurre la sintomatologia (utilizzo di imbottiture a casa, al lavoro e durante attività come il ciclismo) e strategie di pacing al lavoro o durante lo sport (alternare la posizione seduta a quella eretta durante l’arco della giornata). Altre terapie utilizzabili a seconda del caso sono:
- terapia farmacologica; farmaci analgesici, miorilassanti e anticonvulsivanti;
- blocco nervoso; infiltrazione di anestetico locale e/o cortisonici con o senza l’ausilio di ecografia, fluoroscopia o tac;
- neuromodulazione; stimolazione del nervo pudendo attraverso l’utilizzo di uno stimolatore nella fossa ischioanale;
- radiofrequenza pulsata; tecnica di neuromodulazione attraverso l’utilizzo di frequenze elettromagnetiche;
- chirurgia decompressiva (miglior outcome); elimina la causa della compressione nervosa attraverso diverse vie d’accesso chirurgico quali la via transperineale, transgluteale, transischiorettale e laparoscopica;
- lipofilling; iniezione di cellule adipose e staminali autologhe nel canale del nervo pudendo (in via sperimentale)5;
- iniezioni di acido ialuronico o PRP (plasma ricco di proteine);
- riabilitazione del pavimento pelvico.
Nello specifico, la riabilitazione si servirà di tecniche quali il trattamento dei Trigger Points, il Miofascial Release, tecniche PNF (Proprioceptive Neuromuscolar Facilitation) e TENS (Stimolazione Transcutanea Elettrica del Nervo). Si è visto che i migliori outcome clinici sono stati raggiunti unendo i trattamenti sopraelencati alla TENS, anziché il solo utilizzo di quest’ultima2,3,7 .
Prognosi
Il trattamento della nevralgia del pudendo può migliorare molto la qualità della vita del paziente, in quanto permette di alleviare e ridurre la sintomatologia. La guarigione può essere raggiunta dai 6 mesi ai 12 anni successivi al trattamento (conservativo e/o chirurgico), ma sono state segnalate situazioni di miglioramento immediato o totale dopo il solo intervento chirurgico.
Il successo del trattamento dipende sicuramente da vari fattori, come la presenza di sensibilizzazione centrale nel paziente, il grado della compressione o lesione del nervo ed eventuali neuropatie concomitanti.
Si è inoltre visto quanto fosse incisivo riprendere le attività quotidiane e sportive con gradualità; un paziente poco collaborante nel rispettare le tempistiche di guarigione potrebbe avere una recidiva della sintomatologia4.
-
- https://www.physio-pedia.com/Pudendal_Neuralgia
- Different Transcutaneous Electrical Nerve Stimulation Modes in Relieving Chronic Pudendal Neuralgia in Females Hala M. Hanafy, Afaf M. Botla Mohamed F. Abo-El-Enan Mohamed Z. Mowafy. Department of Woman’s Health, Faculty of physical therapy, Cairo University, Egypt Departement of obstetrics and gynecology, OM-El-Misrieen Hospital, Egypt
- Effectiveness of transcutaneous electrical nerve stimulation as an adjunct to selected physical therapy exercise program on male patients with pudendal neuralgia: a randomized controlled trial. Marwa M Eid1,2, Mohamed F Rawash, Moussa A Sharaf, and Hadaya Mosaad Eladl
- Soon-Sutton TL, Feloney MP, Antolak S. Pudendal Neuralgia. 2021 Jul 31. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan –. PMID: 32965917
- Pudendal Nerve Entrapment Syndrome Jasmeen Kaur, Paramvir Singh In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan 2022 May 7
- Turkmen MB, Kocyigit F, Kocyigit A. An unusual cause for a rare neuropathy: pudendal nerve entrapment syndrome secondary to obturator internus muscle edema. Neurol India. 2015 Jan-Feb;63(1):105-6. doi: 10.4103/0028-3886.152671. PMID:25751480
- The Role of Physical Therapy in the Treatment of Pudendal Neuralgia Stephanie A. Prendergast, MPT, Elizabeth H. Rummer, MSPT The Pelvic Health and Rehabilitation Center, San Francisco, California
