Sindrome del tunnel carpale
Ecco una guida per il fisioterapista su valutazione e gestione del paziente con sindrome del tunnel carpale.

La sindrome del tunnel carpale (STC) è una neuropatia da compressione sintomatica del nervo mediano a livello del polso, caratterizzata fisiologicamente da evidenze di aumento della pressione all’interno del tunnel carpale e diminuzione della funzione del nervo a quel livello1.
È la più comune tra le neuropatie da compressione; infatti, si stima che la sua prevalenza sia compresa in un range tra il 3% e il 7,8% della popolazione adulta generale, con un rischio che aumenta da 1,5 a 4 volte nel sesso femminile rispetto al maschile2,4.
La sintomatologia comporta presenza di dolore, parestesie e perdite di sensibilità nella distribuzione del nervo mediano, la quale include l’aspetto palmare del polso, il primo, secondo e terzo dito e metà del quarto dito. Questi possono occasionalmente variare e irradiare all’intera mano, all’avambraccio e più raramente alla spalla. In alcuni casi severi vengono intaccate le fibre motorie e si associano anche segni di debolezza in abduzione e opposizione del primo dito, atrofia dell’eminenza tenar e riferita difficoltà nello svolgere gesti lavorativi o di vita quotidiana2.
Per questi motivi, è quindi opportuno rivolgersi a un esperto del settore che sarà in grado di valutare la condizione e indirizzare verso il corretto percorso terapeutico atto a migliorare la sintomatologia e la qualità della vita del paziente.
Sindrome del tunnel carpale: tipologia di paziente
Tipicamente, le persone con sindrome del tunnel carpale presentano fattori che aumentano il rischio di incorrere in tale patologia. Tra questi, i più rilevanti sono il sesso femminile, l’età maggiore di 50 anni e l’obesità. Altri fattori predisponenti sono:
- diabete mellito;
- osteoartriti;
- precedenti disturbi muscoloscheletrici (tendinopatie, fratture o traumi dell’arto superiore, lupus, patologie del disco ecc.);
- terapia estrogenica;
- storia familiare di STC;
- mancanza di esercizio fisico;
- stato di gravidanza;
- fattori di rischio per malattie cardiovascolari;
- attività lavorativa che richiede movimenti ripetuti di mano e polso, o con l’utilizzo di strumenti/utensili vibranti;
- stress lavorativo, dove il rischio aumenta ulteriormente se correlato a una bassa autorità decisionale2,4.
Patofisiologia
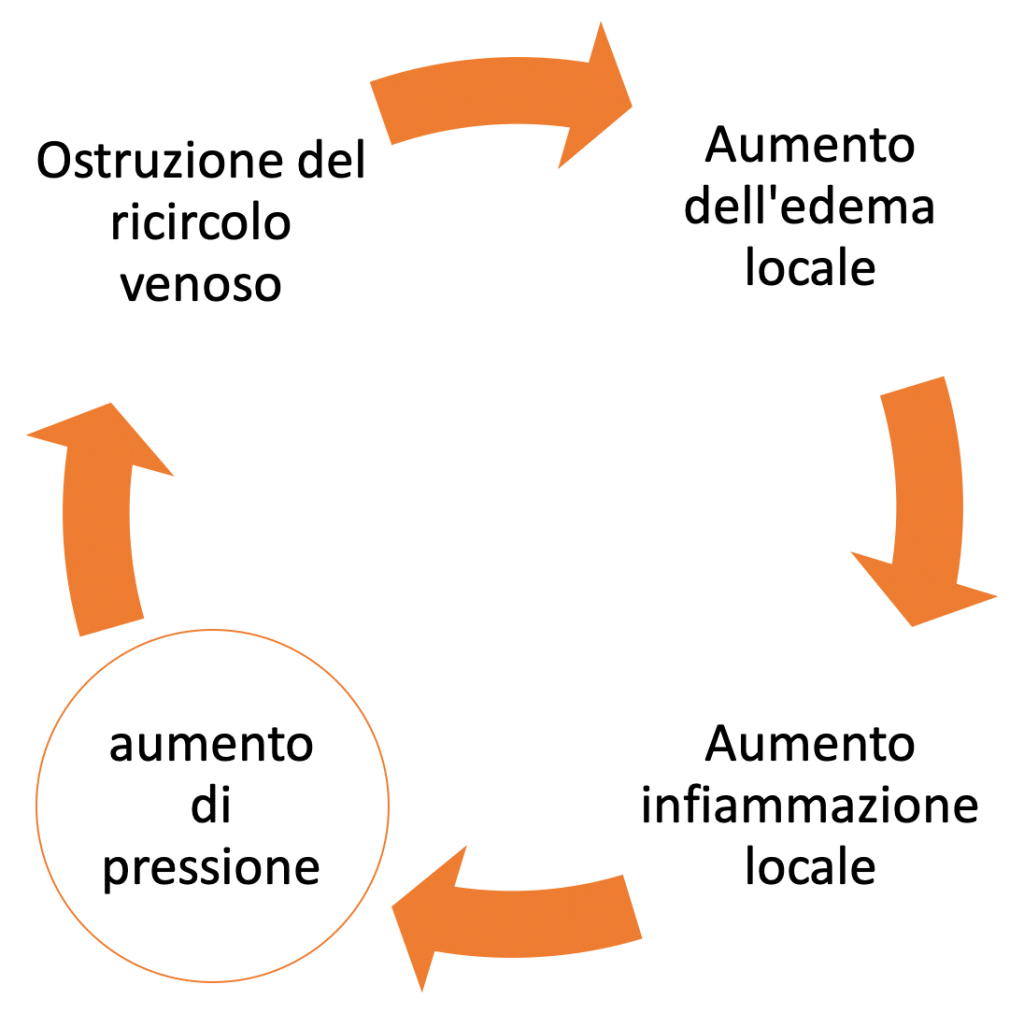
La patofisiologia del danno è la sommazione di caratteristiche specifiche della persona, occupazionali, sociali ed ambientali e il risultato è un aumento di pressione a livello del tunnel carpale. Gli elementi compressivi che agiscono a livello del tunnel capale comportano un ciclo di aumento di pressione* che comporta una graduale alterazione del microcircolo intra-neurale e compromissione nervosa come neuroaprassia, che col tempo può associarsi ad assonotmesi o neurotmesi. Inoltre, le strutture connettive circostanti risentono dello stato infiammatorio e perdono la loro fisiologica funzione protettiva e supportiva5.
Diagnosi differenziale
La diagnosi differenziale consiste in un processo attuato dal clinico col fine di escludere le patologie caratterizzate da sintomi e segni simili a quella indagata, ottenendo una diagnosi più precisa possibile. Tra le patologie che si possono sovrapporre alla sindrome del tunnel carpale (che potete approfondire cliccando sui seguenti link) abbiamo:
- patologie discali cervicali;
- spondilosi cervicale;
- mononeuropatie multiple;
- polineuropatia diabetica;
- radicolopatia cervicale;
- sindrome dello stretto toracico;
- lesioni traumatiche;
- plessopatia brachiale traumatica;
- neuropatie da compressione;
- tendiniti;
- tenosinoviti2,4.
Impara ad applicare la neurodinamica secondo un approccio evidence-based con il nostro corso in aula
Diagnosi Differenziale in Fisioterapia
Scegli la sede Scarica il programma Per informazioni su sconti di gruppo e pacchetti, scarica il programma! Presentazione corso La popolazione mondiale progressivamente invecchia, con un aumento della complessità medica e della morbilità, aumentando la probabilità di incontrare pazienti con patologie gravi, seppur manifestandosi come condizioni muscoloscheletriche. La prevalenza di patologie gravi varia a seconda […]
Elementi anamnestici
La diagnosi è prevalentemente clinica e si avvale in prima linea di un’accurata raccolta anamnestica, con identificazione di potenziali fattori di rischio e analisi dei sintomi. Tipicamente, i segni e i sintomi che possiamo trovare in un paziente con questa problematica sono:
- sintomatologia intermittente;
- peggioramento dei sintomi durante attività come guidare, leggere o dipingere;
- aumento della sintomatologia durante la notte con necessità di scuotere la mano per avere sollievo (Flick sign);
- sintomi bilaterali;
- atrofia dell’eminenza tenar;
- difficoltà nel mantenere oggetti in mano, aprire barattoli o abbottonare la camicia;
- presenza di fattori di rischio associati.
I dati anamnestici non vanno presi e analizzati da soli, ma possono guidare verso una presumibile diagnosi se questi sono tra loro associati e coerenti con l’esame obbiettivo.
Esame obiettivo e valutazione
L’esame obiettivo consiste in una serie di tecniche di ispezione, palpazione e di manovre provocative che il clinico mette in atto per confermare o escludere le ipotesi diagnostiche sollevate durante l’anamnesi. Nel caso del paziente con sindrome del tunnel carpale, il fisioterapista può avvalersi dei seguenti strumenti.
- Valutazione del dolore tramite scale NPRS o VAS.
- Test provocativi:
- Phalen Test;
- Tinel Sign;
- Carpal Compression Test.
- Analisi della sensibilità:
- 2-Point Discrimination Test;
- Semmes-Weinsein Monofilament Test con monofilamento da 2,83mm e 3,22mm.
- Severità dei sintomi e funzionalità della mano (self-reported):
Non ci sono attualmente raccomandazioni forti sull’utilizzo di altri test come: Upper Limb Neural Tension Test, Scratch-Collaps Test e test della sensibilità vibratoria4.
Come detto in precedenza, la diagnosi è prettamente clinica, ma possono essere utilizzati esami strumentali di supporto all’esame obbiettivo come:
- elettromiografia/elettroneurografia – alterazioni ai test neurofisiologici associati alla clinica rappresentano il gold standard per la diagnosi di sindrome del tunnel carpale; inoltre, è utile per stimare la gravità del danno classificandolo come medio, moderato o severo.
- ecografia – per valutare alterazioni o lesioni a livello del tunnel carpale o del nervo mediano a quel livello;
- risonanza magnetica – utilizzata soprattutto per la diagnosi differenziale.
Trattamento
Terapia conservativa e approccio chirurgico sono le strategie terapeutiche più comunemente utilizzate e sono scelte in base alla severità dei sintomi e alle preferenze della persona.
Se la sintomatologia è media-moderata, le correnti linee guida consigliano un approccio conservativo che si compone di numerose strategie tra cui:
- terapia educazionale mirata alla gestione delle attività di vita quotidiana e lavorativa;
- immobilizzazione con splint/ortesi;
- iniezione di corticosteroidi;
- antinfiammatori;
- esercizio terapeutico;
- terapia manuale2,4.
Neurodinamica clinica
+700 pagine | 300 immagini a colori | 3 Autori esperti del settore | Il Primo Libro Completo sull’argomento Neurodinamica clinica Guida pratica alla valutazione e al trattamento delle neuropatie periferiche. Evidence-based | +700 pagine | Esercizi inclusi 4.9 recensioni Perché un Libro sulle Neuropatie Periferiche? Le Neuropatie Periferiche rappresentano un’area fondamentale della fisioterapia, con […]
Alcuni studi hanno messo in evidenza come l’utilizzo di ortesi, antinfiammatori e iniezioni steroidee sono utili solo nel breve termine (1-3 mesi), mentre la chirurgia sembra essere migliore rispetto a questi trattamenti nel medio-lungo termine (6-12 mesi).[6]
Da altri studi clinici randomizzati controllati (RCT) è emerso invece come la terapia manuale e la neurodinamica associate all’esercizio terapeutico e alla terapia educazionale, nel breve termine offrono un miglioramento clinicamente importante per quanto riguarda dolore e funzionalità della mano con risultati migliori rispetto alla chirurgia. Invece, nel medio-lungo termine i due trattamenti portano a risultati simili nel miglioramento di dolore, funzionalità della mano e qualità della vita7,11.
In caso di sintomatologia severa è indicato un approccio chirurgico mirato al rilascio del legamento traverso del carpo, in assenza di controindicazioni. La chirurgia può essere effettuata in maniera endoscopica o in aperto (intervento tradizionale) e solitamente non richiede ospedalizzazione. In seguito alla chirurgia è comunque caldamente consigliato effettuare fisioterapia mirata al trattamento della cicatrice, alla gestione del dolore, alla prevenzione di problematiche secondarie e al ripristino della funzionalità della man2,4.
Prognosi
La prognosi della sindrome del tunnel carpale sembra essere dipendente dalla gravità del danno nervoso. Gli esami elettrofisiologici ci danno un buon indice prognostico di recupero, infatti, risulta migliore in coloro che non hanno alterazioni a livello di conduzione nervosa del nervo mediano.
Nella sindrome del tunnel carpale media-moderata, il 90% delle persone risponde al trattamento conservativo, mentre in casi di sintomatologia severa, l’intervento chirurgico ha un tasso di successo al 90% inizialmente, ma questo si abbassa al 60% a 5 anni dall’intervento12.
In letteratura pochi studi valutano l’efficacia ad oltre 1 anno dal trattamento. Tra questi, uno studio randomizzato controllato (Fernández D.L.P. et al., 2020) non riporta differenze tra chi ha effettuato la chirurgia e chi il trattamento conservativo a 4 anni dall’intervento, ma riporta un lieve peggioramento in entrambi i gruppi rispetto alla valutazione effettuata a 1 anno dal trattamento. Questo però potrebbe essere dovuto non tanto alla non efficacia dell’intervento, ma alla presenza di patologie concomitanti e altri fattori di rischio intrinseci ed estrinseci (fratture, diabete, radicolopatie cervicali ecc.) che rendono la prognosi meno favorevole11.
In conclusione, è possibile evincere che in base alla gravità della patologia, tramite una attenta valutazione e idonea scelta del trattamento è possibile arrivare a una prognosi che prospetta un buon recupero funzionale e miglioramento della sintomatologia. È necessario però mettere in relazione le informazioni presenti in letteratura, la clinical expertise (competenza) del professionista e le preferenze della persona assistita così da organizzare un programma riabilitativo individuale su misura per il paziente e arrivare al miglior risultato possibile.
Conclusione
La sindrome del tunnel carpale è la più comune tra le neuropatie da compressione e comporta la presenza di dolore, parestesie, deficit di sensibilità e perdita di forza; che possono portare a difficoltà nelle attività di vita quotidiana e lavorativa. Pertanto, è opportuno rivolgersi ad un esperto nel settore che sarà in grado di valutare la condizione e indirizzare verso il corretto percorso terapeutico atto a migliorare la sintomatologia e la qualità della vita.
-
- Graham B, Peljovich AE, Afra R, Cho MS, Gray R, Stephenson J, et al. The American Academy of Orthopaedic Surgeons Evidence-Based Clinical Practice Guideline on: Management of Carpal Tunnel Syndrome. The Journal of Bone and Joint Surgery 2016;98(20):1750–4.
- Wipperman J, Goerl K. Carpal Tunnel Syndrome: Diagnosis and Management. Carpal Tunnel Syndrome 2016;94(12):7.
- Calandruccio JH, Thompson NB. Carpal Tunnel Syndrome. Orthopedic Clinics of North America 2018;49(2):223–9.
- Erickson M, Lawrence M, Jansen CWS, Coker D, Amadio P, Cleary C. Hand Pain and Sensory Deficits: Carpal Tunnel Syndrome: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability and Health From the Academy of Hand and Upper Extremity Physical Therapy and the Academy of Orthopaedic Physical Therapy of the American Physical Therapy Association. J Orthop Sports Phys Ther 2019;49(5):CPG1–85.
- Aboonq MS. Pathophysiology of carpal tunnel syndrome. Neurosciences (Riyadh) 2015;20(1):4–9.
- Shi Q, Bobos P, Lalone EA, Warren L, MacDermid JC. Comparison of the Short-Term and Long-Term Effects of Surgery and Nonsurgical Intervention in Treating Carpal Tunnel Syndrome: A Systematic Review and Meta-Analysis. Hand (New York, N,Y) 2020;15(1):13–22.
- Jarvik JG, Comstock BA, Kliot M, Turner JA, Chan L, Heagerty PJ, et al. Surgery versus non-surgical therapy for carpal tunnel syndrome: a randomised parallel-group trial. 2009;374:8.
- Fernández-de-las Peñas C, Ortega-Santiago R, de la Llave-Rincón AI, Martínez-Perez A, Fahandezh-Saddi Díaz H, Martínez-Martín J, et al. Manual Physical Therapy Versus Surgery for Carpal Tunnel Syndrome: A Randomized Parallel-Group Trial. The Journal of Pain 2015;16(11):1087–94.
- Fernández-de-las-Peñas C, Cleland J, Palacios-Ceña M, Fuensalida-Novo S, Alonso-Blanco C, Pareja JA, et al. Effectiveness of manual therapy versus surgery in pain processing due to carpal tunnel syndrome: A randomized clinical trial. Eur J Pain 2017;21(7):1266–76.
- Fernández-de-las-Peñas C, Cleland J, Palacios-Ceña M, Fuensalida-Novo S, Pareja JA, Alonso-Blanco C. The Effectiveness of Manual Therapy Versus Surgery on Self-reported Function, Cervical Range of Motion, and Pinch Grip Force in Carpal Tunnel Syndrome: A Randomized Clinical Trial. J Orthop Sports Phys Ther 2017;47(3):151–61.
- Fernández-de-las-Peñas C, Arias-Buría JL, Cleland JA, Pareja JA, Plaza-Manzano G, Ortega-Santiago R. Manual Therapy Versus Surgery for Carpal Tunnel Syndrome: 4-Year Follow-Up From a Randomized Controlled Trial. Physical Therapy 2020;100(11):1987–96.
- Sevy JO, Varacallo M. Carpal Tunnel Syndrome [Internet]. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2022 [citato 2022 lug 17]. Available from: http://www.ncbi.nlm.nih.gov/books/NBK448179/
-
- Graham B, Peljovich AE, Afra R, Cho MS, Gray R, Stephenson J, et al. The American Academy of Orthopaedic Surgeons Evidence-Based Clinical Practice Guideline on: Management of Carpal Tunnel Syndrome. The Journal of Bone and Joint Surgery 2016;98(20):1750–4.
- Wipperman J, Goerl K. Carpal Tunnel Syndrome: Diagnosis and Management. Carpal Tunnel Syndrome 2016;94(12):7.
- Calandruccio JH, Thompson NB. Carpal Tunnel Syndrome. Orthopedic Clinics of North America 2018;49(2):223–9.
- Erickson M, Lawrence M, Jansen CWS, Coker D, Amadio P, Cleary C. Hand Pain and Sensory Deficits: Carpal Tunnel Syndrome: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability and Health From the Academy of Hand and Upper Extremity Physical Therapy and the Academy of Orthopaedic Physical Therapy of the American Physical Therapy Association. J Orthop Sports Phys Ther 2019;49(5):CPG1–85.
- Aboonq MS. Pathophysiology of carpal tunnel syndrome. Neurosciences (Riyadh) 2015;20(1):4–9.
- Shi Q, Bobos P, Lalone EA, Warren L, MacDermid JC. Comparison of the Short-Term and Long-Term Effects of Surgery and Nonsurgical Intervention in Treating Carpal Tunnel Syndrome: A Systematic Review and Meta-Analysis. Hand (New York, N,Y) 2020;15(1):13–22.
- Jarvik JG, Comstock BA, Kliot M, Turner JA, Chan L, Heagerty PJ, et al. Surgery versus non-surgical therapy for carpal tunnel syndrome: a randomised parallel-group trial. 2009;374:8.
- Fernández-de-las Peñas C, Ortega-Santiago R, de la Llave-Rincón AI, Martínez-Perez A, Fahandezh-Saddi Díaz H, Martínez-Martín J, et al. Manual Physical Therapy Versus Surgery for Carpal Tunnel Syndrome: A Randomized Parallel-Group Trial. The Journal of Pain 2015;16(11):1087–94.
- Fernández-de-las-Peñas C, Cleland J, Palacios-Ceña M, Fuensalida-Novo S, Alonso-Blanco C, Pareja JA, et al. Effectiveness of manual therapy versus surgery in pain processing due to carpal tunnel syndrome: A randomized clinical trial. Eur J Pain 2017;21(7):1266–76.
- Fernández-de-las-Peñas C, Cleland J, Palacios-Ceña M, Fuensalida-Novo S, Pareja JA, Alonso-Blanco C. The Effectiveness of Manual Therapy Versus Surgery on Self-reported Function, Cervical Range of Motion, and Pinch Grip Force in Carpal Tunnel Syndrome: A Randomized Clinical Trial. J Orthop Sports Phys Ther 2017;47(3):151–61.
- Fernández-de-las-Peñas C, Arias-Buría JL, Cleland JA, Pareja JA, Plaza-Manzano G, Ortega-Santiago R. Manual Therapy Versus Surgery for Carpal Tunnel Syndrome: 4-Year Follow-Up From a Randomized Controlled Trial. Physical Therapy 2020;100(11):1987–96.
- Sevy JO, Varacallo M. Carpal Tunnel Syndrome [Internet]. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2022 [citato 2022 lug 17]. Available from: http://www.ncbi.nlm.nih.gov/books/NBK448179/